Desbridamento pancreático via endoscopia do trato sinusal
Main Text
Table of Contents
A endoscopia do trato sinusal (STE) é uma técnica minimamente invasiva para desbridamento de tecido morto ou infectado. O STE é geralmente usado para o tratamento de necrose pancreática ou peripancreática infectada, embora outras aplicações tenham sido descritas. O STE envolve a colocação de um dreno percutâneo seguido de dilatação guiada por fluoroscopia do trato de drenagem para permitir a colocação de uma bainha de trabalho. Um endoscópio é então introduzido através da bainha e usado para desbridar o tecido necrótico. Um dreno é então substituído pelo mesmo trato na conclusão do procedimento. Neste caso, usamos STE para desbridar necrose peripancreática infectada causada por uma lesão pancreática traumática e complicada por uma fístula entérica.
A pancreatite aguda afeta mais de 275.000 pessoas por ano nos Estados Unidos. Aproximadamente 20% desenvolvem necrose e 10-20% deles desenvolvem necrose infectada. A necrose pancreática ou peripancreática infectada é a principal indicação de intervenção na pancreatite necrosante. 1, 2
Nosso paciente é um homem de 58 anos que se envolveu em uma colisão de veículo motorizado e sofreu vários ferimentos, inclusive no pâncreas. Ele foi inicialmente tratado em outro hospital, onde foi submetido a colangiopancreatografia retrógrada endoscópica e implante de stent no ducto pancreático. Desenvolveu coleção líquida peripancreática aguda sintomática e foi submetido a drenagem percutânea, que revelou infecção. Quando sua coleção peripancreática não se resolveu, seus drenos foram aumentados. Uma coleção retroperitoneal inferior esquerda melhorou significativamente, mas ele desenvolveu uma coleção necrótica persistente adjacente à cauda pancreática que não melhorou com a drenagem percutânea. Uma injeção de dreno fluoroscópico demonstrou que a coleção se comunicava com o intestino delgado. Ele tinha dor abdominal persistente e estava intermitentemente febril e por isso foi encaminhado para nós.
O exame físico revelou um homem de aparência saudável com sinais vitais normais. O exame de cabeça, pescoço e cardiopulmonar foram normais. Seu abdome era macio e levemente sensível no hemiabdome esquerdo. Ele tinha dois drenos de 24 Fr projetando-se do abdome lateral com saída purulenta.
A tomografia computadorizada de abdome mostrou uma coleção persistente de necrose murada de 9 cm por 6 cm adjacente à cauda pancreática no quadrante superior esquerdo (Figura 1).
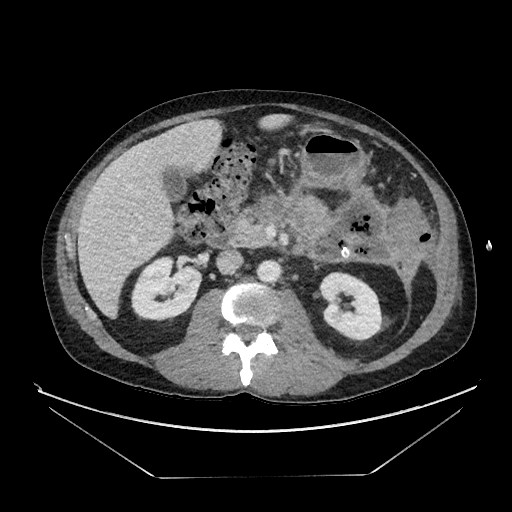
Figura 1. Tomografia computadorizada do paciente mostrando uma coleção necrótica nas proximidades da cauda pancreática contendo ar e com dreno percutâneo presente.
A maioria das necroses peripancreáticas resulta de pancreatite aguda, que é mais comumente causada pelo uso de etanol ou cálculos biliares. A necrose induzida por trauma, como neste caso, é relativamente rara. A maioria das pancreatites é leve e não resulta em complicações locais, como coleções de líquido peripancreático ou necrose. Quando isso ocorre, eles devem ser tratados sem intervenção no início, e a necrose ou coleções de fluidos serão resolvidas na maioria dos casos. Quando a necrose ou as coleções líquidas persistem, elas correm o risco de infecção, como neste caso. Quando ocorre infecção, ela deve ser tratada usando uma abordagem escalonada na qual um procedimento de drenagem minimamente invasivo (endoscópico ou percutâneo) é o primeiro passo. 20 a 40% das vezes, isso resolverá a infecção. Quando isso não acontece, a necrosectomia geralmente é necessária. 2–4
No momento da apresentação para nós, havia várias opções para o paciente. A drenagem percutânea contínua pode ter resolvido a coleta neste caso, mas ao custo de muitas semanas de drenagem externa contínua. A coleção necrótica desse paciente não era passível de drenagem transgástrica, pois não confinava com o estômago. O desbridamento retroperitoneal videoassistido (VARD) ou a endoscopia do trato sinusal (STE) são opções minimamente invasivas para esse paciente. A necrosectomia cirúrgica aberta também teria sido possível.
Escolhemos o STE neste caso porque o tamanho total das coleções era relativamente pequeno, e a presença de fístulas entéricas aumentava a chance de complicações da ferida, o que seria minimizado pelo STE.
Nos últimos anos, houve uma mudança da cirurgia aberta para uma abordagem minimamente invasiva e intensificada para o tratamento da necrose pancreática infectada. 2–4 Este artigo descreve o STE, uma importante técnica de necrosectomia minimamente invasiva. 5 A abordagem step-up e o uso de STE e outras técnicas minimamente invasivas diminuíram significativamente a morbidade e a mortalidade de pacientes submetidos a intervenção para necrose pancreática infectada. 6 Independentemente da técnica exata empregada, os princípios comuns de manejo incluem manejo precoce não intervencionista para permitir que a necrose seja isolada, intervenção inicial com drenagem minimamente invasiva e necrosectomia minimamente invasiva abordando necrose claramente demarcada.
Embora este artigo demonstre o uso de STE para o tratamento da necrose peripancreática infectada, é importante entender quais outras técnicas estão disponíveis para otimizar o STE. As principais outras técnicas utilizadas são o VARD e a necrosectomia transgástrica, que podem ser realizadas por via endoscópica ou cirúrgica. O VARD requer uma janela retroperitoneal para a necrose e é ideal para o desbridamento rápido de rastreamento de necrose de grande volume para as calhas paracólicas. Envolve um corte realizado sobre o dreno para acessar a cavidade de necrose. 7 A necrosectomia transgástrica é a via preferida quando há uma janela transgástrica clara na cavidade de necrose com a maior parte da carga de necrose em continuidade com o estômago posterior. A drenagem e desbridamento transgástrico endoscópico e o VARD foram comparados favoravelmente com a necrosectomia aberta em dois ensaios randomizados recentes. 3,8,9 Ambos demonstraram reduzir a incidência de falência de órgãos de início recente após o desbridamento. O desbridamento endoscópico também resultou em redução da mortalidade e da formação de fístula externa em comparação com a necrosectomia cirúrgica. Suas principais desvantagens são as necessidades anatômicas para acesso transgástrico e a necessidade frequente de múltiplas reintervenções (mediana 3, em dois diferentes ensaios randomizados). 9,10 O VARD realizado como parte de um protocolo de step-up resultou em custos mais baixos e taxas mais baixas de diabetes mellitus em comparação com a necrosectomia realizada por laparotomia, mas não produziu um benefício de mortalidade nem reduziu a taxa de formação de fístula. 8 O VARD e a necrosectomia transgástrica endoscópica foram comparados diretamente entre si em um estudo randomizado frente a frente, que não mostrou diferença em morte ou complicações maiores, mas uma vantagem para a necrosectomia endoscópica em alguns desfechos secundários, incluindo fístula pancreática. 10
A necrosectomia transgástrica cirúrgica pode ser feita por via aberta ou laparoscópica, evita a necessidade de vários procedimentos e permite colecistectomia simultânea quando necessária em casos de pancreatite biliar. No entanto, ainda está sujeita às mesmas restrições anatômicas que a necrosectomia transgástrica endoscópica. Um estudo randomizado recente comparando uma combinação de necrosectomia transgástrica cirúrgica com VARD mostrou taxas de complicações mais altas com as abordagens cirúrgicas, mas nenhuma diferença na mortalidade. 11 Embora isso não compare diretamente as abordagens cirúrgicas com as endoscópicas transgástricas, sugere que a abordagem cirúrgica deve ser usada seletivamente. A combinação da drenagem transgástrica endoscópica com a drenagem percutânea, denominada "drenagem de modalidade dupla" (DMD), acumula o principal benefício da drenagem endoscópica - a baixa taxa de fístula externa - mas também permite o acesso a partes das coleções que podem ser difíceis de alcançar endoscopicamente. 12 Na descrição original da DMD, nenhuma necrosectomia foi realizada por nenhuma das vias. Agora combinamos rotineiramente a drenagem transgástrica com a necrosectomia realizada por STE ou VARD. 13 Descobrimos que isso combina as principais vantagens da necrosectomia cirúrgica (desbridamento rápido e capacidade de acessar mais facilmente a necrose não adjacente ao estômago) e da necrosectomia transgástrica endoscópica (controle de fístulas externas).
Ao considerar VARD versus STE, cada um tem vantagens e desvantagens. O VARD usa equipamentos familiares aos cirurgiões, como um laparoscópio para visualização e pinça de anel ou laparoscópica para desbridamento, e o ato real de desbridamento uma vez que a cavidade é inserida é muito semelhante à necrosectomia cirúrgica aberta. Por essas razões, muitos cirurgiões podem achar que é uma técnica mais fácil de adotar. O VARD, como a necrosectomia aberta, permite o desbridamento rápido de grandes pedaços de necrose e, em nossa experiência, ainda não exigiu procedimentos repetidos. Existem duas desvantagens principais no VARD. Uma é que as complicações da ferida, embora geralmente menores, são relativamente comuns. A outra é a necessidade de um caminho retroperitoneal para a necrose que seja largo o suficiente para permitir um corte seguro ao longo do trato de drenagem e também entre na cavidade em um local que permita o desbridamento completo.
Comparado com VARD ou drenagem transgástrica endoscópica, o STE é relativamente livre de requisitos anatômicos. Praticamente qualquer coleção necrótica que possa ser acessada por via percutânea pode ser acessada por STE. Essa é uma vantagem quando a única ou melhor via para a necrose é transperitoneal, intercostal ou quando a janela para a necrose é tão estreita que o corte necessário para a VARD corre o risco de danificar estruturas vitais. Essa flexibilidade é talvez o maior benefício do STE, pois expande muito a elegibilidade do paciente e evita a necessidade de uma necrosectomia aberta mais mórbida ou drenagem percutânea muito prolongada para o tratamento de coleções inacessíveis por abordagens transgástricas ou retroperitoneais. Além disso, o STE é essencialmente livre de complicações da ferida, uma vez que a única incisão é o local real do dreno. No entanto, o STE requer familiarização com equipamentos usados com menos frequência pelos cirurgiões, como nefroscópio rígido e fluoroscopia intraoperatória. A instrumentação relativamente pequena necessária também significa que, para grandes coleções necróticas, vários procedimentos são frequentemente necessários.
Neste caso, com uma coleção relativamente pequena de necrose, o desbridamento completo foi realizado em um único procedimento. Quando isso não é possível devido a um grande volume de necrose ou devido à forte aderência da necrose a estruturas vitais, como vasos esplênicos, um dreno pode ser deixado no local com um procedimento repetido planejado. Se um procedimento repetido for planejado, colocamos um cateter de 7 Fr adjacente ao cateter de drenagem maior através da mesma incisão na pele através da qual instilar irrigação. Normalmente, realizamos irrigação contínua com solução salina a 0,9% a 200 ml/hora por 48 a 72 horas entre os procedimentos. Se presente, o cateter de irrigação pode ser conectado a uma bomba de infusão, e o cateter de drenagem é conectado a uma bolsa de drenagem, e a pele é fechada com suturas interrompidas ao redor do cateter. Após um período de irrigação, é muito comum descobrir que a necrose residual é frouxamente aderente e desbridada com muito mais rapidez e segurança do que teria sido possível persistindo no procedimento inicial. Por esse motivo, a tentação de desbridar agressivamente as paredes da cavidade deve ser evitada devido ao risco de sangramento, e o limiar para repetir o procedimento deve ser baixo. Mesmo seguindo essa diretriz, nosso número médio de procedimentos permanece 1 com uma média de 1,8 (intervalo de 1 a 4). 7
Finalmente, este caso ilustra uma fístula entérica para o jejuno. Fístulas entéricas no intestino delgado, estômago e cólon não são incomuns. Até o momento, nunca precisamos intervir diretamente na fístula, e todas as fístulas se fecharam com desbridamento completo da cavidade necrosiva, como neste caso. O reparo cirúrgico ou ressecção do intestino proximal ou desvio (no caso de fístulas distais do intestino delgado ou colônica) deve ser usado de forma muito seletiva. Este paciente recebeu alta no dia seguinte ao procedimento. Seus drenos foram removidos no 12º dia de pós-operatório.
- Mesa de sala de cirurgia radiolúcida
- Arco em C
- Fio-guia super rígido Amplatz (0,035" de diâmetro), Boston Scientific
- Cateter e bainha de balão de nefrostomia de alta pressão (30 Fr), Boston Scientific
- Nefroscópio rígido (30 Fr), Storz
- 16-28 Fr dreno percutâneo
Nada a divulgar.
O paciente referido neste artigo em vídeo deu seu consentimento informado para ser filmado e está ciente de que informações e imagens serão publicadas online.
References
- Peery AF, Crockett SD, Barritt AS, et al. Carga de doenças gastrointestinais, hepáticas e pancreáticas nos Estados Unidos. Gastroenterologia. 2015; 149(7):1731-1741. DOI:10.1053/j.gastro.2015.08.045.
- Tenner S, Baillie J, DeWitt J, Vege SS; Colégio Americano de Gastroenterologia. Diretriz do American College of Gastroenterology: manejo da pancreatite aguda. Am J Gastroenterol. 2013; 108(9):1400-1416. DOI:10.1038/ajg.2013.218.
- Hollemans RA, Bakker OJ, Boermeester MA, et al.; Grupo Holandês de Estudos de Pancreatite. Superioridade da abordagem step-up vs necrosectomia aberta no acompanhamento de longo prazo de pacientes com pancreatite necrosante. Gastroenterologia. 2019; 156(4):1016-1026. DOI:10.1053/j.gastro.2018.10.045.
- Diretrizes de pancreatite aguda IAP/APA do Grupo de Trabalho. Diretrizes baseadas em evidências IAP/APA para o manejo da pancreatite aguda. Pancreatologia. 2013; 13(4 suppl 2):e1-15. DOI:10.1016/j.pan.2013.07.063.
- Necrosectomia percutânea e endoscopia do trato sinusal no tratamento da necrose pancreática infectada: uma experiência inicial. Ann Surg. 2000; 232(2):175-180. DOI:10.1097%2F00000658-200008000-00004.
- van Brunschot S, Hollemans RA, Bakker OJ, et al. Necrosectomia minimamente invasiva e endoscópica versus aberta para pancreatite necrosante: uma análise conjunta de dados individuais para 1980 pacientes. Barriga. 2018; 67(4):697-706. DOI:10.1136/gutjnl-2016-313341.
- Fong ZV, Fagenholz PJ. Desbridamento minimamente invasivo para necrose pancreática infectada. J Gastrointest Surg. 2019; 23(1):185-191. DOI:10.1007/s11605-018-3908-5.
- van Santvoort HC, Besselink MG, Bakker OJ, et al.; Grupo Holandês de Estudos de Pancreatite. Uma abordagem progressiva ou necrosectomia aberta para pancreatite necrosante. N Engl J Med. 2010; 362(16):1491-1502. DOI:10.1056/NEJMoa0908821.
- Bakker OJ, van Santvoort HC, van Brunschot S, et al.; Grupo Holandês de Estudos de Pancreatite. Necrosectomia transgástrica endoscópica vs necrosectomia cirúrgica para pancreatite necrosante infectada: um estudo randomizado. JAMA. 2012; 307(10):1053-1061. DOI:10.1001/jama.2012.276.
- van Brunschot S, van Grinsven J, van Santvoort HC, et al.; Grupo Holandês de Estudos de Pancreatite. Abordagem endoscópica ou cirúrgica para pancreatite necrosante infectada: um estudo randomizado multicêntrico. Lanceta. 2018; 391(10115):51-58. DOI:10.1016/S0140-6736(17)32404-2.
- Bang JY, Arnoletti JP, Holt BA, et al. Uma abordagem transluminal endoscópica, em comparação com a cirurgia minimamente invasiva, reduz as complicações e os custos para pacientes com pancreatite necrosante. Gastroenterologia. 2019; 156(4):1027-1040.e3. DOI:10.1053/j.gastro.2018.11.031.
- Ross AS, Irani S, Gan SI, et al. Drenagem de dupla modalidade de necrose pancreática infectada e sintomática: resultados clínicos a longo prazo. Gastrointest Endosc. 2014; 79(6):929-935. DOI:10.1016/j.gie.2013.10.014.
- Fagenholz PJ, Thabet A, Mueller PR, Forcione DG. Drenagem transgástrica endoscópica combinada e desbridamento pancreático retroperitoneal assistido por vídeo - o melhor dos dois mundos para necrose pancreática extensa com fístulas entéricas. Pancreatologia. 2016; 16(5):788-790. DOI:10.1016/j.pan.2016.06.009.
Cite this article
Fagenholz P. Desbridamento pancreático via endoscopia do trato sinusal. J Med Insight. 2021; 2021(250). DOI:10.24296/jomi/250.

