Desbridamiento pancreático mediante endoscopia del tracto sinusal
Main Text
Table of Contents
La endoscopia del tracto sinusal (STE) es una técnica mínimamente invasiva para el desbridamiento de tejido muerto o infectado. Ste se utiliza generalmente para el tratamiento de la necrosis pancreática o peripancreática infectada, aunque se han descrito otras aplicaciones. Ste implica la colocación de un drenaje percutáneo seguido de dilatación guiada por fluoroscopia del tracto de drenaje para permitir la colocación de una vaina de trabajo. Luego se introduce un endoscopio a través de la vaina y se usa para desbridar el tejido necrótico. Luego se reemplaza un drenaje a través del mismo tracto al final del procedimiento. En este caso utilizamos STE para desbridar la necrosis peripancreática infectada causada por una lesión pancreática traumática y complicada por una fístula entérica.
La pancreatitis aguda afecta a más de 275,000 personas por año en los Estados Unidos. Aproximadamente el 20% desarrolla necrosis y el 10-20% de los que desarrollan necrosis infectada. La necrosis pancreática o peripancreática infectada es la indicación principal para la intervención en la pancreatitis necrosante. 1, 2
Nuestro paciente es un hombre de 58 años que estuvo involucrado en una colisión de vehículos motorizados y sufrió múltiples lesiones, incluso en el páncreas. Inicialmente fue tratado en otro hospital donde se sometió a una colangiopancreatografía retrógrada endoscópica y a un stent en el conducto pancreático. Desarrolló una acumulación sintomática aguda de líquido peripancreático y se sometió a drenaje percutáneo, que reveló infección. Cuando su colección peripancreática no se resolvió, sus desagües se aumentaron de tamaño. Una colección retroperitoneal izquierda inferior mejoró significativamente, pero desarrolló una colección necrótica persistente adyacente a la cola pancreática que no mejoró con el drenaje percutáneo. Una inyección de drenaje fluoroscópico demostró que la colección se comunicaba con el intestino delgado. Tenía dolor abdominal persistente y estaba intermitentemente febril, por lo que fue remitido a nosotros.
El examen físico reveló un hombre de apariencia saludable con signos vitales normales. El examen de cabeza, cuello y cardiopulmonar era normal. Su abdomen era suave y ligeramente sensible en el hemiabdomen izquierdo. Tenía dos drenajes de 24 Fr que sobresalían del abdomen lateral con salida purulenta.
Una tomografía computarizada abdominal mostró una acumulación persistente de 9 cm por 6 cm de necrosis amurallada adyacente a la cola pancreática en el cuadrante superior izquierdo (Figura 1).
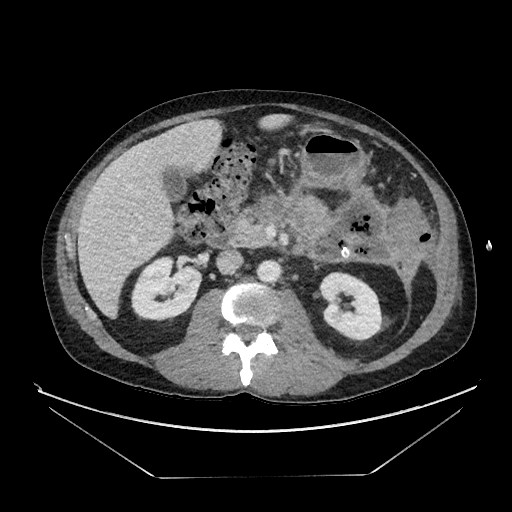
Figura 1. Tomografía computarizada del paciente que muestra una colección necrótica en las proximidades de la cola pancreática que contiene aire y con drenaje percutáneo presente.
La mayoría de la necrosis peripancreática es el resultado de la pancreatitis aguda, que es causada más comúnmente por el uso de etanol o cálculos biliares. La necrosis inducida por traumatismos, como en este caso, es relativamente rara. La mayoría de la pancreatitis es leve y no produce complicaciones locales como acumulaciones de líquido peripancreático o necrosis. Cuando estos ocurren, deben manejarse sin intervención al principio, y la necrosis o las colecciones de líquidos se resolverán en la mayoría de los casos. Cuando la necrosis o las acumulaciones de líquidos persisten, están en riesgo de infección como en este caso. Cuando se produce una infección, debe manejarse mediante un enfoque acelerado en el que el primer paso sea un procedimiento de drenaje mínimamente invasivo (ya sea endoscópico o percutáneo). 20-40% de las veces esto resolverá la infección. Cuando no lo hace, generalmente se requiere necrosectomía. 2–4
En el momento de la presentación a nosotros, había varias opciones para el paciente. El drenaje percutáneo continuo podría haber resuelto eventualmente la recolección en este caso, pero a costa de muchas semanas de drenaje externo continuo. La colección necrótica de este paciente no era susceptible de drenaje transgástrico, ya que no afectaba al estómago. El desbridamiento retroperitoneal asistido por video (VARD) o la endoscopia del tracto sinusal (STE) son opciones mínimamente invasivas para este paciente. La necrosectomía quirúrgica abierta también habría sido posible.
Elegimos STE en este caso porque el tamaño total de las colecciones era relativamente pequeño, y la presencia de fístulas entéricas aumentaba la posibilidad de complicaciones de la herida, que serían minimizadas por STE.
En los últimos años se ha visto un cambio de la cirugía abierta a un enfoque mínimamente invasivo y acelerado para el tratamiento de la necrosis pancreática infectada. 2–4 Este artículo describe la STE, una técnica importante de necrosectomía mínimamente invasiva. 5 El enfoque acelerado y el uso de LA ECE y otras técnicas mínimamente invasivas han disminuido significativamente la morbilidad y la mortalidad de los pacientes sometidos a intervención por necrosis pancreática infectada. 6 Independientemente de la técnica exacta empleada, los principios comunes de manejo incluyen el manejo temprano no intervencionista para permitir que la necrosis se amuralle, la intervención inicial con drenaje mínimamente invasivo y la necrosectomía mínimamente invasiva que aborda la necrosis claramente demarcada.
Si bien este artículo demuestra el uso de STE para el tratamiento de la necrosis peripancreática infectada, es importante comprender qué otras técnicas están disponibles para optimizar la STE. Las otras técnicas principales utilizadas son la VARD y la necrosectomía transgástrica, que se pueden realizar por vía endoscópica o quirúrgica. VARD requiere una ventana retroperitoneal en la necrosis y es óptimamente adecuado para el desbridamiento rápido de la necrosis de gran volumen que rastrea las canaletas paracólicas. Implica un corte realizado sobre el drenaje para acceder a la cavidad de necrosis. 7 La necrosectomía transgástrica es una vía preferida cuando hay una ventana transgástrica clara en la cavidad de necrosis con la mayor parte de la carga de necrosis en continuidad con el estómago posterior. El drenaje y desbridamiento transgástrico endoscópico y la VARD se han comparado favorablemente con la necrosectomía abierta en dos ensayos aleatorios recientes. 3,8,9 Se demostró que ambos reducen la incidencia de insuficiencia orgánica de nueva aparición después del desbridamiento. El desbridamiento endoscópico también resultó en una reducción en la mortalidad y la formación de fístula externa en comparación con la necrosectomía quirúrgica. Sus principales desventajas son los requisitos anatómicos para el acceso transgástrico y la necesidad frecuente de múltiples reintervenciones (mediana 3, en dos ensayos aleatorizados diferentes). 9,10 La VARD realizada como parte de un protocolo de intensificación resultó en menores costos y menores tasas de diabetes mellitus en comparación con la necrosectomía realizada mediante laparotomía, pero no produjo un beneficio en la mortalidad ni redujo la tasa de formación de fístula. 8 La VARD y la necrosectomía transgástrica endoscópica ahora se han comparado directamente entre sí en un ensayo aleatorizado cara a cara, que no mostró diferencias en la muerte o las complicaciones mayores, pero una ventaja para la necrosectomía endoscópica en algunos criterios de valoración secundarios, incluida la fístula pancreática. 10
La necrosectomía transgástrica quirúrgica se puede realizar abierta o laparoscópicamente, evita la necesidad de múltiples procedimientos y permite la colecistectomía simultánea cuando sea necesario en casos de pancreatitis biliar. Sin embargo, todavía está sujeta a las mismas restricciones anatómicas que la necrosectomía transgástrica endoscópica. Un ensayo aleatorizado reciente que comparó una combinación de necrosectomía transgástrica quirúrgica con VARD mostró tasas de complicaciones más altas con los enfoques quirúrgicos, pero no hubo diferencias en la mortalidad. 11 Aunque esto no comparó directamente los enfoques transgástricos quirúrgicos con los endoscópicos, sí sugiere que el enfoque quirúrgico debe usarse selectivamente. La combinación del drenaje transgástrico endoscópico con el drenaje percutáneo, denominado "drenaje de modalidad dual" (DMD), acumula el principal beneficio del drenaje endoscópico, la baja tasa de fístula externa, pero también permite el acceso a porciones de las colecciones que pueden ser difíciles de alcanzar endoscópicamente. 12 En la descripción original de la DMD, no se realizó necrosectomía por ninguna de las dos vías. Ahora combinamos rutinariamente el drenaje transgástrico con la necrosectomía realizada por STE o VARD. 13 Hemos encontrado que esto combina las principales ventajas de la necrosectomía quirúrgica (desbridamiento rápido y la capacidad de acceder más fácilmente a la necrosis no adyacente al estómago) y la necrosectomía transgástrica endoscópica (control de las fístulas externas).
Al considerar VARD versus STE, cada uno tiene ventajas y desventajas. VARD utiliza equipos familiares para los cirujanos, como un laparoscopio para la visualización y pinzas anulares o laparoscópicas para el desbridamiento, y el acto real de desbridamiento una vez que se ingresa a la cavidad es muy similar a la necrosectomía quirúrgica abierta. Por estas razones, muchos cirujanos pueden encontrar que es una técnica más fácil de adoptar. VarD, al igual que la necrosectomía abierta, permite el desbridamiento rápido de grandes trozos de necrosis, y en nuestra experiencia, aún no ha requerido procedimientos repetidos. Hay dos desventajas principales para VARD. Una es que las complicaciones de la herida, aunque generalmente son menores, son relativamente comunes. El otro es el requisito de una vía retroperitoneal en la necrosis que sea lo suficientemente ancha como para permitir un corte seguro a lo largo del tracto de drenaje y también ingrese a la cavidad en un lugar que permita el desbridamiento completo.
En comparación con el VARD o el drenaje transgástrico endoscópico, el STE está relativamente libre de requisitos anatómicos. Prácticamente cualquier colección necrótica a la que se pueda acceder percutáneamente puede ser accedida por STE. Esta es una ventaja cuando la única o mejor ruta hacia la necrosis es transperitoneal, intercostal, o cuando la ventana hacia la necrosis es tan estrecha que la reducción requerida para la VARD corre el riesgo de dañar las estructuras vitales. Esta flexibilidad es quizás el mayor beneficio de la STE, ya que amplía en gran medida la elegibilidad del paciente y evita la necesidad de una necrosectomía abierta más mórbida o un drenaje percutáneo muy prolongado para el tratamiento de colecciones inaccesibles a través de enfoques transgástricos o retroperitoneales. Además, STE está esencialmente libre de complicaciones de la herida, ya que la única incisión es el sitio de drenaje real. Sin embargo, la STE requiere familiarización con el equipo utilizado con menos frecuencia por los cirujanos, como un nefroscopio rígido y una fluoroscopia intraoperatoria. La instrumentación relativamente pequeña requerida también significa que para grandes colecciones necróticas, con frecuencia se requieren múltiples procedimientos.
En este caso, con una colección relativamente pequeña de necrosis, el desbridamiento completo se logró en un procedimiento. Cuando esto no es posible debido a un gran volumen de necrosis o debido a la adherencia estrecha de la necrosis a estructuras vitales como los vasos esplénicos, se puede dejar un drenaje en su lugar con un procedimiento repetido planeado. Si se planea repetir el procedimiento, colocamos un catéter de 7 Fr adyacente al catéter de drenaje más grande a través de la misma incisión en la piel a través de la cual instilar la irrigación. Por lo general, realizamos irrigación continua con solución salina al 0,9% a 200 ml / hora durante 48-72 horas entre procedimientos. Si está presente, el catéter de irrigación se puede conectar a una bomba de infusión, y el catéter de drenaje se conecta a una bolsa de drenaje, y la piel se cierra con suturas interrumpidas alrededor del catéter. Después de un período de irrigación, es muy común encontrar que la necrosis residual es poco adherente y mucho más rápida y segura de lo que habría sido posible al persistir en el procedimiento inicial. Por esta razón, se debe evitar la tentación de desbridar agresivamente las paredes de la cavidad debido al riesgo de sangrado, y el umbral para repetir el procedimiento debe ser bajo. Incluso siguiendo esta pauta, nuestra mediana de procedimientos sigue siendo 1 con una media de 1,8 (rango 1-4). 7
Finalmente, este caso ilustra una fístula entérica al yeyuno. Las fístulas entéricas en el intestino delgado, el estómago y el colon no son infrecuentes. Hasta la fecha, nunca hemos necesitado intervenir directamente sobre la fístula, y todas las fístulas se han cerrado con el desbridamiento completo de la cavidad de necrosis, como en este caso. La reparación quirúrgica o la resección del intestino proximal o la derivación (en el caso del intestino delgado distal o las fístulas colónicas) deben usarse de manera muy selectiva. Este paciente fue dado de alta a casa al día siguiente del procedimiento. Sus drenajes fueron retirados el día 12 postoperatorio.
- Mesa de quirófano radiolúcida
- Brazo en C
- Amplatz Super Stiff Guidewire (.035" de diámetro), Boston Scientific
- Catéter y vaina con balón de nefrostomía de alta presión (30 Fr), Boston Scientific
- Nefroscopio rígido (30 Fr), Storz
- 16-28 Fr drenaje percutáneo
Nada que revelar.
El paciente al que se hace referencia en este video artículo ha dado su consentimiento informado para ser filmado y es consciente de que la información y las imágenes se publicarán en línea.
References
- Peery AF, Crockett SD, Barritt AS, et al. Carga de enfermedades gastrointestinales, hepáticas y pancreáticas en los Estados Unidos. Gastroenterología. 2015;149(7):1731-1741. doi:10.1053/j.gastro.2015.08.045.
- Tenner S, Baillie J, DeWitt J, Vege SS; Colegio Americano de Gastroenterología. Guía del Colegio Americano de Gastroenterología: manejo de la pancreatitis aguda. Am J Gastroenterol. 2013;108(9):1400-1416. doi:10.1038/ajg.2013.218.
- Hollemans RA, Bakker OJ, Boermeester MA, et al.; Grupo de Estudio Holandés de Pancreatitis. Superioridad del enfoque step-up vs necrosectomía abierta en el seguimiento a largo plazo de pacientes con pancreatitis necrosante. Gastroenterología. 2019;156(4):1016-1026. doi:10.1053/j.gastro.2018.10.045.
- Pautas del Grupo de Trabajo IAP/APA para la Pancreatitis Aguda. Guías basadas en la evidencia de IAP/APA para el tratamiento de la pancreatitis aguda. Pancreatología. 2013;13(4 suppl 2):e1-15. doi:10.1016/j.pan.2013.07.063.
- Carter CR, McKay CJ, Imrie CW. Necrosectomía percutánea y endoscopia del tracto sinusal en el tratamiento de la necrosis pancreática infectada: una experiencia inicial. Ana Surg. 2000;232(2):175-180. doi:10.1097%2F00000658-200008000-00004.
- van Brunschot S, Hollemans RA, Bakker OJ, et al. Necrosectomía mínimamente invasiva y endoscópica versus abierta para la pancreatitis necrosante: un análisis agrupado de datos individuales para pacientes de 1980. Tripa. 2018;67(4):697-706. doi:10.1136/gutjnl-2016-313341.
- Fong ZV, Fagenholz PJ. Desbridamiento mínimamente invasivo para la necrosis pancreática infectada. J Gastrointest Surg. 2019;23(1):185-191. doi:10.1007/s11605-018-3908-5.
- van Santvoort HC, Besselink MG, Bakker OJ, et al.; Grupo de Estudio Holandés de Pancreatitis. Un enfoque gradual o necrosectomía abierta para la pancreatitis necrosante. N Engl J Med. 2010;362(16):1491-1502. doi:10.1056/NEJMoa0908821.
- Bakker OJ, van Santvoort HC, van Brunschot S, et al.; Grupo de Estudio Holandés de Pancreatitis. Necrosectomía endoscópica transgástrica vs quirúrgica para la pancreatitis necrotizante infectada: un ensayo aleatorizado. JAMA. 2012;307(10):1053-1061. doi:10.1001/jama.2012.276.
- van Brunschot S, van Grinsven J, van Santvoort HC, et al.; Grupo de Estudio Holandés de Pancreatitis. Enfoque de intensificación endoscópica o quirúrgica para la pancreatitis necrosante infectada: un ensayo aleatorizado multicéntrico. Lanceta. 2018;391(10115):51-58. doi:10.1016/S0140-6736(17)32404-2.
- Bang JY, Arnoletti JP, Holt BA, et al. Un enfoque transluminal endoscópico, en comparación con la cirugía mínimamente invasiva, reduce las complicaciones y los costos para los pacientes con pancreatitis necrosante. Gastroenterología. 2019;156(4):1027-1040.e3. doi:10.1053/j.gastro.2018.11.031.
- Ross AS, Irani S, Gan SI, et al. Drenaje de doble modalidad de necrosis pancreática amurallada infectada y sintomática: resultados clínicos a largo plazo. Gastrointest Endosc. 2014;79(6):929-935. doi:10.1016/j.gie.2013.10.014.
- Fagenholz PJ, Thabet A, Mueller PR, Forcione DG. Drenaje transgástrico endoscópico combinado y desbridamiento pancreático retroperitoneal asistido por video: lo mejor de ambos mundos para la necrosis pancreática extensa con fístulas entéricas. Pancreatología. 2016;16(5):788-790. doi:10.1016/j.pan.2016.06.009.
Cite this article
Fagenholz P. Desbridamiento pancreático mediante endoscopia del tracto sinusal. J Med Insight. 2021;2021(250). doi:10.24296/jomi/250.

