Artroplastia total de rodilla que retiene el cruzado posterior
Main Text
Table of Contents
- Abstracto
- Descripción general del caso
- Técnica Quirúrgica
- Anestesia y posicionamiento del paciente
- Posicionamiento del paciente
- Preparación estéril de la pierna
- Artrotomía parapatular medial
- Completar la exposición
- Preparación del fémur
- El ángulo de Valgus
- Colocación de la plantilla de corte AP
- Completar los cortes femorales
- Evaluación del potencial de fijación femoral sin cemento
- Preparación de la Rótula
- Preparación de la tibia
- Evaluación del seguimiento rotuliano
- Preparación final antes de la cementación de los componentes
- Componentes de cementación
- Drenaje y cierre de la herida
- Gestión Perioperatoria
- Equipo
- Divulgaciones
- Declaración de consentimiento
- References
La artroplastia total de rodilla se ha convertido en un procedimiento muy exitoso para aliviar el dolor y restaurar la función en la rodilla artrítica con daño estructural avanzado. Los resultados óptimos dependen de la restauración de la alineación y la estabilidad del ligamento. Las técnicas quirúrgicas implican la preservación del ligamento cruzado posterior o la sustitución de su función a través de una mayor restricción protésica. La gran mayoría de las rodillas no requieren sustitución cruzada para establecer la estabilidad y función adecuadas. Este video describe la técnica quirúrgica utilizada por el autor para la artroplastia total de rodilla con retención de cruzado posterior en un paciente con una deformidad varo preoperatoria.
La paciente es una mujer de 74 años que está en estado después de un reemplazo exitoso de rodilla derecha realizado en otro lugar. Ahora presenta dolor de pesas en la rodilla izquierda y pérdida de la capacidad de caminar distancias sin el uso de un bastón. Ella sube escaleras un paso a la vez usando una barandilla. Necesita asistencia de brazo para levantarse de una silla. Ella toma medicamentos antiinflamatorios de venta libre diariamente para el dolor y no ha recibido ningún alivio sostenido de las inyecciones intraarticulares de esteroides y un programa de fisioterapia supervisado.
El examen físico revela una anciana de apariencia saludable que deambula con una marcha antálgica en el lado izquierdo. Su rodilla izquierda está en aproximadamente 5° de varo anatómico. Carece de 5° de extensión con mayor flexión pasiva a 105°. Hay crepitación ósea medialmente con estrés varo. Hay un derrame pequeño y no hay quiste poplíteo. Sus pulsos de pedal son palpables. Su cadera ipsilateral tiene un rango completo de movimiento sin dolor ni espasmo.
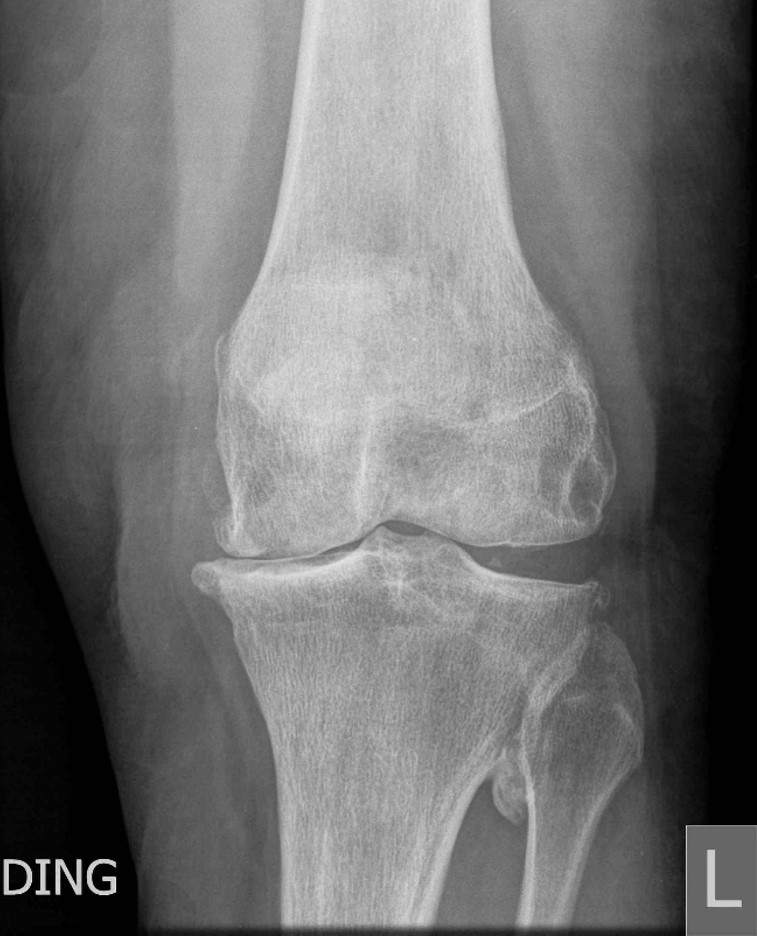
Las radiografías que incluyen una vista AP, lateral y de horizonte de pie muestran la pérdida completa del espacio articular medial, la esclerosis subcondral y la formación de osteofitos periféricos. Hay cambios artríticos secundarios en el compartimento lateral (Fig.1).
Si no se trata, la historia natural de la condición de este paciente es una de aumento del dolor y la discapacidad con una mayor necesidad de apoyo ambulatorio y la posible necesidad del uso crónico de narcóticos para el alivio del dolor. Además, existe la probable necesidad de modificar el entorno de su hogar para adaptarse a su condición de deterioro.
La razón para proceder con el reemplazo total de rodilla en este caso es aliviar el dolor del paciente, restaurar la función y mejorar su calidad de vida. 1 La cirugía está contraindicada en presencia de infección o afecciones médicas como enfermedades cardiopulmonares, vasculares periféricas o neurológicas significativas que hacen que la cirugía sea un riesgo prohibitivo.
La cirugía se puede realizar bajo anestesia general o regional o una combinación de ambas. Los bloqueos nerviosos femorales o aductores a menudo se administran antes o inmediatamente después de la cirugía para ayudar a aliviar el dolor postoperatorio. Muchos cirujanos también emplean el uso de la infiltración intraoperatoria de los tejidos pericapsulares con medicamentos analgésicos o antiinflamatorios para disminuir las molestias postoperatorias.
La artroplastia total de rodilla siempre se realiza con el paciente en posición supina. La mesa de operaciones debe estar nivelada. La rara excepción ocurre cuando la TKA se realiza por debajo de una cadera fusionada o anquilosada. 2 En este caso, la tabla está en la posición de nivel para la exposición y el cierre. Durante la artroplastia, el paciente se coloca en la posición de Trendelenburg y se deja caer el pie de la mesa; la pierna no involucrada se apoya en un taburete o mesa separada.
Suelo exponer la rodilla en flexión, sobre todo en pacientes obesos o si no se utiliza un torniquete. Una excepción podría ser la rodilla con una incisión previa, especialmente una curvilínea, donde los colgajos de la piel deben elevarse. Cierro la rodilla en extensión excepto por la colocación de las suturas más proximales en el mecanismo del cuádriceps, que se ve facilitado por una rodilla flexionada y un retractor autocontenido proximal.
Colocación del reposapiés
Prefiero un reposapiés cilíndrico disponible comercialmente que soporte la rodilla en flexión durante la artroplastia. Si esto no está disponible, un sustituto satisfactorio es una toalla o manta enrollada en un cilindro y pegada con cinta adhesiva en su posición. El nivel óptimo para la colocación de este soporte se encuentra en la parte más grasa de la pantorrilla del paciente. Esto apoya la rodilla en la máxima flexión después de que se ha logrado una exposición satisfactoria. El nivel para este soporte, por lo tanto, es independiente del rango de movimiento preoperatorio, pero refleja la flexión que se logrará una vez que el mecanismo del cuádriceps esté evertido y la rodilla se movilice.
Cualquier afeitado de cabello alrededor del área de la incisión planificada se realiza justo antes de la preparación estéril de la pierna. Dibujo la incisión de la rodilla con un rotulador indeleble antes de la preparación de la piel. Cualquier incisión previa se delinea e incorpora, si corresponde. La incisión se dibuja con la rodilla flexionada 90° para tener en cuenta el hecho de que la piel se traduce lateralmente aproximadamente 1 cm desde la extensión hasta la flexión porque la tibia gira internamente. 3 Si el paciente desea arrodillarse después de la cirugía y la incisión se dibuja en extensión, lo más probable es que se arrodille sobre su incisión sobre el tubérculo tibial, causando molestias. Incluyo el pie en la preparación y luego sostengo el pie con una toalla estéril mientras se prepara el resto de la pierna. Luego se enrolla una stockinette impermeable desde el pie hasta el nivel del torniquete del muslo. Una llamada "hoja de extremidades" completa el drapeado. La stockinette se incide verticalmente para exponer la incisión de la piel dibujada, y las iniciales del cirujano quirúrgico para identificar positivamente al paciente y completar el "Tiempo de espera" obligatorio. Finalmente, se utiliza una cortina de plástico impregnada de betadina para sellar el sitio quirúrgico.
El torniquete
Utilizo un torniquete para todas las artroplastias totales de rodilla con esencialmente dos excepciones. El primero es en el paciente obeso, especialmente uno con un muslo corto. Un torniquete es a menudo ineficaz en estos pacientes y compromete la extensión proximal del campo quirúrgico.
La segunda excepción es un paciente con enfermedad vascular periférica conocida y pulsos ausentes confirmados por examen Doppler. Estos pacientes siempre tienen una consulta con un cirujano vascular preoperatorio. Incluso si ha habido una cirugía de bypass exitosa, no uso un torniquete. La incisión y la exposición inicial se realizan con la rodilla en flexión, lo que minimiza el sangrado y permite que los vasos se coagulen a medida que se encuentran.
La presión del torniquete utilizada es de 250 mmHg en la mayoría de los casos. Ocasionalmente, es necesaria una presión de hasta 325 mmHg para evitar un efecto de torniquete venoso. El tiempo máximo del torniquete es de 90 minutos con un intervalo de 10 minutos antes de que se considere el nuevo inflado. Elevo la extremidad durante 30 segundos antes del inflado del torniquete. Prefiero no exsanguinar la extremidad con un vendaje elástico (vendaje de Esmarch) para que quede algo de sangre en las venas superficiales y sean más fáciles de identificar. La primera dosis de antibióticos profilácticos se administra al menos 10 minutos antes de la inflación del torniquete. Recientemente, muchos cirujanos (incluyéndome a mí) están usando el torniquete durante solo unos minutos durante la exposición inicial y lo vuelven a inflar durante aproximadamente 10 minutos para cementar.
La incisión
Como se mencionó anteriormente, la incisión se dibuja con la rodilla flexionada antes de la preparación quirúrgica. Una incisión estándar es recta, vertical y de aproximadamente 15 cm de largo. Está centrado proximalmente sobre el eje del fémur, en su porción media sobre el tercio medio de la rótula y distalmente solo medial al tubérculo tibial. Hay una tendencia a hacer incisiones más cortas, y esto se puede hacer disminuyendo la mitad proximal de la incisión en la piel. Si la exposición inicial y el cierre se realizan con la rodilla en flexión, se puede acceder al cuádriceps proximal a través de una incisión cutánea más corta.
Las incisiones en la piel deben modificarse en presencia de incisiones previas alrededor de la rodilla. Prefiero evitar elevar los colgajos grandes de la piel y crear espacio muerto. La disección subcutánea se dirige directamente hacia los puntos de referencia para una artrotomía parapatelar medial. La elevación de la piel sobre la superficie dorsal de la rótula es solo la cantidad que es suficiente para aplicar con seguridad una abrazadera de sujeción para cementar el componente rotuliano.
Prefiero una artrotomía parapatelar medial para todas las rodillas primarias. En los últimos 40 años, he tenido experiencia con tres enfoques alternativos para la rodilla: subvasto, medio vasto y parapatelar lateral. Ciertamente no me opongo a su uso en pacientes seleccionados. Cada uno, sin embargo, tiene desventajas potenciales. Por ejemplo, los enfoques subvastus y mid-vastus pueden ser difíciles en individuos cortos, obesos y musculosos. Si es necesario un avance medial en el momento del cierre, puede ser difícil de lograr con estos enfoques. El enfoque lateral para las rodillas en valgo puede impedir que el cirujano mueva la rótula medialmente de manera segura. También puede ser difícil sellar la artrotomía del espacio subcutáneo justo debajo de la incisión en la piel con este enfoque.
El enfoque parapatelar medial se puede utilizar en prácticamente todos los casos, independientemente de la deformidad preoperatoria y el rango de movimiento. Los tres puntos de referencia esenciales son el borde medial proximal del tendón del cuádriceps, un punto a medio camino entre la inserción medial y el polo medial superior de la rótula, y el borde medial del tubérculo.
2 o 3 mm del borde medial del tendón del cuádriceps se conservan proximalmente. En el polo superior de la rótula, se conserva un manguito de tejido blando para facilitar el cierre. En el tubérculo tibial, un manguito de tejido blando medial se conserva cuidadosamente para su cierre al borde medial del tendón rotuliano. Marco los bordes medial y lateral de la artrotomía a nivel del polo superior de la rótula para facilitar un cierre anatómico al final del procedimiento.
En la línea articular, la artrotomía corta el cuerno anterior del menisco medial. Esto facilita la eversión del tejido capsular medial con el menisco restante unido para la disección segura de un colgajo anteromedial subperióstico. La preservación cuidadosa de este colgajo permite un cierre distal seguro al final del procedimiento. También permite la posibilidad de una reparación de lado a lado del tendón rotuliano en caso de que la inserción del tendón se vea comprometida.
La disección lateral inicial consiste en definir la bolsa infrapatelar al nivel de la inserción del tendón rotuliano. Una cuchilla No. 10 se desliza boca abajo en la bursa y es tangencial a la corteza tibial anterolateral. El bisturí se pasa coronalmente en este plano cortando el ligamento coronario y el cuerno anterior del menisco lateral. En casi todos los casos, la rótula se everda de forma fácil y segura. Si la eversión es difícil, no dudo en realizar una liberación proximal a través de una incisión corta en "V" invertida en el tendón del cuádriceps proximal. En pacientes con obesidad mórbida o rodillas anquilosadas, la pinza utilizada para cementar el componente rotuliano se puede utilizar para agarrar la rótula de forma segura y facilitar la eversión. 4
Antes de iniciar la preparación de los huesos, se toman ciertas medidas para maximizar la exposición y movilizar la rodilla.
Primero, se libera el ligamento patelofemoral. Esto se logra colocando un retractor Z en el compartimiento lateral para tensar este ligamento. Un hemostático curvo pasa por debajo de su borde anterior delantero, y un cauterio cortante corta sus fibras. Esto moviliza aún más la rótula y mejora la exposición al compartimento lateral. Se debe tener cuidado para evitar lesionar inadvertidamente el tendón del cuádriceps o colocar la pinza tan profundamente como para involucrar el tendón poplíteo o el ligamento colateral lateral.
A continuación, el retractor Z se coloca medialmente, y el cuerno anterior del menisco medial se extirpa. Esto obtiene acceso al plano entre el ligamento colateral medial profundo y el borde superior de la meseta tibial medial. Un osteotomo curvo de 1 cm se inserta en este plano y se golpea posteriormente hasta que disecciona su camino hacia la bolsa semimembranosa. El ligamento cruzado anterior, si está intacto, se sacrifica por completo. La tibia se puede administrar frente al fémur hiperflexionando la rodilla, tirando de la tibia hacia adelante y girándola externamente.
Antes de eliminar el menisco lateral, se utiliza un bisturí para crear una hendidura de 1 a 2 cm solo periférica al menisco lateral en la unión entre sus tercios anterior y medio. A través de esta hendidura se coloca un retractor Hohmann doblado, que se utilizará durante toda la operación para la exposición lateral.
El compartimento lateral ahora está bien expuesto. Todo el menisco lateral se extirpa con disección aguda; Encuentro que es más fácil comenzar en el cuerno posterior y luego regresar al cuerno anterior y a la media sustancia hasta que se complete la resección. La arteria genicular inferior lateral se encontrará solo periférica al menisco durante esta disección. La luz abierta tanto de la arteria como de la vena generalmente se visualiza fácilmente en la esquina lateral posterior de la rodilla y se coagulan para minimizar el sangrado postoperatorio. Finalmente, la almohadilla de grasa se disecciona de la porción proximal anterior de la meseta tibial lateral para permitir la eventual colocación de la plantilla de corte tibial. Se puede quitar una pequeña cantidad de la almohadilla de grasa, si es necesario, para una mejor exposición.
Ya sea el fémur o la tibia se pueden preparar primero para la TKA. Prefiero el fémur primero en las cirugías primarias porque después de que se ha completado la resección femoral, se facilita la exposición tibial. En la cirugía de revisión, sin embargo, siempre preparo la tibia primero. En un procedimiento primario, la cantidad de resección ósea femoral y tibial y los ángulos de alineación son independientes entre sí si el objetivo del cirujano es realizar resecciones medidas basadas en el grosor de los componentes y el mantenimiento de la línea articular. Los únicos cortes óseos que dependen unos de otros son los que determinan la alineación rotacional del componente femoral. Los cirujanos de Tibia primero crean simetría de espacio de flexión mediante el uso de bloques espaciadores. Los cirujanos de fémur primero pueden establecer la simetría de la brecha de flexión relacionando la rotación del componente femoral con un dispositivo externo de alineación tibial.
Para preparar el fémur, es importante definir primero la anatomía de la muesca intercondílea y exponer y definir el origen del PCL. Los osteofitos intercondilares se extirpan con un osteotomo de 1 cm de ancho y se diseccionan libres del LCP. El canal medular del fémur se introduce aproximadamente 1 cm por encima del origen del LCP y unos milímetros medial al verdadero centro de la muesca intercondílea. Una forma de definir esto es dibujar la línea Whiteside hacia abajo en la parte más profunda del surco troclear y marcar el punto de entrada 1 cm por encima de la parte superior de la muesca intercondílea y varios mm medial a la línea Whiteside. La radiografía anteroposterior (AP) preoperatoria del fémur también ayudará a localizar el punto de entrada para la varilla de alineación intramedular. Esto se puede hacer pasando una línea por el centro del eje del fémur y viendo por dónde sale en la muesca intercondílea. Como se señaló, suele ser de varios milímetros medial al centro verdadero. Si el canal se introdujera en el verdadero centro de la muesca, el ángulo valgo elegido se incrementaría efectivamente en varios grados. Creo que esta es la razón más común por la que los cirujanos colocan inadvertidamente el componente femoral en demasiado valgo. Entran en el canal en el verdadero centro de la muesca y utilizan un arbusto de valgo de 7 °. El ángulo real de la resección femoral distal se convierte en 9° o 10° de valgo.
Una vez elegido el punto de entrada, prefiero usar una pequeña gubia para iniciar el agujero y permitir que el taladro entre con precisión en el lugar elegido. El orificio de perforación debe ser más grande que el diámetro de la varilla de alineación intramedular. Utilizo un taladro de 3/8 de pulgada y una varilla de alineación de 1/4 de pulgada de diámetro. Algunos cirujanos aspiran la médula grasa del fémur distal y riegan el canal. No he encontrado esto necesario siempre y cuando la varilla de alineación intramedular sea más pequeña que el orificio de entrada, estriada e introducida lenta y suavemente. Si hay alguna dificultad para introducir la varilla, el orificio de entrada debe ampliarse. En raras ocasiones, cuando la varilla no pasa fácilmente, me ha resultado útil introducir primero una varilla de tamaño inferior para definir la orientación del canal. Este método puede revelar que el orificio de entrada debe ampliarse en uno de los cuatro cuadrantes para permitir un fácil paso.
Resección femoral distal
La decisión ahora tiene que tomarse sobre la cantidad de resección distal y el ángulo valgo deseado. Creo que muchos folletos de técnicas son engañosos con respecto a la cantidad de resección distal. A menudo recomiendan extraer una cantidad de hueso que sea equivalente al grosor del cóndilo femoral distal metálico de la prótesis. Deben aclarar que la cantidad de resección también debe incluir el grosor del cartílago que una vez estuvo presente. De lo contrario, la resección femoral distal será aproximadamente 2 mm más que una cantidad verdadera "anatómica". Esto elevaría ligeramente la línea articular y posiblemente establecería una rodilla que es más suelta en extensión que en flexión.
En una técnica de preservación de PCL, el objetivo debe ser restaurar la línea de la articulación femoral con la mayor precisión posible y evitar una rodilla que esté más apretada en flexión que en extensión. Errar hacia la resección insuficiente del cóndilo femoral distal logrará este objetivo. Si, después de la preparación inicial tanto del fémur como de la tibia, la rodilla está más apretada en extensión que en flexión, el fémur distal puede ser revisado para 2 milímetros más de resección. Esto es rápido y fácil de lograr. La resección femoral distal excesiva se tolera mejor en una técnica sustitutiva de LCP. La eliminación del PCL amplía el espacio de flexión y permite que el polietileno más grueso requerido para estabilizar la rodilla en flexión también se tolere en la extensión.
En presencia de una contractura de flexión preoperatoria, se resecta más de una cantidad anatómica del cóndilo distal para ayudar en la corrección de la contractura.
El ángulo valgo elegido para la resección distal depende de la plantilla preoperatoria y de ciertos factores clínicos. El objetivo en la mayoría de las artroplastias de rodilla es restaurar el eje mecánico a neutro. Esto se logra de manera más eficiente mediante la creación de un eje mecánico neutro en el fémur distal y un eje mecánico neutro en la tibia proximal. Para determinar este ángulo, se toma una radiografía AP larga desde la cadera hasta la rodilla en rotación neutra. Se dibuja una línea desde el centro de la cadera hasta el centro de la rodilla. Luego se hace una perpendicular en la rodilla a esta línea. Finalmente, se puede medir el ángulo formado por esta línea y una línea del centro del eje del fémur. Por lo general, el ángulo está entre 5 ° y 7 °.
Otra ventaja de esta plantilla preoperatoria es mostrar las cantidades relativas de resección de los cóndilos femorales distales medial y lateral. A menos que haya algún tipo de osteotomía, fractura o deformidad displásica, la cantidad de resección generalmente es ligeramente más medial que lateral. La línea formada en la articulación para un eje mecánico neutro a menudo estará al nivel del hueso eburnado medialmente y el cartílago intacto lateralmente, o aproximadamente a 2 mm de distancia del hueso real del cóndilo lateral distal. Esta información es útil cuando se aplica la guía de corte distal y confirma lo que se muestra en la radiografía con plantilla preoperatoria. En las rodillas en valgo severas, esta discrepancia puede ser bastante considerable.
Hay algunas excepciones para intentar restaurar con precisión un eje mecánico femoral neutro. Todos ellos implican dejar la rodilla en una ligera alineación mecánica (1° o 2°) del varo. La razón sería disminuir el estrés en el ligamento colateral medial. La situación más común implica la corrección de una deformidad valgo grave con un ligamento colateral medial atenuado. Al corregir en exceso la alineación en uno o dos grados de varo mecánico, la tensión se elimina del lado medial de la rodilla. Del mismo modo, si hay una lesión inadvertida en el ligamento colateral medial, cierta alineación mecánica del varo residual protegerá cualquier reparación quirúrgica del ligamento.
La alineación mecánica del varo residual solía desalentarse en la rodilla primaria de rutina, pero se prefiere con fines cosméticos a la alineación mecánica residual del valgo en el paciente obeso con tejidos blandos mediales excesivos. Clínicamente, estos pacientes parecen estar en un valgo mucho más anatómico que el representado por su alineación radiográfica. Si se elige un eje mecánico neutro para estos pacientes, se les debe advertir de la apariencia aparente en valgo de la extremidad. Además, también es más fácil lograr un equilibrio de extensión simétrico si el cirujano acepta un ligero varo mecánico. Ahora corto la mayoría de las rodillas varosas en cuatro grados de valgo para facilitar el equilibrio de los ligamentos.
Dimensionamiento del fémur
Prefiero dimensionar el fémur de posterior hacia arriba. Este método es el más confiable para restaurar la línea de articulación en flexión, equilibrar el PCL y minimizar la posibilidad de laxitud de flexión media. Dos patines se deslizan bajo los cóndilos posteriores y un lápiz móvil mide la dimensión AP del fémur basado en la corteza anterior justo superior a la tróclea. La corteza femoral anterior a veces puede ser difícil de definir. Para facilitar esto, ahora hago una resección troclear conservadora preliminar perpendicular a la línea whiteside.
Si la medida de tamaño muestra una dimensión a un tamaño medio o mayor, usaré el tamaño más grande. Una excepción a esta regla sería un paciente con mala flexión preoperatoria donde se intenta hacer que la tróclea protésica sea lo más enrojecida posible con la corteza anterior para aumentar la excursión del cuádriceps. Otra excepción sería el paciente (generalmente mujer) cuya dimensión lateral medial es proporcionalmente más pequeña que su dimensión AP. El uso del tamaño más grande causaría demasiado voladizo mediolateral. Por lo tanto, se elige el tamaño más pequeño.
Para tamaños medios y más pequeños, elijo el tamaño más pequeño. Las dos opciones que permiten reducir el tamaño sin muescar la corteza anterior son hacer la resección femoral distal en unos pocos grados de flexión o dimensionar el fémur de anterior hacia abajo. Muchos de los sistemas protésicos más nuevos ofrecen un gran inventario de dimensiones AP y ML que permiten un tamaño más preciso, pero a costa de un inventario engorroso muy grande.
Determinación de la alineación rotacional del componente femoral
Una vez que se ha dimensionado el componente femoral, se debe determinar su alineación rotacional adecuada. Al menos cuatro métodos se utilizan popularmente para determinar la rotación de los componentes femorales. 5 Estos incluyen perpendicular a la línea de Whiteside (el eje trans-surco), el eje trans-epicondílar, 3° de rotación externa de los cóndilos posteriores y alineación rotacional que produce simetría de brecha de flexión. Durante la cirugía, evalúo los cuatro métodos, pero mi consideración principal es la simetría de la brecha de flexión. 6 La guía de dimensionamiento que utilizo prevé la colocación de agujeros para las guías de corte posteriores que pueden construirse automáticamente en 3° de rotación externa. Los uso para establecer mi rotación preliminar y luego agregar más rotación externa según sea necesario para lograr una brecha de flexión rectangular, la técnica conocida como "equilibrio de brechas". Este método es utilizado por los cirujanos que desean establecer un espacio de flexión rectangular equilibrado para una estabilidad óptima de la rodilla y la función cinemática. En las rodillas varosas, el espacio de extensión se equilibra primero con la liberación medial apropiada. En la mayoría de las rodillas en valgo (que se pueden equilibrar sin liberación lateral del ligamento colateral) no se requiere un equilibrio previo de extensión. Después del equilibrio de extensión, la rodilla se coloca en 90 ° de flexión y se aplica algún tipo de tensiómetro a los compartimentos medial y lateral. El componente femoral se gira entonces en simetría de brecha de flexión. Los esparcidores laminares se pueden utilizar para este propósito. Un esparcidor laminar abrirá el espacio medial una cantidad finita independientemente de la tensión aplicada, a menos que el aspecto anterior de este ligamento sea anormal o esté lesionado. Hay que recordar, sin embargo, que ese compartimento lateral es más flexible en flexión que el compartimento medial. Por esta razón, probablemente sea útil usar un esparcidor calibrado en el lado lateral aunque no se haya establecido la cantidad exacta de tensión a aplicar. He usado 20 libras de tensión en los últimos 10 años con buenos resultados. Cuando se utiliza este método, más del 90% de las rodillas terminan en 5 ° de rotación externa en relación con la línea condilar femoral posterior. Hay dos excepciones a esto. Uno ocurre en la rodilla valgo severa con un cóndilo femoral lateral posterior hipoplásico donde pueden estar indicados 7° u 8°. El segundo se observa en la rodilla varo severa donde el cóndilo femoral posterior medial es "hiperplásico", y también se pueden requerir hasta 7 ° para restaurar un espacio rectangular.
En casos raros, la rodilla puede no requerir rotación externa de los cóndilos femorales posteriores o en realidad requerir rotación interna intencional. Un caso ocurre en una rodilla con laxitud de la cara anterior del ligamento colateral medial. En estos casos, la rotación interna del componente femoral cerrará la brecha de flexión medial y restaurará la estabilidad medial en la flexión. La segunda instancia puede ocurrir cuando se convierte a un paciente con una osteotomía tibial proximal que se ha curado en valgo excesivo con una línea de la articulación tibial valgo. En tal caso, cuando la rodilla está flexionada 90 °, los cóndilos femorales se sientan en una rotación externa marcada en la línea de la articulación tibial del valgo. Si se utiliza cualquier método que no sea el equilibrio de la brecha para determinar la rotación de los componentes femorales, crearán más asimetría de la brecha de flexión y se requerirá una liberación colateral lateral extensa para equilibrar la brecha de flexión. A la mayoría de los cirujanos les preocupa que la rotación interna intencional del componente femoral comprometa el seguimiento rotuliano. Es de interés señalar, sin embargo, que el cálculo matemático del efecto real de la rotación en el desplazamiento del surco troclear muestra que por cada 4° de rotación de componentes femorales, el surco se desplaza aproximadamente 2 mm (6). Esta cantidad relativamente pequeña se puede compensar subdimensionando el componente rotuliano en un tamaño y desplazándolo medialmente, biselando el hueso rotuliano sin tapa para evitar el pinzamiento.
También hay publicaciones en la literatura que sugieren que la mala rotación del componente femoral o tibial puede causar dolor o rigidez y el posterior fracaso de la artroplastia. Esta conclusión también podría ser la consecuencia de un componente femoral malrotado que ocurre en las manos de un cirujano inexperto que también ha cometido una constelación de otros errores en la preparación de la artroplastia.
La mayoría de las plantillas de corte AP tienen púas que encajarán en los orificios creados a través de la guía de tamaño inicial. La guía está sentada al ras con las resecciones condilares distales. El contacto adecuado de la plantilla con el hueso debe evaluarse viéndolo directamente desde un lado. Algunas plantillas proporcionan pasadores auxiliares (lisos o roscados) que asegurarán aún más la plantilla de corte en el extremo del fémur distal.
Resección troclear
El corte anterior o troclear se hace primero. La principal preocupación con este corte es asegurarse de evitar la muesca de la corteza anterior. La cantidad de resección para cada caso individual se puede estimar mediante la revisión de la radiografía lateral preoperatoria. Ocasionalmente, la tróclea es hipertrófica con una gran cantidad de formación de osteofitos creando la ilusión de que la resección de la tróclea será excesiva. En el extremo opuesto del espectro se encuentra la tróclea "hipoplásica" que se observa en pacientes con rótula alta y displasia patelofemoral. Si alguna vez existe la preocupación de que la resección troclear pueda ser excesiva, el "precorte" de la tróclea ayudará a determinar esto. Este corte expondrá la unión proximal entre la tróclea y la corteza anterior del fémur y permitirá realizar una evaluación más precisa sobre el potencial de muesca de la corteza anterior. Recomendaría en contra de la práctica de muchos cirujanos que eliminan la grasa que recubre la corteza anterior e incisan el periostio. Creo que esta acción predispone a la rodilla a formar hueso heterotópico en esta zona, lo que podría limitar la excursión postoperatoria del cuádriceps. Si parece que la resección troclear planificada sería, de hecho, una muesca en la corteza anterior, el fémur debe recortarse en unos pocos grados de flexión o los agujeros para la plantilla de corte deben desplazarse a la distancia adecuada anteriormente mediante la técnica de gubia navicular.
Resección condilar posterior
Los cortes condilares posteriores se completan a continuación. El ligamento colateral medial está en peligro durante la resección condilar posterior medial. Es importante tener un retractor medial bien colocado para proteger el ligamento de la excursión medial de la hoja de sierra. Si inicialmente se utiliza una hoja de sierra ancha, los cortes se completan mejor con una hoja de sierra más estrecha o un osteotomo.
Cortes de chaflán
Los cortes de chaflán se completan a continuación. La mayoría de los sistemas proporcionan una guía de corte AP con ranuras para los cortes del chaflán. A pesar de esto, me gusta volver a visitar los cortes de chaflán con una guía de chaflán separada. Hago esto porque a veces el bloque de corte AP no está completa o simétricamente asentado o puede despegar ligeramente del extremo del fémur. Rehacer los cortes del chaflán con el bloque aislado garantiza que sean precisos.
Preparación final del fémur
La preparación final del fémur se logra después de la preparación tibial cuando hay una mayor exposición posterior. El componente femoral de prueba se aplica por primera vez. Utilizo un insertador femoral que sujeta el componente rígidamente para poder aplicar una fuerza de extensión mientras la prueba está sentada. Los componentes femorales tienden a entrar en flexión cuando se aplican por primera vez. Hay dos razones para esto. El primero es un corte troclear que diverge un poco más de lo dictado por la guía de corte anterior. El segundo se debe a la infrarresección de un cóndilo posterior, casi siempre en el lado medial. El hueso medial duro desvía la hoja de sierra en una vía divergente.
Ambas situaciones se pueden evaluar y remediar volviendo a aplicar la guía de corte AP cuando se hayan completado los cortes del chaflán. La ligera divergencia de la hoja de sierra que no es aparente con los cortes del chaflán intactos se hace evidente cuando faltan.
Una vez que el componente femoral de prueba está asentado, debe colocarse correctamente en la dimensión medial-lateral. Se debe evitar el voladizo medial o lateral de la prótesis y se observa con mayor frecuencia en la paciente femenina. La posición mediolateral óptima para el componente es al ras con la corteza femoral distal lateral a nivel de la tróclea y el cóndilo distal. La capacidad de lograr esta posición varía con el diseño protésico. Solo los componentes femorales asimétricos pueden tapar de manera óptima la superficie troclear cortada del fémur. Los componentes simétricos que vienen al ras con la corteza medial a nivel de la tróclea no pueden cubrir completamente la superficie cortada de la tróclea. Intuitivamente, esto comprometerá el seguimiento rotuliano en los primeros 30° de flexión.
Después de que el componente femoral se ha movido lateralmente para ser enjuagado con la corteza lateral, se eliminan los osteofitos periféricos restantes. Es muy importante lograr esto a nivel del origen del tendón poplíteo para prevenir un posible síndrome de pinzamiento poplíteo. 7 Cualquier osteofito medial sobresaliente también se elimina al ras del componente femoral.
Finalmente, es importante eliminar los osteofitos condilares posteriores y cualquier hueso condilar posterior sin tapar. Esto se logra mejor con el componente femoral del ensayo en su lugar y la resección tibial completada. Mientras que un asistente eleva el fémur usando un gancho óseo en la muesca intercondílea, un osteotomo curvo de 3/8 de pulgada se pasa tangencialmente a lo largo de todos los bordes de ambos cóndilos posteriores para delinear los osteofitos posteriores y el hueso condilar posterior sin tapa. Luego se extrae el ensayo y se resecta el hueso delineado. El dedo del cirujano se puede usar para palpar los recovecos posteriores de cualquier hueso retenido o cuerpos sueltos.
El uso de la fijación femoral sin cemento sigue siendo controvertido. La mayoría de los cirujanos familiarizados con la fijación femoral sin cemento reportan excelentes resultados con esta técnica. El éxito depende obviamente de la fijación primaria inicial del componente. Mi propia experiencia con el uso de componentes femorales de crecimiento poroso sin cemento ha sido excelente y equivalente a los resultados con la fijación cementada.
He recopilado algunos datos sobre artroplastias bilaterales simultáneas de rodilla con un fémur sin cemento en un lado y uno cementado en el otro. 8 La evaluación controlada fluoroscópicamente de la radiografía lateral de estos pacientes indica que la interfaz de la zona FEmoral IV de los componentes sin cemento es más favorable que la interfaz de la zona IV en los componentes cementados. Este hallazgo tiene implicaciones para la supervivencia a largo plazo, ya que la lucencia de la zona IV puede predisponer a la rodilla al aflojamiento tardío del componente femoral9 o permitir la entrada de desechos de desgaste y la osteolisis posterior. Por esta razón, sigo abogando por la consideración de la fijación femoral sin cemento en pacientes más jóvenes. (El sistema de zonas fue desarrollado por la Knee Society. 10)
El criterio intraoperatorio para la fijación sin cemento combina la evaluación de la precisión del ajuste visto desde el lado y de la fuerza requerida para desimpactar el ensayo desde el hueso femoral. La prueba de disimulo es ciertamente cruda, pero parece ser efectiva en la detección de pacientes. Si el componente femoral de prueba se puede extraer a mano o con un toque muy ligero del martillo de bofetada del dispositivo de inserción / extracción, el componente femoral siempre se cementa. Si se necesitan varios toques del martillo de bofetada y la extracción de prueba es difícil, la fijación sin cemento es apropiada. En casos límite, el fémur debe cementarse.
La precisión de los cortes vistos desde un lado no parece ser tan crítica para el éxito de la fijación sin cemento. Si hay grandes huecos, el fémur obviamente debe cementarse. Si hay pequeños huecos, se pueden llenar con lodo óseo, y se puede esperar el éxito clínico de la técnica si el componente pasa la prueba de disimpresión.
En las radiografías laterales de seguimiento de los componentes femorales sin cemento, a veces se observan variaciones en el patrón de densidad ósea dependiendo de la intimidad del contacto entre el componente femoral y el hueso en cualquier área específica.
Limpieza del tendón del cuádriceps
Cualquier tejido sinovial residual en el tendón del cuádriceps justo por encima del polo superior de la rótula debe extirparse para evitar la posibilidad de crepitación de tejido blando postoperatorio en una técnica de retención de PCL o el síndrome de clunk en un diseño sustitutivo de PCL.
Medición del grosor rotuliano y aplicación de una plantilla de corte
El grosor rotuliano se mide antes de la preparación. Las rótulas femeninas generalmente tienen un grosor de 22-24 mm, y las rótulas masculinas generalmente miden 24-26 mm.11 Si está disponible, se aplica una plantilla de corte rotuliano. Debe configurarse para permitir un remanente óseo que ascienda al grosor rotuliano precortado menos el grosor del botón rotuliano protésico. Las plantillas preoperatorias pueden ayudar a planificar la resección, especialmente en casos displásicos.
Corte de la rótula
Prefiero cortar la rótula de medial a lateral y de unión condro-ósea a unión. En el lado lateral, todo el cartílago restante debe eliminarse hasta una superficie ósea esclerótica. El grosor del remanente rotuliano se puede medir fuera del lado medial resecado. Evite sobredimensionar la rótula tanto en las dimensiones anteroposterior como mediolateral. Si es de tamaño insuficiente, la prótesis rotuliana debe desplazarse medialmente para facilitar el seguimiento rotuliano. El hueso lateral sin tapa debe delinearse y luego achaflanarse para aliviar el posible pinzamiento óseo en la tróclea metálica. El espesor del compuesto debe medirse después de la preparación para evitar el "relleno excesivo" del compartimiento patelofemoral. Después de que la rótula tenga el tamaño adecuado, se perforan los orificios de las asas a través de la plantilla adecuada.
Determinación de la cantidad de resección tibial
En cuanto al fémur, prefiero una técnica de resección medida basada en el grosor del componente para reemplazar el tejido resecado. Para una prótesis con un espesor compuesto de 8 mm, se eliminarían 8 mm de la meseta más prominente, casi invariablemente del lado lateral. Esta medición incluiría cualquier cartílago residual.
Si se utiliza un componente con respaldo metálico, se puede requerir un espesor compuesto de hasta 9 mm para permitir el espesor mínimo de polietileno requerido por la FDA (dependiendo del grosor de la bandeja de metal). La mayoría de los sistemas de rodilla total aplican un lápiz óptico para evaluar este grosor.
Alternativamente, la cantidad de resección puede basarse en la eliminación de 0-2 mm del lado deficiente. Este método no debe utilizarse si significa que se eliminarán más de 12 o 13 mm del lado lateral. En estos casos, el lado deficiente requerirá algún tipo de aumento.
Alineación intramedular versus extramedular
La mayoría de los sistemas de rodilla total ofrecen la opción de dispositivos de alineación tibial intramedular o extramedular. Prefiero el método extramedular para la tibia por varias razones. A diferencia de la evaluación de la alineación en el lado femoral, los puntos de referencia anatómicos proximales y distales son fácilmente visibles en la tibia. El uso de la alineación extramedular evita la instrumentación del canal medular de la tibia con su potencial para generar embolización de grasa y para propagar la extensión de cualquier posible infección postoperatoria. Además, muchas tibias tienen un arco valgo, especialmente en el paciente con una alineación valgo constitucional.
En estos pacientes, se requieren películas largas para evaluar completamente el arco y guiar al cirujano sobre dónde ingresar al canal medular a nivel de la meseta tibial. En algunas tibias, el arco es tan excesivo que no se puede acomodar una varilla de alineación intramedular. Si el cirujano insiste en su uso, la resección tibial se verá perjudicada en valgo significativo. En las rodillas sometidas a revisión donde el cirujano está utilizando una extensión tibial intramedular de ajuste de presión prolongada, los dispositivos de alineación intramedular son apropiados. En algunos casos de tibias arqueadas, pueden ser necesarios tallos desplazados.
Determinación de la alineación de la resección tibial con dispositivos extramedulares
Varias maniobras son útiles para aumentar la precisión de un dispositivo de alineación extramedular. Los puntos de referencia proximales y distales están fácilmente disponibles. Proximalmente, la guía de resección idealmente debe estar centrada entre las cortezas tibial medial y lateral. En realidad, esto es difícil de lograr porque un dispositivo de alineación externa generalmente se desplaza varios milímetros medial al centro verdadero debido al tubérculo tibial, el tendón rotuliano y la almohadilla de grasa. Siempre que el cirujano sea consciente de esto y lo compense, no perjudicará el corte en varo. El hito anatómico distal para un dispositivo extramedular es la cresta anterior aguda fácilmente palpable de la tibia.
No utilizo el pie, específicamente el segundo metatarsiano, como un hito distal, ya que cualquier anomalía rotacional del pie distorsionará esta medición. La cresta anterior afilada de la tibia a nivel de los maléolos es un hito anatómico que es independiente de cualquier deformidad del pie o el tobillo y es fácilmente palpable, incluso en pacientes obesos. Algunos cirujanos sugieren dividir la distancia interceolar o la circunferencia del tejido blando en el tobillo. Hemos documentado que el verdadero centro del tobillo es de aproximadamente 3 mm medial a estos dos puntos. 12 Por lo tanto, el cirujano debe compensar con un ajuste en el tobillo.
La forma más efectiva de compensar las posibles distorsiones de alineación que existen proximal y distalmente es tener un dispositivo de tobillo móvil que pueda desplazarse medialmente. Seis milímetros de desplazamiento medial generalmente compensarán los 3 mm que ocurren proximalmente y los 3 mm que ocurren distalmente, evitando la desalineación varo de la resección tibial.
Pendiente tibial posterior
La pendiente tibial posterior en la rodilla "normal" puede ser bastante variable. Lo he visto estar entre 0° y 15°. En artroplastia, la pendiente posterior tiene ventajas y desventajas. Las ventajas incluyen abrir el espacio de flexión para facilitar el equilibrio de PCL y mejorar el contacto de metal a plástico en la máxima flexión de rodilla.
Las desventajas incluyen la promoción de demasiada reversión del fémur en la tibia en un diseño no conforme y el mandato de que las superficies articuladas deben hiperextenderse entre sí cuando la extremidad en sí está en plena extensión. Me gusta aplicar alguna pendiente posterior a la resección tibial pero evitar una cantidad excesiva. Generalmente uso aproximadamente 5°. Lo logro usando un dispositivo de alineación externa moviendo el ajuste del tobillo hacia arriba lejos del tobillo. Dependiendo de la longitud de la extremidad, se aplica 1° o 2° de pendiente posterior por cada 5 mm de desplazamiento anterior de la plantilla. El efecto obviamente será mayor para las extremidades cortas y más pequeño para las extremidades más largas.
Hay al menos tres situaciones en las que no se debe aplicar ninguna pendiente posterior. La primera es en presencia de una contractura de flexión preoperatoria severa. El aumento de la resección tibial anterior (versus posterior) ayuda en la corrección de una contractura de flexión. La segunda situación es en presencia de una tibia con una pendiente anormal hacia arriba en lugar de hacia abajo. Esto se observa con mayor frecuencia después de una osteotomía tibial alta o en presencia de una fractura tibial proximal curada. La tercera situación ocurre cuando se utiliza un sistema de rodilla que permite una hiperextensión limitada entre las superficies articuladas. Esto se ve más comúnmente en diseños estabilizados posteriores donde el poste estabilizador incide en el aspecto anterior de la carcasa intercondílea para la clavija. Los diseños específicos varían en su perdón, y los cirujanos deben ser conscientes de la limitación del sistema que están utilizando.
Cuando se realiza la resección tibial proximal, es importante que el brazo del cirujano esté arriostrado contra la tibia para evitar que la hoja de sierra corte accidentalmente el hueso esclerótico y posiblemente lesione los tejidos blandos adyacentes. Apoyo mi puño izquierdo contra la tibia proximal mientras controlo y apunto la sierra con mi mano derecha. Es extremadamente importante que el ligamento colateral medial (LCM) se proteja durante la resección mediante la colocación de un retractor metálico entre el ligamento y el borde medial de la tibia proximal.
Hay varias maneras de proteger el LCP durante la resección. Una es crear una pequeña ranura frente al PCL usando una sierra oscilante y luego insertar un osteotomo de 1 cm de ancho en la ranura para proteger los tejidos posteriores de la excursión de la sierra oscilante. Una segunda forma es preservar una isla en forma de cuña de columna tibial frente al ligamento delineando esto con una sierra oscilante o una sierra recíproca. Prefiero este último método y uso una cuchilla ancha para iniciar la resección tibial al plano coronal medio y luego delinear la cuña guardada de la columna tibial con la hoja de sierra. Luego cambio a una cuchilla estrecha y completo las resecciones medial y lateral. La isla preservada puede ser despojada de tejido blando in situ con la sierra oscilante y cortada justo en frente del PCL para ser utilizada como tapón óseo para sellar el fémur donde se hizo el orificio para el dispositivo de alineación femoral intramedular. La superficie tibial se expone mejor mediante la colocación de un retractor Z o retractor de Hohmann doblado medialmente, un Hohmann doblado lateralmente y un retractor en forma de horquilla posteriormente que se extiende a ambos lados de la inserción tibial de PCL.
Dimensionar la tibia
Una vez que se ha completado la resección tibial, se puede dimensionar la tibia. La mayoría de los sistemas permiten el tamaño independiente del fémur y la tibia para que un tamaño más grande o más pequeño en cada lado sea compatible. Rara vez he visto una discrepancia de dos tamaños. Esto puede ocurrir si un hueso se ve afectado por la enfermedad de Paget o si su tamaño está influenciado por los detalles de una fractura curada. El objetivo de dimensionar la tibia es tapar al máximo el hueso mientras se evita un voladizo significativo de la bandeja. Cualquier saliente anterior al plano sagital medio de la tibia puede ser sintomático, causando una inflamación dolorosa de los tejidos blandos. El voladizo posterior es frecuente en el lado lateral porque esta dimensión es generalmente más corta que la dimensión AP en el lado medial. El ligero voladizo posterior (varios milímetros) parece ser bien tolerado y rara vez sintomático. El voladizo de más de unos pocos milímetros podría causar un pinzamiento de poplíteos.
Cuando tengo que elegir entre tamaños tibiales, prefiero usar el tamaño más pequeño para evitar la posibilidad de voladizo sintomático. En presencia de una deformidad severa del varo que requiere la liberación de estructuras mediales, intencionalmente subdimensiono el tamaño de la bandeja y la cambio lateralmente. El hueso medial sin tapa se delinea y se extrae de manera efectiva, logrando una liberación medial al acortar la distancia entre el origen y la inserción del ligamento colateral medial.
Determinación de la alineación rotacional del componente tibial
Se han descrito al menos tres formas de orientar la alineación rotacional del componente tibial. 6 El primer método es utilizar una bandeja asimétrica que imite la superficie cortada de la tibia y aplicar la bandeja anatómicamente. Aunque este método posiblemente puede lograr el taponamiento máximo de la tibia, hay dos dificultades con su uso. El primero implica el hecho de que ignora el enlace de la rotación tibial a la del fémur cuando la rodilla está en extensión y la articulación se carga al máximo durante la marcha. El segundo problema está relacionado con el primero en que si el cirujano desea cambiar la rotación de la bandeja para una mejor congruencia articular con el fémur, girar la bandeja asimétrica acentuará cualquier voladizo anterior o posterior.
Una segunda forma de alinear la rotación tibial es basarla en el tubérculo tibial. El punto de referencia más utilizado es la unión entre los tercios medial y central del tubérculo. Este método, al igual que los otros, ignora el intento de establecer la congruencia articular entre el fémur y la tibia para cada rodilla individual cuando se extiende y se carga. Estos dos primeros métodos solo pueden tener éxito en presencia de un tipo de articulación de plataforma giratoria que permite que el inserto se acomode automáticamente al fémur a lo largo del arco de movimiento.
El tercer método es el que creo que debe utilizarse para los componentes de rodamientos fijos. Esto es primero establecer la rotación femoral correctamente y luego correlacionar la rotación tibial con el fémur cuando la rodilla está en extensión. Los sistemas varían en cuanto a cuán indulgentes son con la cantidad de desajuste rotacional que no creará fuerzas de torsión significativas en la articulación que luego se transferirían a la interfaz de la bandeja de inserción y luego posiblemente a la interfaz prótesis-cemento o hueso-cemento. Las articulaciones con alta conformidad en la parte superior son las menos indulgentes y las más propensas a ser responsables de generar tensiones torsionales que pueden acentuar el desgaste de la parte posterior. 13
El equilibrio preliminar (y a menudo final) de los ligamentos se logra durante la exposición inicial antes de la preparación final del fémur y la tibia. La estabilidad del varo/valgo en la flexión se logra a través de la rotación de componentes femorales. El ajuste fino de todos los aspectos del equilibrio de ligamentos se realiza después de la prueba de colocación de los componentes del ensayo.
En una técnica de retención de PCL, el componente de ensayo tibial siempre debe colocarse primero. Creo que si el cirujano es capaz de insertar el componente femoral seguido del componente tibial, la brecha de flexión es probablemente demasiado laxa a menos que el ensayo sea un articulación plana sin conformidad sagital. Sin embargo, en una técnica de sustitución de PCL, el componente femoral se puede insertar primero, y de hecho esto a menudo se recomienda.
El grosor inicial de la prueba tibial elegida es el compuesto más delgado disponible para el sistema, a menos que sea obvio que los espacios de flexión y extensión requerirán un tamaño más grueso.
La estabilidad de la flexión se evalúa primero. Esto se hace aplicando la prueba POLO para una articulación de rodamiento fijo. 14 Con la rodilla a 90° de flexión, el cirujano intenta sacar el ensayo tibial de debajo del componente femoral. En esencia, esta es una prueba de distracción de flexión, que depende de la altura del labio posterior de la prueba tibial en relación con la parte inferior de su curvatura sagital. Esta diferencia indica cuánto debe abrirse la brecha de flexión para permitir que el ensayo tibial se extraiga de debajo del componente femoral. Generalmente uso un ensayo que tiene un labio posterior con una altura de aproximadamente 3 mm, por lo que estoy realizando una prueba de distracción de 3 mm. Un corolario de esta prueba es la incapacidad de empujar en la prueba tibial debajo del fémur con la rodilla en 90° de flexión.
Si la extracción no es posible, el espacio de flexión no está demasiado suelto y ahora debe evaluarse para ver si está demasiado apretado. Esto se hace observando el despegue de la bandeja desde la corteza tibial anterior cuando la rodilla se flexiona entre 80° y 100°.
Este despegue es el resultado de un PCL apretado que fuerza el fémur hacia atrás para que incida en el labio posterior del componente tibial, empujando la bandeja hacia abajo hacia atrás con el despegue correspondiente en la parte delantera. Si la topografía tibial sagital es plana, puede ocurrir un retroceso excesivo sin despegue. El alcance de este retroceso se observa mejor con la rótula reubicada. Esto se debe a que un mecanismo de rótula y cuádriceps evertido tirará artificialmente de la tibia hacia la rotación externa durante la flexión, promoviendo un retroceso excesivo en el lado medial. Esto también puede crear una prueba de despegue artificialmente positiva con un inserto curvo. El despegue positivo, por lo tanto, siempre debe confirmarse con la rótula reubicada. El LCP también puede ser observado y palpado por su tensión. Otra observación común con un LCP apretado es el movimiento hacia adelante o distalmente de un ensayo femoral en flexión más allá de 90°. Esto se debe a que la tensión del ligamento está forzando el retroceso y un ensayo de ajuste impreciso compensa moviéndose hacia adelante o distalmente para permanecer congruente con la conformidad sagital del inserto del ensayo. En una articulación de plataforma giratoria, la prueba "Slide-Back" se utiliza para equilibrar el PCL. 14
Cuando estoy evaluando la brecha de flexión en una rodilla sustitutiva por LCP, me adhiero a la prueba de extracción para evitar la laxitud excesiva y la dependencia total de la restricción protésica.
Ajuste de los huecos de flexión/extensión
Después de insertar los componentes de prueba, se evalúan los huecos de flexión y extensión comenzando con el espesor compuesto más delgado del componente tibial. Cada espacio puede ser demasiado suelto, demasiado apretado o de tensión adecuada. El nivel de la resección femoral distal influye en la brecha de extensión. El nivel de la resección condilar posterior influye en el espacio de flexión. El nivel de la resección tibial influye tanto en la flexión como en el espacio de extensión.
Si tanto los huecos de flexión como los de extensión están demasiado sueltos, se requiere un componente tibial más grueso. Si ambos huecos están demasiado apretados, es necesaria una resección tibial más. El espaciado adecuado del espacio de flexión se lleva a cabo primero, y cualquier estanqueidad residual o laxitud en el espacio de extensión se corrige secundariamente.
El desajuste más fácil de corregir es cuando el espacio de extensión es más estrecho que el espacio de flexión. Esto se trata aumentando la resección femoral distal. El desajuste más difícil de resolver es cuando la brecha de flexión es más estrecha que la brecha de extensión y el PCL se está preservando. Hay cuatro maneras de lidiar con una brecha de flexión más estrecha. La primera es aumentar la pendiente posterior del corte tibial pero evitar una pendiente posterior superior a 10°. El segundo es liberar el PCL. Prefiero hacer esto desde su apego femoral. El tercero es reducir el tamaño del componente femoral a uno con una dimensión anteroposterior más pequeña, siempre y cuando se evite la muesca de la corteza femoral anterior. Esta reducción de tamaño requerirá más resección condilar posterior y, por lo tanto, aumentará la brecha de flexión sin afectar la brecha de extensión.
El cuarto método es estabilizar la brecha de flexión con la resección tibial adecuada y el grosor del componente tibial y tratar la brecha de extensión laxa cementando el componente femoral orgulloso de los cortes óseos a un nivel que logre la estabilidad de la extensión. Se pueden usar varios trucos para lograr esto. Una es usar aumentos metálicos femorales distales si están disponibles para el sistema que se está implantando. Un segundo es perforar los orificios de las asas femorales si hay asas presentes en el componente femoral. Esto permitirá que las asas toquen fondo al nivel de la profundidad de la perforación y evitará que el componente femoral quede completamente asentado. La confirmación de que este método será apropiado se puede obtener utilizando el componente femoral real como si fuera un ensayo. Este método de perforación insuficiente de un orificio de asa también se puede utilizar para cementar un componente femoral asimétricamente orgulloso y ajustar la alineación varo/valgo del componente femoral si es necesario. Debe recordarse que si el componente femoral se cementa orgulloso de las resecciones distales, algún hueso condilar posterior puede estar destapado en la medida en que el componente esté orgulloso de los cortes. Si es así, esta área anatómica debe revisarse para eliminar cualquier hueso condilar posterior sin tapar y aliviar el posible pinzamiento con el labio posterior de un componente tibial.
En el momento de probar los componentes, también se evalúa el seguimiento rotuliano. Utilizo la llamada prueba de "regla general" para esta evaluación. 15 En esta maniobra, la rótula se devuelve al surco troclear y la rodilla se flexiona sin el pulgar del cirujano o sin pinzas o suturas que aseguren un cierre capsular. Si la rótula se desplaza congruentemente cuando la rodilla está flexionada, con buen contacto entre la faceta medial de la prótesis rotuliana y el aspecto medial del surco troclear, no es necesario contemplar la liberación lateral. Sin embargo, si la rótula se disloca, disloca parcialmente o se inclina lateralmente, se puede indicar una liberación lateral. Es razonable repetir la prueba de "no pulgar" con el torniquete desinflado para estar seguro de que el movimiento restringido del cuádriceps no es responsable de una prueba positiva. También repetiría la prueba con una sutura cerrando la cápsula al nivel del polo superior de la rótula. Si el seguimiento es ahora congruente y la tensión en la sutura no es excesiva, no es necesaria la liberación lateral.
Se realizan los preparativos finales para insertar los componentes protésicos reales. Los orificios de asa para el componente femoral ahora están completados.
Retraso este paso hasta el final en caso de que la resección femoral tenga que ser aumentada o modificada. En el sistema que utilizo, los picos que sostienen las plantillas de corte son más pequeños que las asas de los componentes y no permitirían que la reaplicación de estas plantillas sea segura y precisa.
Todas las superficies óseas ahora se limpian con lavado pulsátil. Una excepción ocurre cuando se utiliza la fijación sin cemento en el lado femoral. Si hay hueso tibial medial esclerótico (como es común en una rodilla varo preoperatoria), uso un punzón o taladro para hacer múltiples agujeros pequeños para la penetración del cemento. En este momento, sin embargo, no tengo pruebas de que esto haga una mejor interfaz hueso-cemento y longevidad.
El componente tibial se cementa primero. El cemento se coloca en la metáfisis del tallo o la quilla de la prótesis y luego en la meseta tibial. El componente se aprovecha en su posición. Se elimina cualquier cemento extruido. Si la rodilla es modular, el inserto tibial aún no se ha aplicado.
A continuación, se cementa el componente femoral. El cemento se coloca en todas las superficies femorales, excepto que solo una película delgada se unta y se presuriza sobre las superficies condilares posteriores. Esto es para evitar la extrusión de cemento a la parte posterior de la rodilla donde es difícil acceder. El cemento también se coloca en los huecos de los cóndilos posteriores protésicos y chaflanes. Con esta técnica, cualquier cemento extruido se adelantará y se puede eliminar. Después de que el componente femoral se impacta parcialmente en su posición, el inserto modular de prueba se coloca en la bandeja y se completa la impactación femoral. Finalmente, la rodilla se lleva a la extensión completa para presurizar la interfaz hueso-cemento durante la polimerización. Si la rodilla estaba en varo antes de la operación, prefiero aplicar una suave tensión en valgo en plena extensión a medida que el cemento se polimeriza. Esto es para evitar la posibilidad de aplicar inadvertidamente una tensión varo que podría causar el despegue del lado lateral de la prótesis y posiblemente afectar negativamente a la interfaz lateral hueso-cemento o prótesis-cemento.
Cuando la rodilla se extiende al máximo, siempre se extruye más cemento debajo del fémur y, a veces, anteriormente alrededor de la bandeja tibial. Flexiono la rodilla 30°-45° después de la extensión inicial de la rodilla para obtener acceso para eliminar este cemento extruido. La rodilla se extiende por última vez para presurizar la interfaz hueso-cemento. Dejo un poco de cemento extruido anteriormente para determinar cuándo se completa la polimerización.
Después de la polimerización completa, la rodilla se flexiona, el torniquete se desinfla y se administra una segunda dosis de antibiótico. Esto es para asegurar la concentración máxima de antibiótico en el hematoma articular postoperatorio. El sangrado se controla mediante electrocauterización. Los vasos más comunes encontrados son el geniculado superior medial en la incisión capsular justo por encima de la rótula y el geniculado inferior medial a nivel de la almohadilla grasa.
A continuación, se retira el inserto de prueba. Toda la periferia de los componentes femoral y tibial se comprueba en busca de cemento extruido adicional. El fémur se levanta con un gancho óseo, y los cóndilos posteriores se inspeccionan y palpan para la extrusión de cemento. También uso un osteotomo curvo de 1 cm cubierto por una esponja de gasa para barrer los cóndilos posteriores para el cemento retenido. Finalmente, se coloca el inserto real.
Antes de iniciar el cierre, me gusta pasar un instrumento como un rongeur pituitario a lo largo de las canaletas medial y lateral a nivel de la línea articular y medial y lateralmente en la muesca intercondílea. Esto es para asegurar que no queden osteofitos que puedan afectar al polietileno.
Prefiero drenar la rodilla después de una artroplastia. Coloco dos pequeños drenajes de succión lateralmente y los saco a través de heridas de arma blanca separadas. Dejo unos 5 cm del drenaje dentro de la rodilla. Los drenajes siempre se retiran la mañana después de la cirugía. Creo que su función más importante es descomprimir la herida durante la primera hora más o menos después de la deflación del torniquete y el cierre de la herida. Si el drenaje es excesivo después de este período de tiempo, consideraría sujetar los desagües o incluso eliminarlos. Muchos cirujanos han dejado de usar drenajes en casos de rutina.
Cierro la almohadilla de grasa por separado con varias suturas reabsorbibles No. 2-O. La cápsula se cierra con suturas reabsorbibles de monofilamento No. 1 interrumpidas. No considero necesario realizar el cierre en flexión. El cierre se inicia en el polo superior de la rótula, donde se han realizado marcas mediales y laterales en el momento de la artrotomía inicial para ayudar a alinear el cierre al final del procedimiento. El cierre es siempre anatómico a menos que el paciente tuviera una contractura de flexión preoperatoria severa. En ese caso, la cápsula medial se avanza distalmente sobre la cápsula lateral para eliminar la laxitud del mecanismo del cuádriceps y minimizar un retraso extensor postoperatorio. El tejido subcutáneo se cierra en capas con suturas reabsorbibles No. 2-O para la capa más profunda superiormente y No. 3-O inferiormente y para los tejidos más superficiales superiormente. Utilizo el cierre de nylon interrumpido No. 3-O para la piel. Los nudos se inician medialmente, y la sutura es un tipo de colchón vertical que es subcuticular en el lado lateral. Un cierre interrumpido elimina la tensión anormal que ocurriría a través de un cierre subcuticular continuo en la flexión máxima de la rodilla. También permite el tratamiento de un problema menor de cicatrización de heridas si se tienen que quitar una o dos suturas para el desbridamiento y la irrigación.
Después de cerrar la cápsula, la rodilla se flexiona contra la gravedad para medir la excursión del cuádriceps del paciente y la posible flexión final. 16 La herida se viste con una gasa no adhesiva, almohadillas estériles y un vendaje elástico desde el pie hasta el muslo.
Si los bordes de la piel están supurando en el momento en que se va a aplicar el apósito, he descubierto que tomar 5 minutos para mantener la presión sobre la incisión inevitablemente detendrá el sangrado y aliviará las preocupaciones postoperatorias de drenar incisiones y apósitos manchados.
Inmediatamente después de la cirugía, la rodilla se coloca en un inmovilizador de rodilla para minimizar la posibilidad de desarrollar una contractura de flexión temprana y proteger a aquellos pacientes que han recibido un bloqueo del nervio femoral las 24 horas.
Protocolo de rehabilitación
Los protocolos de rehabilitación continúan evolucionando y acelerándose. Si es posible, los pacientes comienzan la deambulación el día de la cirugía. Un inmovilizador de rodilla a menudo se aplica por la noche para mantener la extensión y proporcionar comodidad para las transferencias y la deambulación inicial el día de la cirugía. También se usa después de la operación el primer día hasta que cualquier bloqueo del nervio femoral haya desaparecido. Dependiendo de su situación social, los pacientes pueden ser dados de alta en casa el segundo o tercer día después de la cirugía o a un centro de rehabilitación o enfermería especializada.
El soporte de peso para las distancias está protegido con muletas o un andador durante 4 semanas, pero permito soportar el peso completo según lo tolerado en el hogar con la protección de un bastón, muleta, pared, fregadero, mostrador o muebles. Las visitas domiciliarias de un fisioterapeuta ocurren dos veces por semana durante varias semanas.
Si la rodilla izquierda ha sido reemplazada, el paciente puede reanudar la conducción cuando esté cómodo y sin narcóticos. Para la rodilla derecha, la conducción se retrasa durante 4 semanas desde la cirugía.
Todo el apoyo se suspende a las 4 semanas, excepto un bastón para distancias a discreción del paciente.
Citas de seguimiento
La visita postoperatoria inicial ocurre aproximadamente 4 semanas después de la cirugía. Las suturas han sido removidas a los 12-14 días después de la cirugía por una enfermera visitante o en el centro de rehabilitación.
La herida se revisa junto con el rango de movimiento y la capacidad ambulatoria. Las radiografías postoperatorias que incluyen una vista AP, lateral y de horizonte de pie se obtienen y revisan con el paciente y la familia junto con una prótesis similar a su propio implante. Se revisan las expectativas adicionales y se proporciona información impresa con respecto a la profilaxis con antibióticos. Si el rango de movimiento postoperatorio es menor de lo esperado, los pacientes llaman a su rango de movimiento semanalmente y están programados para una manipulación de rodilla 6-8 semanas después de su cirugía si no mejoran. Esto equivale al 1% o 2% de los pacientes. A veces se prescribe una "dinastía" para contracturas de flexión superiores a 15°.
Les pido a mis pacientes que envíen un informe de progreso por escrito a los 3 meses y que me vean para un examen y una radiografía a 1 año. Los exámenes futuros se realizarán a los 3, 5, 7, 10, 12 y 15 años después de la operación, suponiendo que no aparezcan síntomas preocupantes durante los intervalos.
El implante utilizado en este procedimiento fue el PFC Sigma CR TKA (DePuy, Inc. Warsaw, IN).
En el pasado, el autor ha recibido regalías por propiedad intelectual licenciada a DePuy, Inc. por el sistema PFC Sigma TKA. Cualquier regalía de Elsevier por el libro "Artroplastia total de rodilla" se contribuye directamente a una organización caritativa.
El paciente al que se hace referencia en este vídeo ha dado su consentimiento informado para ser filmado y es consciente de que la información y las imágenes se publicarán en línea.
References
- Scott RD. Artroplastia total de rodilla. 2ª ed. Filadelfia, PA: Saunders; 2014.
- Masini MA, Madsen-Cummings N, Scott RD. Artroplastia total de rodilla ipsilateral después de la artrodesis de la cadera. J Orthop Tech. 1995;3:1-5.
- Yacoubian SV, Scott RD. Traducción de la incisión cutánea en la artroplastia total de rodilla: la diferencia entre flexión y extensión. J Artroplastia. 2007;22(3):353-355. doi:10.1016/j.arth.2006.04.009.
- Springorum HP, Scott RD. Una técnica para facilitar la everting de la rótula en rodillas rígidas u obesas en artroplastia total de rodilla. Am J Orthop (Belle Mead NJ). 2009;38(10):507-508. https://www.amjorthopedics.com/article/technique-facilitate-everting-patella-stiff-or-obese-knees-total-knee-arthroplasty.
- Olcott CW, Scott RD. Rotación del componente femoral durante la artroplastia total de rodilla. Clin Orthop Relat Res. 1999;367:39-42. doi:10.1097/00003086-199910000-00005.
- Scott RD. Rotación de componentes femorales y tibiales en artroplastia total de rodilla: métodos y consecuencias. Articulación ósea J. 2013;95-B(11)(suppl A):140-143. doi:10.1302/0301-620X.95B11.32765.
- Barnes CL, Scott RD. Disfunción del tendón poplíteo después de una artroplastia total de rodilla. J Artroplastia. 1995;10(4):543-545. doi:10.1016/S0883-5403(05)80159-7.
- Huddleston JI, Scott RD, Wimberley DW. Determinación de la alineación rotacional tibial neutra en TKA de plataforma giratoria. Clin Orthop Relat Res. 2005;440:101-106. doi:10.1097/01.blo.0000185448.43622.77.
- King TV, Scott RD. Aflojamiento del componente femoral en la artroplastia total de rodilla. Clin Orthop Relat Res. 1985;194:285-290. https://journals.lww.com/clinorthop/Abstract/1985/04000/Femoral_Component_Loosening_in_Total_Knee.46.aspx.
- Ewald FC. El sistema de evaluación y puntuación roentgenográfica de la artroplastia total de rodilla de la Knee Society. Clin Orthop Relat Res. 1989;248:9-12. https://journals.lww.com/clinorthop/Abstract/1989/11000/The_Knee_Society_Total_Knee_Arthroplasty.3.aspx.
- Chmell MJ, McManus J, Scott RD. Grosor de la rótula en hombres y mujeres con osteoartritis. Rodilla. 1995;2(4):239-241. doi:10.1016/0968-0160(96)00027-0.
- Rispler DT, Kolettis GT, Scott RD. Resección tibial en artroplastia total de rodilla utilizando instrumentación de alineación externa basada en el verdadero centro del tobillo. J Orthop Tech. 1994;2(2):63-67.
- Schwarzkopf R, Scott RD, Carlson EM, Currier JH. ¿El aumento de la conformidad de la parte superior en TKA modular conduce a un aumento ¿Desgaste trasero? Clin Orthop Relat Res. 2015;473(1):220-225. doi:10.1007/s11999-014-3648-0.
- Scott RD, Chmell MJ. Equilibrar el ligamento cruzado posterior durante la artroplastia total de rodilla fija y móvil que retiene el crucato. J Artroplastia. 2008;23(4):605-608. doi:10.1016/j.arth.2007.11.018.
- Scott RD. Reemplazo protésico de la articulación patelofemoral. Orthop Clin Norte Am. 1979;10(1):129-137.
- Lee DC, Kim DH, Scott RD, Suthers K. Flexión intraoperatoria contra la gravedad como indicación del rango de movimiento final en casos individuales después de la artroplastia total de rodilla. J Artroplastia. 1998;13(5):500-503. doi:10.1016/S0883-5403(98)90047-X.
Cite this article
Scott RD. Artroplastia total de rodilla con retención cruzada posterior. J Med Insight. 2017;2017(20). doi:10.24296/jomi/20.