थोरैकोस्कोपी द्वारा संयुक्त थाइमेक्टोमी और राइट लोअर लोब पल्मोनरी वेज रिसेक्शन
Main Text
Table of Contents
स्क्रीनिंग और डायग्नोस्टिक वर्कअप के लिए कंप्यूटेड टोमोग्राफी (सीटी) के बढ़ते उपयोग के साथ, रोगियों की बढ़ती संख्या में फुफ्फुसीय नोड्यूल पाए जाते हैं। इस मामले में रोगी को दृष्टि परिवर्तन, गर्दन की कमजोरी और डिस्पैगिया के साथ प्रस्तुत किया गया। वर्कअप ने गैर-थाइमोमेटस मायस्थेनिया ग्रेविस के साथ-साथ एक आकस्मिक दाएं निचले लोब फेफड़े के नोड्यूल का खुलासा किया जो इमेजिंग विशेषताओं, अंतराल वृद्धि और स्तन कैंसर के इतिहास के आधार पर दुर्दमता के लिए संदिग्ध था। उसे नैदानिक और चिकित्सीय उद्देश्यों के लिए फेफड़ों के लकीर की आवश्यकता थी। इसके अतिरिक्त, एक थाइमेक्टोमी को उसके मायस्थेनिया ग्रेविस लक्षणों को नियंत्रित करने में मदद करने के लिए संकेत दिया गया था। नतीजतन, एक संयुक्त दृष्टिकोण आयोजित किया गया था।
मायस्थेनिया ग्रेविस (एमजी) एक ऑटोइम्यून डिसऑर्डर है जिसमें न्यूरोमस्कुलर जंक्शन (एसिटाइलकोलाइन रिसेप्टर्स या रिसेप्टर से जुड़े प्रोटीन) के पोस्टसिनेप्टिक झिल्ली में घटकों पर निर्देशित ऑटोएंटिबॉडी के परिणामस्वरूप ओकुलर, बल्बर, अंग या श्वसन की मांसपेशियों की थकाऊ कमजोरी होती है। अधिकांश रोगियों में एसिटाइलकोलाइन रिसेप्टर या मांसपेशी-विशिष्ट टाइरोसिन किनेज रिसेप्टर के खिलाफ पता लगाने योग्य एंटीबॉडी होते हैं।
एमजी के साथ मरीजों को कंकाल की मांसपेशियों की कमजोरी में उतार-चढ़ाव होता है जो दिन में बाद में या व्यायाम के बाद बदतर होता है। या डिप्लोपिया 50% रोगियों में प्रारंभिक प्रस्तुति है। डिसरथ्रिया, डिस्पैगिया, और थकाऊ चबाने जैसे बल्बर लक्षणों के साथ मौजूद रोगियों का एक छोटा अनुपात और समीपस्थ अंग कमजोरी के साथ कम बार। जब श्वसन की मांसपेशियों की कमजोरी श्वसन विफलता की ओर ले जाती है, तो इसे "मायस्थेनिक संकट" कहा जाता है और यह एक जीवन-धमकी देने वाली स्थिति है। मायस्थेनिक संकट दवाओं, सर्जरी, या सूजन / संक्रमण सहित कई कारकों से उपजी हो सकती है।
यह एक 69 वर्षीय महिला है जिसमें मायस्थेनिया ग्रेविस, उच्च रक्तचाप, मधुमेह, बाएं स्तन कैंसर का इतिहास लम्पेक्टोमी, सहायक विकिरण और हार्मोनल थेरेपी के साथ इलाज किया जाता है, जो दाएं निचले लोब स्पाइक्यूलेटेड फेफड़े के नोड्यूल के साथ प्रस्तुत किया जाता है। रोगी को प्रस्तुति से लगभग 1 साल पहले मायस्थेनिया के लक्षण होने लगे। उसे डिप्लोपिया, झुका हुआ सिर, अस्थिर चाल और डिस्पैगिया था।
परीक्षा में, रोगी बरकरार पुतली समारोह के साथ कमजोर आंखों के आंदोलनों का प्रदर्शन करते हैं। वे चेहरे की मांसपेशियों की भागीदारी के कारण अभिव्यक्तिहीन दिखाई दे सकते हैं और कमजोर पीछे की गर्दन की मांसपेशियों से "गिरा हुआ सिर" हो सकता है। इस परिदृश्य में इस रोगी के फेफड़ों में द्विपक्षीय रूप से स्पष्ट फेफड़े की आवाज़ थी। उसे थकाऊ द्विपक्षीय पीटोसिस था, दाएं बाएं से अधिक। वह असाधारण आंदोलनों में थकाऊ बाएं हाइपरोपिया था। उसने गर्दन के लचीलेपन की ताकत कम कर दी थी। बाकी न्यूरोलॉजिकल परीक्षा अचूक थी।
एमजी के निदान की पुष्टि ऑटोएंटिबॉडी और इलेक्ट्रोमोग्राफिक अध्ययनों के लिए सेरोलॉजिकल परीक्षणों द्वारा की जा सकती है। एड्रोफोनियम क्लोराइड (टेन्सिलॉन) परीक्षण संवेदनशील है लेकिन इसकी एक महत्वपूर्ण झूठी सकारात्मक दर है। थाइमोमा की अनुपस्थिति को प्रदर्शित करने के लिए एक छाती सीटी या एमआरआई प्राप्त किया जाना चाहिए। लगभग 60-70% एमजी रोगियों में थाइमिक हाइपरप्लासिया होता है, और 10-15% रोगियों में अंतर्निहित थाइमोमा होता है।
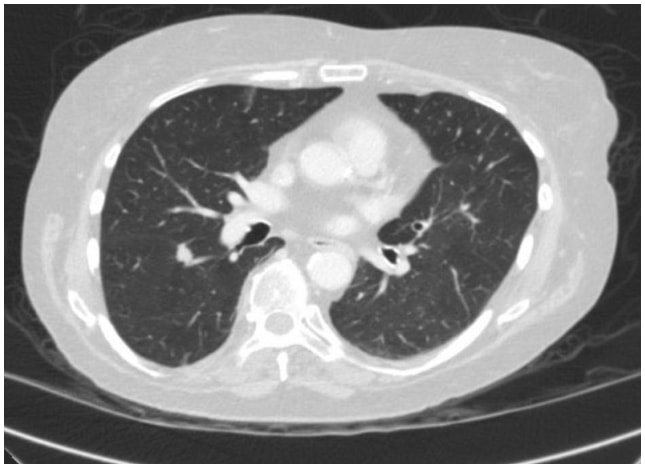
इस मामले में, एक छाती सीटी ने दाहिने निचले लोब में बेहतर खंड की विखंडनीय सतह पर एक स्पाइक्यूलेटेड 1.3-सेमी घाव का खुलासा किया जो फेफड़े के कार्सिनोमा (चित्रा 1) के लिए अत्यधिक संदिग्ध था। बाद में एक पीईटी / सीटी प्राप्त किया गया था जिसने एफडीजी को दुर्दमता के लिए संदिग्ध दिखाया था।
एमजी का प्राकृतिक इतिहास उत्तरोत्तर छोटे लक्षण-मुक्त अंतराल का है जो बीमारी की शुरुआत के 2 से 3 वर्षों के भीतर चरम पर होता है। समय की अवधि तब बीत जाती है जब रोगियों को आमतौर पर लगातार, स्थिर बीमारी होती है जो संक्रमण, दवाओं या अन्य नैदानिक परिवर्तनों की सेटिंग में खराब हो सकती है। एक तीसरा चरण हो सकता है जिसमें लगभग 10-20% रोगियों में सहज छूट हो सकती है।
एमजी के चिकित्सा प्रबंधन में लक्षण नियंत्रण (एंटीकोलिनेस्टरेज़ एजेंट) और इम्यूनोमॉड्यूलेशन (स्टेरॉयड, इम्यूनोसप्रेशन, प्लाज्मा एक्सचेंज, अंतःशिरा इम्युनोग्लोबुलिन) शामिल हैं। गैर-थाइमोमेटस एमजी वाले मरीजों को लक्षणों में सुधार या रोग की छूट की संभावना को बढ़ाने के लिए थाइमेक्टोमी से लाभ हो सकता है। एमजी गंभीरता के मायस्थेनिया ग्रेविस फाउंडेशन ऑफ अमेरिका (एमजीएफए) वर्गीकरण से पता चलता है कि केवल ओकुलर एमजी (एमजीएफए आई) वाले रोगियों को थाइमेक्टोमी से लाभ नहीं मिलता है, जबकि सामान्यीकृत एमजी (एमजीएफए >द्वितीय) वाले रोगियों में लक्षण सुधार दिखाई दे सकता है। 1 एक महत्वपूर्ण चेतावनी यह है कि निदान के पहले 2 से 3 वर्षों में सामान्यीकृत एमजी में ओकुलर एमजी प्रगति वाले रोगियों का एक उच्च प्रतिशत (50-70%) है; इस प्रकार, प्रारंभिक थाइमेक्टोमी इस आबादी के अनुपात को "बचाव" कर सकती है।
इस रोगी के पास एक दाहिना निचला लोब फेफड़े का नोड्यूल था जो दुर्दमता और गैर-थाइमोमेटस मायस्थेनिया ग्रेविस के लिए संदिग्ध था। उसे नैदानिक और चिकित्सीय उद्देश्यों के लिए फेफड़े के लकीर के साथ-साथ उसके मायस्थेनिया ग्रेविस लक्षणों को नियंत्रित करने में मदद करने के लिए एक थाइमेक्टोमी की आवश्यकता थी। नतीजतन, एक संयुक्त दृष्टिकोण आयोजित किया गया था।
ट्रांसकर्विकल थाइमेक्टोमी कम से कम आक्रामक खुला दृष्टिकोण है; हालांकि, पेरिथिमिक ऊतक का पूरा लकीर सीमित है। यह महत्वपूर्ण है क्योंकि थाइमस अपनी शारीरिक सीमाओं (निर्दोष नस श्रेष्ठता और बाद में फ्रेनिक तंत्रिकाओं) से परे हो सकता है, और लगभग 75% रोगियों में पूर्वकाल मीडियास्टिनम में एक्टोपिक थाइमिक ऊतक होता है। वीडियो-असिस्टेड थोरैकोस्कोपिक (VATS) या रोबोटिक थाइमेक्टोमी जैसी मिनिमली-इनवेसिव तकनीकों के परिणामस्वरूप बेहतर विज़ुअलाइज़ेशन और लकीर की पूर्णता होती है। वे सर्जन वरीयता और ट्यूमर पार्श्वता के आधार पर बाएं या दाएं छाती से किए जाते हैं।
सर्जन को न्यूरोलॉजिस्ट के साथ काम करना चाहिए ताकि रोगी को पोस्टऑपरेटिव मायस्थेनिक संकट को रोकने और श्वसन विफलता से बचने के लिए प्रीऑपरेटिव रूप से अनुकूलित किया जा सके। श्वसन कमजोरी का आकलन करने के लिए मजबूर महत्वपूर्ण क्षमता और अधिकतम श्वास क्षमता (1 मिनट में सांस की मात्रा से गुणा आवृत्ति) को मापा जाना चाहिए। ऑपरेशन से पहले एमजी के लक्षणों को कोलिनेस्टरेज़ इनहिबिटर, इम्यूनोसप्रेशन, प्लास्मफेरेसिस या अंतःशिरा इम्युनोग्लोबुलिन उपचार के साथ अच्छी तरह से नियंत्रित किया जाना चाहिए।
संवेदनाहारी टीम के साथ प्रीऑपरेटिव योजना महत्वपूर्ण है; न्यूरोमस्कुलर नाकाबंदी से पूरी तरह से बचा जाता है क्योंकि एमजी के रोगी सक्सिनिलकोलाइन के प्रतिरोधी होते हैं और अत्यधिक, और अप्रत्याशित रूप से, नॉनडेपोलराइजिंग एजेंटों के प्रति संवेदनशील होते हैं। संज्ञाहरण से उभरने पर श्वसन अवसाद को कम करने के लिए शामक और एनेस्थेटिक्स कम अभिनय होना चाहिए। इनहेलेशनल और अंतःशिरा संज्ञाहरण का एक संयोजन अक्सर उपयोग किया जाता है। न्यूरोमस्कुलर ट्रांसमिशन में हस्तक्षेप करने के लिए जानी जाने वाली अन्य दवाओं से बचा जाना चाहिए।
थाइमेक्टोमी के बाद एमजी के लक्षणों में सुधार या छूट को थाइमेक्टोमी के कई वर्षों बाद देखा जा सकता है।
एमजी के लिए लंबे समय तक इम्यूनोसप्रेसिव थेरेपी की उम्मीद को देखते हुए, विशिष्ट संक्रमण और आक्रामक नियोप्लास्टिक रोग को बाहर करने के लिए एक एकान्त फुफ्फुसीय नोड्यूल का निदान वांछनीय है।
ए फेफड़े की कील बायोप्सी, सही निचला लोब:
कार्सिनॉइड ट्यूमर, विशिष्ट।
कील लकीर में एक लिम्फ नोड कार्सिनॉइड ट्यूमर द्वारा शामिल है।
नोट: ट्यूमर कोशिकाएं फैलाने वाले सिनैप्टोफिसिन और क्रोमोग्रानिन पॉजिटिव हैं। ईआर के लिए एक दाग नकारात्मक है। Ki-67 ट्यूमर कोशिकाओं के 1% दाग देता है। सेलुलर अध: पतन का एक मिनट सूक्ष्म फोकस मौजूद है। साइटोलॉजिक एटिपिया न्यूनतम है। कोई माइटोज की पहचान नहीं की जाती है।
ट्यूमर द्वीप ट्यूमर के नोड्यूल से सटे कुछ एल्वियोली में मौजूद हैं। ट्यूमर का सीमित लसीका प्रसार होता है लेकिन लकीर मार्जिन पर नहीं। छांटना के मार्जिन ट्यूमर से मुक्त हैं। कार्सिनॉइड ट्यूमर का एक हिस्सा घनी स्क्लेरोटिक है।
हिस्टोलॉजिक विशेषताओं में से कुछ असामान्य हैं, लेकिन निष्कर्ष एटिपिकल कार्सिनॉइड ट्यूमर के निदान का गठन नहीं करते हैं। सम्मेलन में चयनित स्लाइड्स की समीक्षा की गई।
B. स्टेशन 12 प्रमुख विदर:
एक लिम्फ नोड (0/1) में दुर्दमता का कोई सबूत नहीं है।
C. स्टेशन 12 लिम्फ नोड बायोप्सी:
एक लिम्फ नोड (1/1) में मेटास्टैटिक कार्सिनॉइड ट्यूमर।
D. स्टेशन 7 लिम्फ नोड बायोप्सी:
दो लिम्फ नोड्स (0/2) में दुर्दमता का कोई सबूत नहीं है।
E. थाइमस लकीर:
फैटी प्रतिस्थापन। कोई थाइमिक ऊतक की पहचान नहीं की जाती है।
एमजी के लिए थाइमेक्टोमी को पहली बार 1939 में अल्फ्रेड ब्लालॉक द्वारा एक युवा महिला के मामले में वर्णित किया गया था, जिसमें थाइमोमा थायस्थेनिक लक्षण थेमेक्टोमी के बाद छूट में चले गए थे। 2 1941 में, उन्होंने आगे प्रदर्शित किया कि गैर-थाइमोमेटस एमजी के रोगियों में लक्षण सुधार भी प्राप्त किया जा सकता है जो थाइमेक्टोमी से गुजरते थे। 3 एमजी के लिए थाइमेक्टोमी माउंट सिनाई और मैसाचुसेट्स जनरल अस्पताल के 1,355 रोगियों के अनुदैर्ध्य अध्ययन के प्रकाशन के बाद एक अच्छी तरह से स्थापित उपचार प्रतिमान बन गया। 4 इस अध्ययन से पता चला है कि मध्यम से गंभीर सामान्यीकृत गैर-थाइमोमेटस एमजी के साथ 40 वर्ष से कम उम्र की महिलाएं जो थाइमेक्टोमी से गुजरती थीं, उनमें महत्वपूर्ण (38% कुल छूट, लक्षणों में 51% सुधार) और निरंतर लाभ था। 4
एकमात्र नियंत्रित यादृच्छिक थाइमेक्टोमी परीक्षण हाल ही में 2016 में प्रकाशित हुआ था। यह एक बहुस्तरीय परीक्षण था जिसने अकेले प्रेडनिसोन के साथ ट्रांसस्टर्नल थाइमेक्टोमी प्लस प्रेडनिसोन की तुलना की थी। 5 126 रोगियों को निम्नलिखित मानदंडों के तहत शामिल किया गया था: आयु 18-65, गैर-थाइमोमेटस एमजी, रोग की अवधि 5 वर्ष <, एमजीएफए वर्ग II-IV, और ऊंचा सीरम एसिटाइलकोलाइन-रिसेप्टर एंटीबॉडी। थाइमेक्टोमी समूह ने मात्रात्मक मायस्थेनिया ग्रेविस स्कोर में उच्च सुधार और 3 साल के अनुवर्ती पर कम इम्यूनोसप्रेशन आवश्यकता का प्रदर्शन किया। प्रश्नों का अभी भी उत्तर दिया जाना है कि क्या इन लाभों को लंबे समय तक बनाए रखा जाता है, क्या कम आक्रामक सर्जिकल दृष्टिकोण समान लाभ प्रदान करते हैं, और क्या इन लाभों को लंबे समय तक उच्च खुराक वाले स्टेरॉयड के साथ समवर्ती उपचार के बिना देखा जा सकता है।
थाइमेक्टोमी के लिए ऑपरेटिव रुग्णता और मृत्यु दर क्रमशः 20% और 1% है। 6,7 एक तुलना अध्ययन में पोस्टऑपरेटिव वेंटिलेशन की आवश्यकता VATS thymectomy के बाद 4% और ट्रांसस्टर्नल थाइमेक्टोमी के बाद 16% थी। 8 एमजी के प्रबंधन के लिए सबसे हालिया अंतरराष्ट्रीय सर्वसम्मति दिशानिर्देश यह सलाह देते हैं कि9 (1) गैर-थाइमोमेटस, सामान्यीकृत एमजी वाले रोगियों के लिए, पूर्ण थाइमेक्टोमी को इम्यूनोसप्रेसिव उपचार से बचने या कम करने के लिए एक वैकल्पिक प्रक्रिया के रूप में किया जाता है; (2) थाइमोमेटस एमजी वाले सभी रोगियों को पूर्ण थाइमेक्टोमी से गुजरना चाहिए, और अपूर्ण रूप से उच्छेदित थाइमोमा को सहायक कीमोथेरेपी और / या विकिरण के साथ इलाज किया जाना चाहिए; (3) थाइमेक्टोमी (थोरैकोस्कोपिक, रोबोटिक) के लिए कम-आक्रामक दृष्टिकोण अधिक आक्रामक दृष्टिकोणों के समान परिणाम देते हैं, हालांकि यह यादृच्छिक नियंत्रित परीक्षणों में नहीं दिखाया गया है।
इस मामले में रोगी को पोस्टऑपरेटिव रक्तस्राव हुआ था और उसे अन्वेषण के लिए पश्चात के दिन 1 पर ऑपरेटिंग रूम में वापस ले जाया गया था। पर्याप्त निगरानी, पहुंच और पुनर्जीवन स्थापित होने के बाद, रोगी को डबल-लुमेन एंडोट्रैचियल ट्यूब के साथ इंटुबैट किया गया था, और रोगी को बाएं पार्श्व डिकुबिटस स्थिति में रखा गया था। दाहिनी छाती को पिछले थोरैकोटॉमी चीरों के माध्यम से दर्ज किया गया था। लगभग 1 एल हेमेटोमा को खाली कर दिया गया था। आंतरिक स्तन शिरा के उरोस्थि पक्ष में रक्तस्राव की पहचान की गई थी। यह सिवनी बंधाव के साथ नियंत्रित किया गया था। रोगी के पोस्टऑपरेटिव कोर्स का शेष भाग अचूक था। वह वर्तमान में स्टेरॉयड बंद वीनिंग है और मांसपेशियों की ताकत में सुधार हुआ है। अंतिम विकृति ने 1 सकारात्मक स्टेशन 12 लिम्फ नोड के साथ विशिष्ट कार्सिनॉइड ट्यूमर का प्रदर्शन किया। थाइमस नमूने में फैटी प्रतिस्थापन था जिसमें कोई थाइमिक ऊतक नहीं था।
थाइमेक्टोमी अंततः एमजी उपचार का सबसे आकर्षक रूप है क्योंकि यह इम्यूनोसप्रेशन या स्टेरॉयड के लिए दीर्घकालिक प्रतिबद्धता की आवश्यकता से बचा जाता है। इम्यूनोस्प्रेसिव दवाओं में प्रगति और हेमटोपोइएटिक स्टेम सेल प्रत्यारोपण जैसी तकनीकों के उभरते अनुप्रयोग भविष्य में एमजी उपचार का हिस्सा हो सकते हैं। 10
विशिष्ट कार्सिनॉइड ट्यूमर के लिए उपचार में पूर्ण लकीर और लिम्फ नोड नमूनाकरण होता है। फिशर में एक लिम्फ नोड ने मेटास्टैटिक कार्सिनॉइड ट्यूमर दिखाया। उसकी सहरुग्णता को देखते हुए, सर्जिकल लकीर की सीमा पर्याप्त है। कट्टरपंथी लिम्फ नोड विच्छेदन एक स्वस्थ रोगी के लिए एक विकल्प हो सकता है। गणना टोमोग्राफी द्वारा अवलोकन हमारे रोगी के लिए एक संतोषजनक प्रबंधन है।
हमारे पास खुलासा करने के लिए कुछ नहीं है।
इस वीडियो लेख में संदर्भित रोगी ने फिल्माए जाने के लिए अपनी सूचित सहमति दी है और वह जानता है कि सूचना और चित्र ऑनलाइन प्रकाशित किए जाएंगे।
Citations
- जारेत्ज़की ए III, बरोहन आरजे, अर्नस्टॉफ आरएम, एट अल ; अमेरिका के मायस्थेनिया ग्रेविस फाउंडेशन के मेडिकल साइंटिफिक एडवाइजरी बोर्ड की टास्क फोर्स। मायस्थेनिया ग्रेविस: नैदानिक अनुसंधान मानकों के लिए सिफारिशें। एन थोरैक सर्जरी। 2000; 70(1):327-334. डीओआइ:10.1016/एस0003-4975(00)01595-2.
- Blalock A, मेसन MF, मॉर्गन HJ, Riven SS. मायस्थेनिया ग्रेविस और थाइमिक क्षेत्र के ट्यूमर: एक मामले की रिपोर्ट जिसमें ट्यूमर हटा दिया गया था। एन सर्जरी। 1939; 110(4):544-561. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1391425/।
- किर्शनर, पीए। मायस्थेनिया ग्रेविस के लिए अल्फ्रेड ब्लालॉक और थाइमेक्टोमी। एन थोरैक सर्जरी। 1987; 43(3):348-349. डीओआइ:10.1016/एस0003-4975(10)60635-2.
- Perlo VP, Poskanzer DC, Schwab RS, Viets HR, Osserman KE, Genkins G. Myasthenia gravis: में उपचार का मूल्यांकन 1,355 रोगी. स्नायु-विज्ञान। 1966; 16(5):431-439. डीओआइ:10.1212/डब्ल्यूएनएल.16.5.431.
- वोल्फ जीआई, कमिंसकी एचजे, अबान आईबी, एट अल। मायस्थेनिया ग्रेविस में थाइमेक्टोमी का यादृच्छिक परीक्षण। एन इंग्लैंड जे मेड। 2016; 375(6):511-522. डीओआइ:10.1056/एनईजेएमओए1602489.
- Bachmann K, Burkhardt डी, Schreiter मैं, एट अल. मायस्थेनिया ग्रेविस के लिए खुले और थोरैकोस्कोपिक थाइमेक्टोमी के बाद दीर्घकालिक परिणाम और जीवन की गुणवत्ता: 131 रोगियों का विश्लेषण। सर्जन Endosc. 2008; 22(11):2470-2477. डीओआइ:10.1007/एस00464-008-9794-2.
- ग्रोनसेथ जीएस, बरोहन आरजे। अभ्यास पैरामीटर: ऑटोइम्यून मायस्थेनिया ग्रेविस के लिए थाइमेक्टोमी (एक साक्ष्य-आधारित समीक्षा)। स्नायु-विज्ञान। 2000; 55(1):7-15. डीओआइ:10.1212/डब्ल्यूएनएल.55.1.7.
- मेयर डीएम, हर्बर्ट एमए, सोभानी एनसी, एट अल। "विस्तारित ट्रांसस्टर्नल और न्यूनतम इनवेसिव दृष्टिकोण द्वारा किए गए मायस्थेनिया ग्रेविस के लिए थाइमेक्टोमी के तुलनात्मक नैदानिक परिणाम". एन थोरैक सर्जरी। 2009; 87(2):385-391. डीओआइ:10.1016/जे.अथोरैसुर.2008.11.040.
- सैंडर्स डीबी, वोल्फ जीआई, बेनटार एम, एट अल। मायस्थेनिया ग्रेविस के प्रबंधन के लिए अंतर्राष्ट्रीय सर्वसम्मति मार्गदर्शन: कार्यकारी सारांश। स्नायु-विज्ञान। 2016; 87(4):419-425. डीओआइ:10.1212/डब्ल्यूएनएल.0000000000002790.
- ब्रायंट ए, एटकिंस एच, प्रिंगल सीई, एट अल। मायस्थेनिया ग्रेविस का इलाज ऑटोलॉगस हेमटोपोइएटिक स्टेम सेल प्रत्यारोपण के साथ किया जाता है। जामा न्यूरोल। 2016; 73(6):652-658. डीओआइ:10.1001/जमान्यूरोल.2016.0113.
Cite this article
Madariaga एमएल, Gaissert हा. थोरैकोस्कोपी द्वारा संयुक्त थाइमेक्टोमी और दाएं निचले लोब फुफ्फुसीय पच्चर लकीर। जे मेड अंतर्दृष्टि। 2024; 2024(181). डीओआइ:10.24296/जोमी/181.