胸腺切除术联合胸腔镜下肺楔形切除术
Main Text
随着越来越多地使用计算机断层扫描 (CT) 进行筛查和诊断检查,越来越多的患者被发现患有肺结节。本例患者表现为视力改变、颈部无力和吞咽困难。病情检查显示非胸腺瘤性重症肌无力以及偶然的右下叶肺结节,根据影像学特征、间期生长和乳腺癌病史,该结节怀疑为恶性肿瘤。她需要进行肺切除术以进行诊断和治疗。此外,胸腺切除术有助于控制她的重症肌无力症状。因此,进行了一种综合方法。
重症肌无力 (MG) 是一种自身免疫性疾病,其中针对神经肌肉接头突触后膜成分(乙酰胆碱受体或受体相关蛋白)的自身抗体导致眼肌、延髓肌、肢体或呼吸肌疲劳无力。大多数患者可检测到针对乙酰胆碱受体或肌肉特异性酪氨酸激酶受体的抗体。
MG 患者表现为波动性骨骼肌无力,在当天晚些时候或运动后加重。上睑下垂和/或复视是 50% 患者的首发表现。较小比例的患者出现延髓症状,例如构音障碍、吞咽困难和易疲劳咀嚼,较少出现近端肢体无力。当呼吸肌无力导致呼吸衰竭时,这被称为“肌无力危象”,是一种危及生命的情况。肌无力危象可由许多因素诱发,包括药物、手术或炎症/感染。
这是一名 69 岁的女性,有重症肌无力、高血压、糖尿病、左乳腺癌病史,接受肿块切除术、辅助放疗和激素治疗,表现为右下叶毛刺状肺结节。患者在就诊前约 1 年开始出现肌无力症状。她有复视、头下垂、步态不稳和吞咽困难。
检查时,患者表现为眼球运动微弱,瞳孔功能完整。由于面部肌肉受累,他们可能看起来面无表情,并且由于颈后肌肉无力而出现“低头”。在这种情况下,该患者的双侧肺音清晰。她患有易疲劳的双侧上睑下垂,右侧上睑下垂大于左侧上睑下垂。她在眼外运动时出现易疲劳的左远视。她的颈部屈曲力量下降。其余的神经系统检查没有异常。
MG 的诊断可通过自身抗体的血清学检测和肌电图研究来确诊。依溴铵 (Tensilon) 试验很敏感,但假阳性率很高。应进行胸部 CT 或 MRI 检查,以证明无胸腺瘤。大约 60-70% 的 MG 患者患有胸腺增生,10-15% 的患者患有潜在的胸腺瘤。
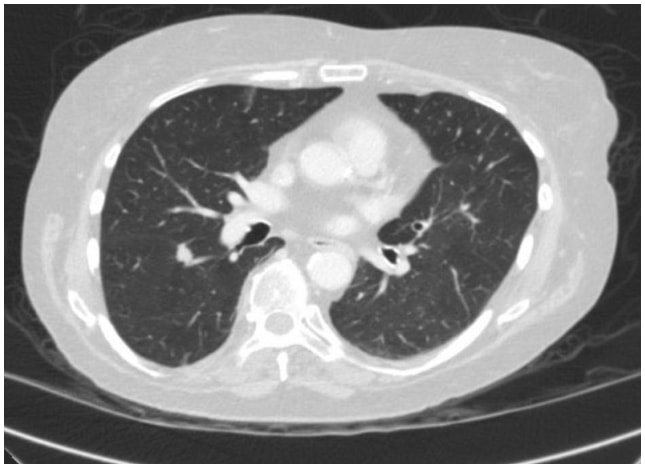
在这种情况下,胸部 CT 显示右下叶上段裂开表面有一个 1.3 厘米的毛刺状病变,高度怀疑是肺癌(图1)。随后获得 PET/CT,显示 FDG 亲和力怀疑为恶性肿瘤。
MG 的自然病程是逐渐缩短的无症状间期,在发病后 2 至 3 年内达到高峰。然后经过一段时间,患者通常患有持续、稳定的疾病,这种疾病可能会在感染、药物或其他临床变化的情况下恶化。第三阶段可能随后出现,其中约 10-20% 的患者可能出现自发缓解。
MG 的药物治疗包括症状控制(抗胆碱酯酶药物)和免疫调节(类固醇、免疫抑制、血浆置换、静脉注射免疫球蛋白)。非胸腺瘤性 MG 患者可能受益于胸腺切除术,以改善症状或增加疾病缓解的可能性。美国重症肌无力基金会 (MGFA) 对 MG 严重程度的分类表明,仅眼部 MG (MGFA I) 患者不能从胸腺切除术中获得益处,而全身性 MG (MGFA >II) 患者可能会出现症状改善。1 一个重要的警告是,很大一部分 (50-70%) 的眼部 MG 患者在诊断的前 2 至 3 年内进展为全身性 MG;因此,早期胸腺切除术可能会“挽救”这一人群的一部分。
该患者有一个右下叶肺结节,怀疑是恶性肿瘤和非胸腺瘤性重症肌无力。她需要进行肺切除术以进行诊断和治疗,并需要进行胸腺切除术以帮助控制她的重症肌无力症状。因此,进行了一种综合方法。
经宫颈胸腺切除术是侵入性最小的开放方法;然而,胸腺周围组织的完全切除是有限的。这很重要,因为胸腺可能延伸到其解剖边界之外(上部的无名静脉和外侧的膈神经),并且大约 75% 的患者在整个前纵隔都有异位胸腺组织。微创技术,例如电视辅助胸腔镜 (VATS) 或机器人胸腺切除术,可改善切除的可视化和完整性。它们从左侧或右侧胸部进行,具体取决于外科医生的偏好和肿瘤偏侧性。
外科医生应与神经科医生合作,在术前优化患者,以防止术后肌无力危象并避免呼吸衰竭。应测量用力肺活量和最大呼吸量(频率乘以 1 分钟内的呼吸量)以评估呼吸无力。术前必须通过胆碱酯酶抑制剂、免疫抑制、血浆置换或静脉注射免疫球蛋白治疗很好地控制 MG 症状。
与麻醉团队一起进行术前计划至关重要;由于 MG 患者对琥珀胆碱耐药,并且对非去极化药物高度且不可预测地敏感,因此完全避免了神经肌肉阻滞。镇静剂和麻醉剂应短效,以尽量减少麻醉苏醒时的呼吸抑制。通常使用吸入和静脉麻醉的组合。应避免使用其他已知会干扰神经肌肉传递的药物。
胸腺切除术后 MG 症状的改善或缓解可能在胸腺切除术后几年出现。
鉴于预期 MG 需要长期免疫抑制治疗,因此需要诊断孤立性肺结节以排除特异性感染和侵袭性肿瘤疾病。
A. 肺楔活检,右下叶:
类癌瘤,典型。
楔形切除术中的一个淋巴结受累于类癌瘤。
注意:肿瘤细胞呈弥漫性突触素和嗜铬粒蛋白阳性。ER 染色为阴性。Ki-67 染色 1% 的肿瘤细胞。存在细胞变性的一分钟微观病灶。细胞学异型性很小。未发现有丝分裂。
肿瘤岛存在于肿瘤结节附近的一些肺泡中。肿瘤的淋巴管扩散有限,但在切缘没有。切除边缘无肿瘤。类癌瘤的一部分是致密硬化的。
一些组织学特征不常见,但这些发现并不构成非典型类癌瘤的诊断。选定的幻灯片在会议上进行了审查。
B. 12 号站主要裂缝:
没有证据表明一个淋巴结 (0/1) 存在恶性肿瘤。
C. 12 站淋巴结活检:
一个淋巴结中的转移性类癌瘤 (1/1)。
D. 7 站淋巴结活检:
两个淋巴结 (0/2) 没有恶性肿瘤的证据。
E. 胸腺切除术:
脂肪替代。未发现胸腺组织。
1939 年,阿尔弗雷德·布雷洛克 (Alfred Blalock) 首次描述了 MG 的胸腺切除术,当时一名患有胸腺瘤的年轻女性在胸腺切除术后肌无力症状得到缓解。2 1941 年,他进一步证明,接受胸腺切除术的非胸腺瘤 MG 患者也可以实现症状改善。3 在发表了一项针对西奈山和马萨诸塞州总医院 1,355 名患者的纵向研究后,MG 的胸腺切除术成为一种成熟的治疗范式。4 这项研究表明,接受胸腺切除术的 40 岁以下患有中度至重度全身性非胸腺瘤性 MG 的女性具有显著的 (38% 的总缓解,51% 的症状改善) 和持续的益处。4
唯一的对照随机胸腺切除术试验最近于 2016 年发表。这是一项多中心试验,比较了经胸骨胸腺切除术加泼尼松龙与单独使用泼尼松龙。根据 以下标准纳入 5 126 例患者: 年龄 18-65 岁,非胸腺瘤性 MG,病程 < 5 年,MGFA II-IV 级,血清乙酰胆碱受体抗体升高。胸腺切除术组在 3 年随访中表现出定量重症肌无力评分的更高改善和更少的免疫抑制需求。仍有待回答的问题是这些益处是否能持续更长的时间,微创手术方法是否提供相同的益处,以及是否可以在没有长期高剂量类固醇同时治疗的情况下看到这些益处。
胸腺切除术的手术并发症发生率和死亡率分别为 20% 和 1%。6,7 在一项比较研究中,VATS 胸腺切除术后术后通气需求为 4%,经胸骨胸腺切除术后为 16%。8 最新的 MG 管理国际共识指南建议9 (1) 对于非胸腺瘤性全身性 MG 患者,完全胸腺切除术作为择期手术进行,以避免或尽量减少免疫抑制治疗;(2) 所有胸腺瘤性 MG 患者都应接受完全胸腺切除术,未完全切除的胸腺瘤应接受辅助化疗和/或放疗;(3) 侵入性较小的胸腺切除术方法(胸腔镜、机器人)似乎与更积极的方法产生相似的结果,尽管这在随机对照试验中尚未显示。
本例患者术后出血,术后第 1 天被送回手术室进行探查。在建立充分的监测、通路和复苏后,用双腔气管插管对患者进行插管,并将患者置于左侧卧位。右胸部是通过之前的开胸切口进入的。排空约 1 L 血肿。在乳内静脉的胸骨侧发现出血。这通过缝合结扎来控制。患者术后其余过程无明显异常。她目前正在戒掉类固醇,肌肉力量也有所提高。最终病理显示典型的类癌瘤,有 1 个阳性站 12 个淋巴结。胸腺标本有脂肪替代,未发现胸腺组织。
胸腺切除术最终是 MG 治疗最吸引人的形式,因为它避免了长期致力于免疫抑制或类固醇的需要。免疫抑制药物的进步和造血干细胞移植等技术的新兴应用可能成为未来 MG 治疗的一部分。10
典型类癌瘤的治疗包括完全切除和淋巴结取样。裂隙中的淋巴结显示转移性类癌瘤。鉴于她的合并症,手术切除的范围是足够的。根治性淋巴结清扫术可能是更健康患者的一种选择。通过计算机断层扫描观察对我们的患者来说是一种令人满意的管理。
我们没有什么可披露的。
本视频文章中提到的患者已同意拍摄,并且知道信息和图像将在网上发布。
References
- Jaretzki A III、Barohn RJ、Ernstoff RM 等人;美国重症肌无力基金会医学科学顾问委员会工作组。重症肌无力:临床研究标准的建议。 安胸外科。 2000;70(1):327-334. doi:10.1016/S0003-4975(00)01595-2.
- Blalock A、Mason MF、Morgan HJ、Riven SS. 重症肌无力和胸腺区域肿瘤:肿瘤切除病例报告。 安外科。 1939;110(4):544-561. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1391425/。
- 宾夕法尼亚州克什纳。阿尔弗雷德·布雷洛克 (Alfred Blalock) 和胸腺切除术治疗重症肌无力。 安胸外科。 1987;43(3):348-349. doi:10.1016/S0003-4975(10)60635-2.
- Perlo VP、Poskanzer DC、Schwab RS、Viets HR、Osserman KE、Genkins G. 重症肌无力:1,355 名患者的治疗评估。 神经学。 1966;16(5):431-439. doi:10.1212/WNL.16.5.431.
- Wolfe GI、Kaminski HJ、Aban IB 等人。重症肌无力胸腺切除术的随机试验。 N Engl J Med. 2016;375(6):511-522. doi:10.1056/NEJMoa1602489.
- Bachmann K、Burkhardt D、Schreiter I 等人。重症肌无力开腹和胸腔镜胸腺切除术后的长期结果和生活质量:131 例患者的分析。 外科内窥镜。 2008;22(11):2470-2477. doi:10.1007/s00464-008-9794-2.
- Gronseth GS,Barohn RJ。实践参数:自身免疫性重症肌无力的胸腺切除术(循证综述)。 神经学。 2000;55(1):7-15. doi:10.1212/WNL.55.1.7.
- Meyer DM、Herbert MA、Sobhani NC 等人。通过扩大经胸骨和微创方法进行重症肌无力胸腺切除术的比较临床结果。 安胸外科。 2009;87(2):385-391. doi:10.1016/j.athoracsur.2008.11.040.
- Sanders DB、Wolfe GI、Benatar M 等人。重症肌无力管理国际共识指南:执行摘要。 神经学。 2016;87(4):419-425. doi:10.1212/WNL.00000000000002790.
- Bryant A、Atkins H、Pringle CE 等人。重症肌无力用自体造血干细胞移植治疗。 美国医学会神经。 2016;73(6):652-658. doi:10.1001/jamaneurol.2016.0113.
Cite this article
马达里亚加 ML,盖塞特 HA。胸腺切除术和右下叶胸腔镜肺楔形切除术联合进行。 J Med Insight. 2024;2024(181). doi:10.24296/jomi/181.