胰腺多发性内分泌肿瘤的 Whipple 手术
Main Text
1 型多发性内分泌腺瘤病 (MEN-1) 是一种罕见的常染色体显性遗传病,估计在一般人群中的发生率为 1:30,000。35% –75% 的 MEN-1 患者最终会发展为胰腺神经内分泌肿瘤,这对长期生存构成最重大的威胁。胰腺切除术仍然是此类患者的唯一治愈性疗法,并且在过去几十年中变得越来越安全。在这里,我们介绍了一名患有 MEN-1 的年轻女性的病例,她被发现在胰头有一个 3.5 cm 高分化的胰腺神经内分泌肿瘤。我们概述了自然病程、术前护理、术中技术和术后注意事项。
MEN-1 综合征是一种常染色体显性遗传综合征,与肿瘤抑制蛋白 menin 的失活突变有关。不幸的是,MEN-1 综合征发生在普通人群中,估计频率为 1:30,000,35%-75% 的患者会发展为胰腺神经内分泌肿瘤。
我们的患者是一名 26 岁女性,直系亲属中有已知的 MEN-1 病史。在出现头痛和哺乳之前,她一直很健康,没有任何腹痛或不适、体重减轻或低血糖症状。病情检查显示垂体腺瘤,最终用卡麦角林治疗,症状消退。其他 MEN-1 相关肿瘤的后续检查包括 MRI 和 CT 研究,显示胰头有 3.5 cm 肿块。然后,我们的患者接受了胰头神经内分泌肿瘤的手术评估。
她既往无既往医学史或腹部手术史。就诊时她唯一的药物是卡麦角林,她只是偶尔喝一杯葡萄酒。她的家族史以 MEN-1 著称;她的外祖母患有胰腺肿瘤,并在 50 岁时接受了惠普尔手术。她的父亲和两个叔叔患有胰腺和甲状旁腺肿瘤。
体格检查显示一名看起来健康的年轻女士,脉搏为 80 次/分,血压为 110/80 mmHg。她没有巩膜黄疸,也没有宫颈或锁骨上淋巴结肿大。她的甲状腺中没有可触及的肿块。她的肺部双侧听诊清晰,心率和节律正常,无杂音。她的腹部柔软、无压痛、无膨胀,无任何可触及的肿块、脾肿大、肝肿大或腹水。皮肤和四肢检查也没有任何局灶性异常。
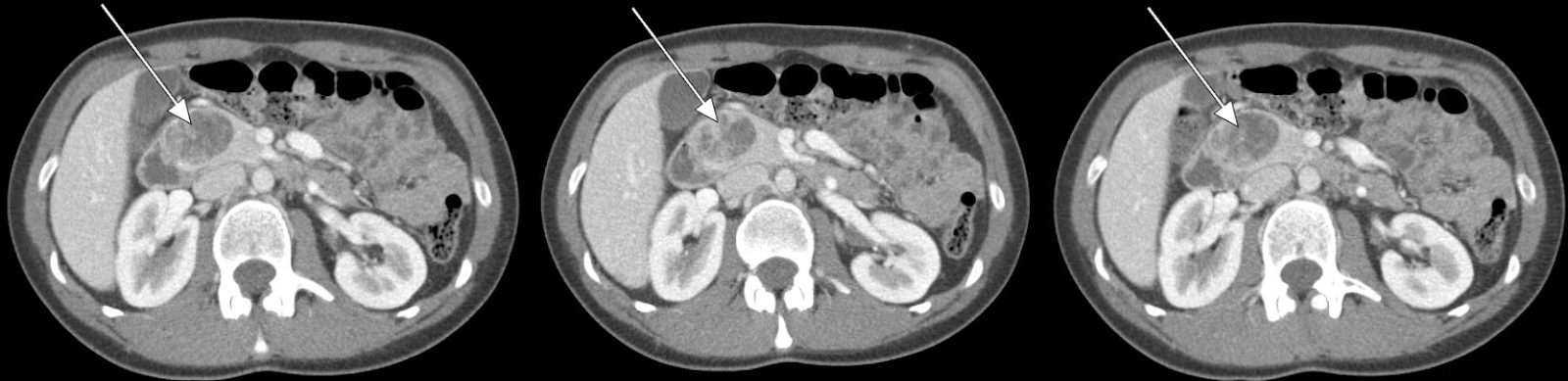
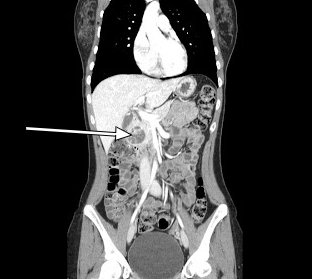
我们的患者接受了动脉相差的腹部 CT 扫描,显示胰头有 3.5 cm 的增强病变(图 1、2)。随后的 EUS 活检证实了高分化的神经内分泌肿瘤。额外的病理学评估发现肿瘤细胞嗜铬粒蛋白和 CD56 阳性,但 Ki-67 指数较低,为 3%-4%,表明神经内分泌肿瘤分化良好。
患者通常在接受一系列放射学检查后才就诊。最重要的影像学检查方式是三相腹部 CT 扫描:无造影剂、动脉-相位对比和门静脉相差。腹部 MRI 还可以提供有用的信息来区分病因不明的肿瘤。然而,胰腺神经内分泌肿瘤 (PNET) 在 CT 扫描中具有非常典型的特征,再加上患者的病史和体格检查,通常可以为手术推荐提供足够的信息。1,2
PNET 通常是等密度的,在造影前图像上可见胰腺实质。然而,肿瘤在动脉期成像上有明显的增强,少数肿瘤在门静脉期也很明显。在极少数情况下,PNETS 本质上可以是低血管或囊性的,这会降低一个人仅通过 CT 区分其他病变的能力。超声内镜活检越来越多地用于定位特别小的病灶。虽然对较小的病变高度敏感,但 EUS 也高度依赖于作者。
MEN-1 综合征的临床表现包括甲状旁腺和垂体腺瘤以及胰腺神经内分泌肿瘤 (PNET)。 尽管 PNET 占普通人群所有胰腺肿瘤的不到 3%,但 30%-80% 的 MEN-1 患者会出现神经内分泌肿瘤的证据。3-5 MEN-1 患者大约一半的死亡可归因于恶性内分泌肿瘤。
胰头有病变的患者很可能需要胰十二指肠切除术以获得足够的肿瘤切除。重建的变化包括幽门保留、结肠前与结肠后十二指肠空肠吻合术(或胃空肠吻合术)和胰空肠吻合术。然而,这些变化导致短期和长期结局几乎没有差异。6-8 胰腺体或尾部的病变可以分别进行胰腺中部或远端切除术。无论执行何种手术,都需要定期进行轴向成像监测,因为在剩余胰腺中持续存在发生额外 PNET 的风险。
鉴于患者在胰头有一个无功能的胰腺神经内分泌肿瘤,Whipple 手术是唯一可能的治愈选择。我们选择进行保留幽门的胰十二指肠切除术,因为未观察到其变化的结局差异。6,7
在这里,我们介绍了一名患有 MEN-1 的 26 岁女性和胰头无功能胰腺神经内分泌肿瘤的病例。她接受了无并发症的保留幽门胰十二指肠切除术,现已康复,没有任何其他并发症。最终病理显示一个分化良好的神经内分泌肿瘤,12 个淋巴结中有 0 个恶性肿瘤阳性。
除非有任何术中并发症或特定的患者合并症,否则大多数患者应在手术室拔管。我们通常会将鼻胃管留置过夜,并在术后第 1 天取出。应监测 Blake 引流管的体积、特性和淀粉酶含量。9 已经开发了多种算法来确定引流清除的最佳时间。最终,如果引流量低、淀粉酶水平低 (< 600 U/L) 且无可疑特征,则可以移除引流管。但是,如果引流管输出量保持高容量或淀粉酶浓度高,则应保留引流管。此外,如果患者出现不受控制的胰漏迹象,包括心动过速、发热、腹痛或不明原因的白细胞增多,外科医生应在手术后对患者进行重新成像。
胰腺支架应保留到术后 3 周,此时可以在临床上将其移除。患者应根据耐受情况缓慢增加饮食,并注意监测胃排空延迟。
在没有明确并发症的情况下,我们通常会在剖腹手术后提供常规限制,包括在手术后 4 到 6 周内避免提重物。患者通常在手术后 2 或 3 周返回诊所进行随访(取决于是否使用胰腺支架)。最近的一项研究跟踪了 16 名胰腺切除术后因无功能神经内分泌肿瘤而接受 MEN-1 治疗的 MEN-1 患者。10 10 例患者在中位随访 74 个月后出现新的 PNETs。因此,无论执行何种具体手术,患者都应进行常规轴向成像随访,以评估复发或转移性疾病。
Whipple 手术仍然是根治性治疗胰头恶性肿瘤(包括神经内分泌肿瘤)的唯一选择。在过去的几十年里,该手术的死亡率显着改善;现在,高容量中心的围手术期死亡率< 2%。11 然而,超过 40% 的发病率继续困扰着手术。胰瘘发生在大约 10-15% 的病例中。最近的研究表明,胰管外支架可以帮助减少高危患者(腺体柔软且胰管小的患者)的临床显着瘘管。12 尽管关于 Whipple 手术后闭式抽吸引流的作用存在相当大的争论,但最近的一项随机对照试验表明,常规引流还可以降低术后并发症的频率和严重程度。多项研究正在进行中,以确定降低手术部位感染频率的策略,目前在这些手术中,有 8%-10% 的手术发生。越来越多的数据表明,标准的术前预防性抗生素可能无法充分覆盖胆道菌群,胆道菌群经常在术前胆道器械作(ERCP、括约肌切开术、支架等)后出现。13 初步报告表明,外科医生可能会考虑根据各自人群中最常见的微生物来定制抗生素选择。胰十二指肠切除术后 25%-30% 的患者也会出现胃排空延迟,幽门保留与经典惠普尔或结肠前与结肠后十二指肠吻合术(或胃空肠吻合术)之间没有明确的关联。14
编辑更新 06/24/2018:患者现在术后近 4 年,没有证据表明她的胰腺疾病复发,尽管她确实需要切除甲状旁腺腺瘤。
该程序中使用的特殊设备包括 Bookwalter 牵开器、儿科饲管(3-5 法郎)、扩张器和氩束凝固器(可选)。
没有。
从参与编写本病例报告和拍摄的患者和提供者那里获得了使用临床病史、放射学和术中视频的同意。
References
- 胰腺内分泌肿瘤:遗传学和影像学的最新更新。 Br J 放射。 2012;85(1014):682-696. doi:10.1259/bjr/85014761.
- Lewis MA, Thompson GB, Young WF Jr. 1 型多发性内分泌腺瘤病胰腺的术前评估。 世界外科杂志 2012;36(6):1375-1381. doi:10.1007/s00268-012-1539-7.
- Hausman MS Jr、Thompson NW、Gauger PG、Doherty GM。MEN-1 胰十二指肠神经内分泌疾病的手术治疗。 手术。 2004;136(6):1205-1211. doi:10.1016/j.surg.2004.06.049.
- Tonelli F、Fratini G、Nesi G 等人。多发性内分泌腺瘤 1 型相关胃泌素瘤和胰腺内分泌腺瘤的胰腺切除术。 安外科。 2006;244(1):61-70. doi:10.1097/01.sla.0000218073.77254.62.
- Lairmore TC, Chen VY, DeBenedetti MK, Gillanders WE, Norton JA, Doherty GM. 1 型多发性内分泌腺瘤病患者的十二软肠胰切除术。 安外科。 2000;231(6):909-918. doi:10.1097%2F00000658-200006000-00016.
- Diener MK、Knaebel HP、Heukaufer C、Antes G、Büchler MW、Seiler CM。保留幽门与经典胰十二指肠切除术手术治疗壶腹周围癌和胰腺癌的系统评价和荟萃分析。 安外科。 2007;245(2):187-200. doi:10.1097/01.sla.0000242711.74502.a9.
- Tran KTC、Smeenk HG、van Eijck CHJ 等人。保留幽门胰十二指肠切除术与标准 Whipple 手术:对 170 名胰腺和壶腹周围肿瘤患者的前瞻性、随机、多中心分析。 安外科。 2004;240(5):738-745. doi:10.1097/01.sla.0000143248.71964.29.
- Eshuis WJ、van Eijck CHJ、Gerhards MF 等人。胰十二指肠切除术后胃肠吻合术的结肠前与结肠后途径:一项随机对照试验。 安外科。 2014;259(1):45-51. doi:10.1097/SLA.0b013e3182a6f529.
- Van Buren G II、Bloomston M、Hughes SJ 等人。一项胰十二指肠切除术有和没有常规腹膜内引流的随机前瞻性多中心试验。 安外科。 2014;259(4):605-612. doi:10.1097/SLA.0000000000000460.
- Lopez CL, Waldmann J, Fendrich V, Langer P, Kann PH, Bartsch DK. MEN1 患者胰腺神经内分泌肿瘤手术的长期结果。 Langenbecks Arch 外科。 2011;396(8):1187-1196. doi:10.1007/s00423-011-0828-1.
- Fernández-del Castillo C、Morales-Oyarvide V、McGrath D 等人。马萨诸塞州总医院 Whipple 手术的演变。 手术。 2012;152(3)(增刊 1):S56-S63。 doi:10.1016/j.surg.2012.05.022.
- Pessaux P、Sauvanet A、Mariette C 等人。胰管外支架降低胰十二指肠切除术后的胰瘘率:前瞻性多中心随机试验。 安外科。 2011;253(5):879-885. doi:10.1097/SLA.0b013e31821219af.
- Donald GW、Dharma S、Lu X 等人。胰十二指肠切除术中手术部位感染的围手术期抗生素:SCIP 批准的方案是否提供足够的覆盖范围? 手术。 2013;154(2):190-196. doi:10.1016/j.surg.2013.04.001.
- Kawai M、Tani M、Hirono S 等人。幽门环切除术可减少胰十二指肠切除术患者的胃排空延迟:幽门切除与保留幽门胰十二指肠切除术的前瞻性、随机、对照试验。 安外科。 2011;253(3):495-501. doi:10.1097/SLA.0b013e31820d98f1.
Cite this article
Lillemoe K, Loehrer A. 胰腺多发性内分泌腺瘤变的惠普尔手术。 J Med Insight. 2018;2018(16). doi:10.24296/jomi/16.