अग्न्याशय के एकाधिक अंतःस्रावी नियोप्लासिया के लिए व्हिपल प्रक्रिया
Main Text
Table of Contents
एकाधिक अंतःस्रावी नियोप्लासिया टाइप 1 (MEN-1) सामान्य आबादी में 1: 30,000 की अनुमानित आवृत्ति के साथ एक असामान्य ऑटोसोमल प्रमुख विरासत में मिली स्थिति है। MEN-1 वाले 35% -75% रोगियों में अंततः अग्न्याशय के न्यूरोएंडोक्राइन ट्यूमर विकसित होते हैं, जो दीर्घकालिक अस्तित्व के लिए सबसे महत्वपूर्ण खतरा पेश करते हैं। अग्नाशय उच्छेदन ऐसे रोगियों के लिए एकमात्र उपचारात्मक चिकित्सा बनी हुई है और पिछले कुछ दशकों में तेजी से सुरक्षित हो गई है। यहां हम पुरुषों -1 के साथ एक युवा महिला का मामला पेश करते हैं, जिसे अग्न्याशय के सिर में 3.5 सेमी अच्छी तरह से विभेदित अग्नाशय न्यूरोएंडोक्राइन ट्यूमर पाया गया था। हम प्राकृतिक इतिहास, प्रीपेरेटिव देखभाल, इंट्राऑपरेटिव तकनीक और पश्चात के विचारों को रेखांकित करते हैं।
MEN-1 सिंड्रोम एक ऑटोसोमल प्रमुख विरासत में मिला सिंड्रोम है जो ट्यूमर-सप्रेसर प्रोटीन मेनिन में उत्परिवर्तन को निष्क्रिय करने से संबंधित है। दुर्भाग्य से, MEN-1 सिंड्रोम सामान्य आबादी में 1: 30,000 की अनुमानित आवृत्ति के साथ होता है, और इस स्थिति वाले 35% -75% लोग अग्न्याशय के न्यूरोएंडोक्राइन ट्यूमर विकसित करते हैं।
हमारा रोगी तत्काल परिवार के सदस्यों में पुरुषों -1 के ज्ञात इतिहास के साथ एक 26 वर्षीय महिला है। वह किसी भी पेट दर्द या असुविधा, वजन घटाने, या हाइपोग्लाइसीमिया के लक्षणों के बिना सिरदर्द और स्तनपान के विकास तक महान स्वास्थ्य में थी। वर्क-अप से एक पिट्यूटरी एडेनोमा का पता चला जिसे अंततः लक्षणों के समाधान के साथ कैबरगोलाइन के साथ इलाज किया गया था। अतिरिक्त MEN-1 से संबंधित ट्यूमर के लिए बाद के वर्क-अप में एक एमआरआई और सीटी अध्ययन शामिल था जो अग्न्याशय के सिर में 3.5 सेमी द्रव्यमान का पता चला था। हमारे रोगी तो अग्नाशय सिर neuroendocrine ट्यूमर के सर्जिकल मूल्यांकन के लिए प्रस्तुत किया.
उसका कोई पूर्व चिकित्सा या पेट सर्जिकल इतिहास नहीं है। प्रस्तुति के समय उसकी एकमात्र दवा कैबरगोलिन है, और वह केवल कभी-कभी शराब का गिलास पीती है। उसका पारिवारिक इतिहास पुरुषों -1 के लिए उल्लेखनीय है; उसकी नानी को एक अग्नाशयी ट्यूमर था और 50 साल की उम्र में व्हिपल प्रक्रिया से गुजरना पड़ा। उसके पिता और दो चाचाओं को अग्नाशय और पैराथायरायड ट्यूमर है।
शारीरिक परीक्षा में 80 बीपीएम की नाड़ी और 110/80 एमएमएचजी के रक्तचाप के साथ एक स्वस्थ दिखने वाली युवा महिला का पता चला। उसके पास कोई स्क्लरल इक्टेरस नहीं है, और न तो गर्भाशय ग्रीवा, और न ही सुप्राक्लेविकुलर लिम्फैडेनोपैथी। थायराइड में उसके पास कोई स्पष्ट द्रव्यमान नहीं है। उसके फेफड़े द्विपक्षीय रूप से उत्तेजना के लिए स्पष्ट हैं, और उसके दिल में बड़बड़ाहट के बिना नियमित दर और लय है। उसका पेट नरम, गैर-निविदा, गैर-समन्वित है, और बिना किसी स्पष्ट द्रव्यमान, स्प्लेनोमेगाली, हेपेटोमेगाली, या जलोदर के बिना है। त्वचा और चरम परीक्षाएं भी किसी भी फोकल असामान्यताओं के बिना हैं।
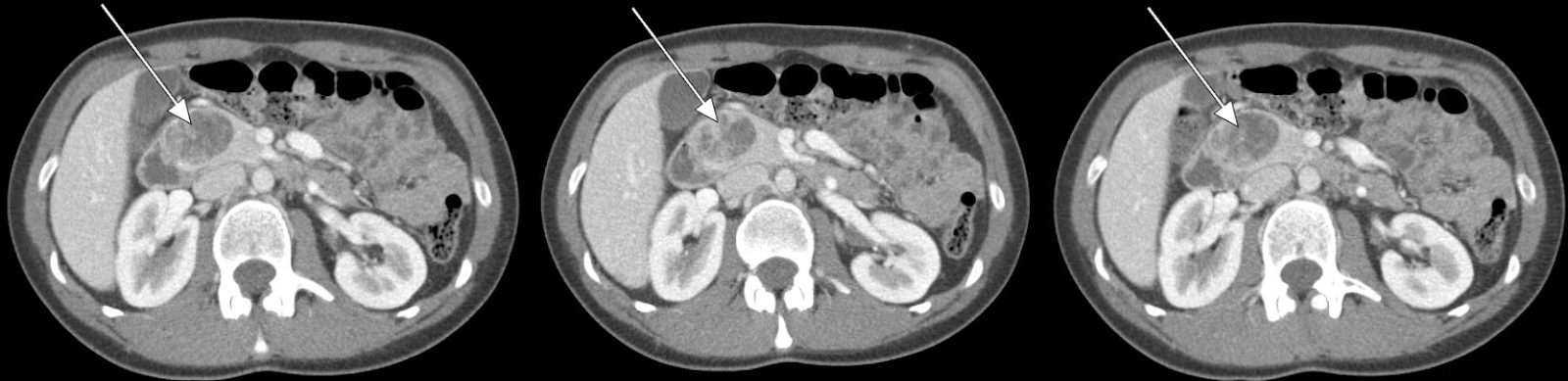
हमारे रोगी ने धमनी-चरण कंट्रास्ट के साथ एक पेट सीटी स्कैन किया, जिसने अग्न्याशय के सिर में 3.5 सेमी बढ़ाने वाले घाव को दिखाया (आंकड़े 1, 2)। बायोप्सी के साथ बाद के ईयूएस ने एक अच्छी तरह से विभेदित न्यूरोएंडोक्राइन ट्यूमर की पुष्टि की। अतिरिक्त पैथोलॉजी मूल्यांकन में पाया गया कि ट्यूमर कोशिकाएं क्रोमोग्रानिन और सीडी 56 के लिए सकारात्मक हैं, लेकिन 3% -4% के कम की -67 सूचकांक के साथ, एक अच्छी तरह से विभेदित न्यूरोएंडोक्राइन ट्यूमर का सुझाव देते हैं।
रोगी अक्सर अपने सर्जन के पास पहले से ही रेडियोलॉजिक अध्ययन की एक सरणी से गुजरते हैं। सबसे महत्वपूर्ण इमेजिंग मोडलिटी एक तीन-चरण पेट सीटी स्कैन है: इसके विपरीत के बिना, धमनी-चरण के विपरीत के साथ, और पोर्टल-शिरापरक चरण के विपरीत के साथ। पेट की एमआरआई भी अस्पष्ट एटियलजि के ट्यूमर के बीच अंतर करने के लिए उपयोगी जानकारी प्रदान कर सकती है। हालांकि, अग्नाशयी न्यूरोएंडोक्राइन ट्यूमर (पीएनईटी) में सीटी स्कैन पर बहुत विशिष्ट विशेषताएं हैं, जो रोगी के इतिहास और शारीरिक के साथ मिलकर, अक्सर सर्जिकल सिफारिशों के लिए पर्याप्त जानकारी प्रदान कर सकती हैं। 1,2
PNETs आमतौर पर अग्नाशय पैरेन्काइमा के साथ isodense पूर्व विपरीत छवियों पर दिखाई दे रहे हैं. हालांकि, ट्यूमर ने धमनी चरण इमेजिंग पर वृद्धि को चिह्नित किया है, जिसमें ट्यूमर के अल्पसंख्यक भी पोर्टल शिरापरक चरण पर स्पष्ट हैं। दुर्लभ अवसरों पर, PNETS या तो प्रकृति में हाइपोवैस्कुलर या सिस्टिक हो सकता है, जो अकेले सीटी द्वारा अन्य घावों के बीच भेदभाव करने की क्षमता को कम करता है। बायोप्सी के साथ एंडोस्कोपिक अल्ट्रासाउंड का उपयोग विशेष रूप से छोटे घावों को स्थानीयकृत करने के लिए तेजी से किया जा रहा है। हालांकि छोटे घावों के लिए अत्यधिक संवेदनशील, EUS भी अत्यधिक ऑपरेटर-निर्भर है।
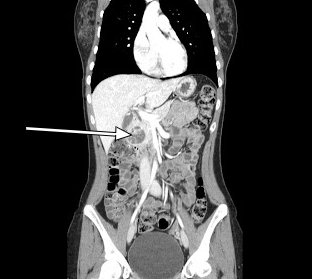
चित्र 2. Sagittal सीटी स्कैन Sagittal सीटी अग्न्याशय के सिर के साथ जुड़े एक 3.5 सेमी बढ़ाने घाव का खुलासा.
MEN-1 सिंड्रोम की नैदानिक अभिव्यक्तियों में पैराथायरायड और पिट्यूटरी एडेनोमास के साथ-साथ अग्नाशयी न्यूरोएंडोक्राइन ट्यूमर (पीएनईटी) शामिल हैं। हालांकि सामान्य आबादी में सभी अग्नाशयी नियोप्लाज्म के 3% से कम के लिए PNET का खाता है, MEN-1 वाले 30% -80% रोगियों में न्यूरोएंडोक्राइन ट्यूमर का सबूत विकसित होगा। 3-5 MEN-1 के साथ रोगियों में सभी मौतों के लगभग आधे को घातक अंतःस्रावी नियोप्लाज्म के लिए जिम्मेदार ठहराया जा सकता है।
अग्न्याशय के सिर में घावों वाले रोगियों को सबसे अधिक संभावना पर्याप्त oncologic लकीर प्राप्त करने के लिए एक अग्नाशयीduodenectomy की आवश्यकता होगी। पुनर्निर्माण में भिन्नताओं में पाइलोरस संरक्षण, एंटीकोलिक बनाम रेट्रोकोलिक डुओडेनोजेजुनोस्टोमी (या गैस्ट्रोजेजुनोस्टोमी), और अग्नाशयी की विधि शामिल हैं। हालांकि, इन भिन्नताओं के परिणामस्वरूप तत्काल और दीर्घकालिक परिणामों में थोड़ा अंतर हुआ है। 6-8 अग्न्याशय के शरीर या पूंछ में घाव क्रमशः एक मध्य या डिस्टल अग्नाशय उच्छेदन से गुजर सकते हैं। निष्पादित प्रक्रिया के बावजूद, अक्षीय इमेजिंग के साथ नियमित निगरानी शेष अग्न्याशय में अतिरिक्त पीएनईटी विकसित करने के चल रहे जोखिम को देखते हुए आवश्यक है।
यह देखते हुए कि रोगी अग्न्याशय के सिर पर एक nonfunctioning अग्नाशय neuroendocrine ट्यूमर है, Whipple प्रक्रिया ही एकमात्र संभावित उपचारात्मक विकल्प है। हमने एक पाइलोरस-संरक्षित अग्नाशयीओडिओडेनेक्टोमी का संचालन करने का फैसला किया क्योंकि परिणामों में कोई अंतर इसकी विविधताओं में नहीं देखा गया है। 6,7
यहां हम पुरुषों -1 के साथ एक 26 वर्षीय महिला और अग्न्याशय के सिर पर एक गैर-कार्यात्मक अग्नाशयी न्यूरोएंडोक्राइन ट्यूमर के मामले को प्रस्तुत करते हैं। वह एक जटिल pylorus-संरक्षण अग्नाशयीduodenectomy से गुजरा और किसी भी अतिरिक्त जटिलताओं के बिना ठीक हो गया है। अंतिम विकृति ने एक अच्छी तरह से विभेदित न्यूरोएंडोक्राइन ट्यूमर का खुलासा किया, जिसमें 12 लिम्फ नोड्स में से 0 दुर्दमता के लिए सकारात्मक थे।
किसी भी इंट्राऑपरेटिव जटिलताओं या विशिष्ट रोगी कोमोर्बिडिटीज़ को छोड़कर, अधिकांश रोगियों को ऑपरेटिंग रूम में बहिष्कृत किया जाना चाहिए। हम आमतौर पर रात भर एक नासोगैस्ट्रिक ट्यूब छोड़ देते हैं और पोस्टऑपरेटिव दिन नंबर 1 पर हटा देते हैं। ब्लेक नालियों की मात्रा, चरित्र और एमाइलेज सामग्री के लिए निगरानी की जानी चाहिए। 9 नाली हटाने के इष्टतम समय को निर्धारित करने के लिए एकाधिक एल्गोरिदम विकसित किए गए हैं। आखिरकार, नालियों को हटाया जा सकता है यदि जल निकासी कम मात्रा में है, तो कम-एमिलेज स्तर (< 600 यू / एल) के साथ, और चरित्र में गैर-संदिग्ध है। हालांकि, नाली उत्पादन उच्च मात्रा में रहना चाहिए या एमाइलेज की उच्च एकाग्रता है, नाली (ओं) जगह में रहना चाहिए। इसके अतिरिक्त, सर्जनों को सर्जरी के बाद रोगियों को फिर से एनिमेट करने के लिए एक कम-सीमा होनी चाहिए, क्या उन्हें टैचीकार्डिया, बुखार, पेट में दर्द, या अस्पष्टीकृत ल्यूकोसाइटोसिस सहित अनियंत्रित अग्नाशय रिसाव के संकेत दिखाने चाहिए।
अग्नाशयी स्टेंट को तीन सप्ताह तक जगह में रहना चाहिए, जिस बिंदु पर इसे क्लिनिक में हटाया जा सकता है। रोगी आहार को धीरे-धीरे सहन के रूप में उन्नत किया जाना चाहिए, देरी से गैस्ट्रिक खाली करने के लिए निगरानी करने के लिए देखभाल के साथ।
स्पष्ट जटिलताओं की अनुपस्थिति में, हम आमतौर पर सर्जरी के बाद चार से छह सप्ताह के लिए भारी उठाने से बचने सहित लैपरोटॉमी के बाद नियमित प्रतिबंध प्रदान करते हैं। रोगी आमतौर पर सर्जरी के दो या तीन सप्ताह बाद फॉलो-अप के लिए क्लिनिक में लौटते हैं (यह इस बात पर निर्भर करता है कि अग्नाशयी स्टेंट का उपयोग किया गया था या नहीं)। हाल के एक अध्ययन ने गैर-कार्यशील न्यूरोएंडोक्राइन ट्यूमर के लिए अग्नाशयउच्छेदन के बाद MEN-1 के साथ सोलह रोगियों का पालन किया। इनमें से 10 10 रोगियों ने 74 महीनों के औसत अनुवर्ती के बाद नए पीएनईटी विकसित किए। प्रदर्शन की गई विशिष्ट प्रक्रिया के बावजूद, रोगियों को इसलिए आवर्तक या मेटास्टैटिक बीमारी के लिए मूल्यांकन करने के लिए नियमित अक्षीय इमेजिंग के साथ अनुवर्ती होना चाहिए।
व्हिपल प्रक्रिया न्यूरोएंडोक्राइन ट्यूमर सहित अग्नाशय के सिर की दुर्दमताओं के उपचारात्मक उपचार के लिए एकमात्र विकल्प बनी हुई है। पिछले कुछ दशकों में प्रक्रिया से मृत्यु दर में उल्लेखनीय रूप से सुधार हुआ है; पेरिऑपरेटिव मृत्यु दर अब उच्च मात्रा वाले केंद्रों पर 2% < है। 11 हालांकि, 40% से ऊपर की रुग्णता दर सर्जरी को प्लेग करना जारी रखती है। अग्नाशयी नालव्रण लगभग 10-15% मामलों में होता है। हाल के काम से पता चलता है कि बाहरी अग्नाशयी वाहिनी स्टेंट उच्च जोखिम वाले रोगियों (नरम ग्रंथि और छोटे अग्नाशय वाहिनी वाले) में नैदानिक रूप से महत्वपूर्ण फिस्टुला को कम करने में मदद कर सकते हैं। 12 यद्यपि व्हिपल प्रक्रिया के बाद बंद-सक्शन जल निकासी की भूमिका के बारे में काफी बहस हुई है, हाल ही में एक यादृच्छिक नियंत्रित परीक्षण से पता चला है कि नियमित जल निकासी भी पश्चात की जटिलताओं की आवृत्ति और गंभीरता को कम करती है। सर्जिकल साइट संक्रमण की आवृत्ति को कम करने के लिए रणनीतियों की पहचान करने के लिए कई अध्ययन किए जा रहे हैं जो वर्तमान में इन प्रक्रियाओं के 8% -10% में होते हैं। बढ़ते आंकड़ों से पता चलता है कि मानक प्रीपेरेटिव प्रोफिलैक्टिक एंटीबायोटिक्स पर्याप्त रूप से पित्त वनस्पतियों को कवर नहीं कर सकते हैं, जो अक्सर पित्त पथ (ईआरसीपी, स्फिंक्टेरोटोमीज़, स्टेंट, आदि) के प्रीऑपरेटिव इंस्ट्रूमेंटेशन के बाद मौजूद होते हैं। 13 प्रारंभिक रिपोर्टों से पता चलता है कि सर्जन सूक्ष्मजीवों के लिए एंटीबायोटिक विकल्पों को सिलाई करने पर विचार कर सकते हैं जो अक्सर उनकी संबंधित आबादी में देखे जाते हैं। विलंबित गैस्ट्रिक खाली करने में भी अग्नाशयी-संरक्षण बनाम शास्त्रीय व्हिपल या एंटीकोलिक बनाम रेट्रोकोलिक डुओजेजुनोस्टोमी (या गैस्ट्रोजेजुनोस्टोमी) के बीच कोई स्पष्ट संबंध नहीं होने के साथ अग्नाशयी-संरक्षण के बाद 25% -30% रोगियों में होता है। 14
संपादकीय अद्यतन 06/24/2018: रोगी अब उसके अग्न्याशय में आवर्ती बीमारी का कोई सबूत नहीं है, हालांकि उसे पैराथायराइड एडेनोमा को हटाने की आवश्यकता थी।
इस प्रक्रिया में उपयोग किए जाने वाले उपकरणों के विशेष टुकड़ों में एक बुकवाल्टर रिट्रेक्टर, एक बाल चिकित्सा फीडिंग ट्यूब (3-5 फ्रेंच), डिलेटर्स और एक आर्गन बीम कोगुलेटर (वैकल्पिक) शामिल हैं।
कोई नहीं।
नैदानिक इतिहास, रेडियोलॉजी और इंट्राऑपरेटिव वीडियो के उपयोग के लिए सहमति इस मामले की रिपोर्ट और फिल्मांकन के संकलन में शामिल रोगी और प्रदाताओं से प्राप्त की गई थी।
References
- फिलिप्स एस, शाह एसएन, विक्रम आर, वर्मा एस, शानभोग एकेपी, प्रसाद एसआर अग्नाशयी अंतःस्रावी नियोप्लाज्म: आनुवांशिकी और इमेजिंग पर एक वर्तमान अद्यतन। बीआर जे रेडियोल। 2012;85(1014):682-696. doi:10.1259/bjr/85014761.
- लुईस एमए, थॉम्पसन जीबी, यंग डब्ल्यूएफ जूनियर कई अंतःस्रावी नियोप्लासिया प्रकार 1 में अग्न्याशय का प्रीऑपरेटिव मूल्यांकन। विश्व जे Surg. 2012;36(6):1375-1381. doi:10.1007/s00268-012-1539-7.
- हॉसमैन एमएस जूनियर, थॉम्पसन एनडब्ल्यू, गेजर पीजी, डोहर्टी जीएम। MEN-1 अग्नाशयी तंत्रिका अंतःस्रावी तंत्रिका अंतःस्रावी रोग का शल्य चिकित्सा प्रबंधन. शल्यचिकित्सा। 2004;136(6):1205-1211. doi:10.1016/j.surg.2004.06.049.
- Tonelli एफ, Fratini जी, Nesi जी, एट अल. एकाधिक अंतःस्रावी नियोप्लासिया प्रकार 1 से संबंधित गैस्ट्रिनोमा और अग्नाशयी अंतःस्रावी नियोप्लासिया में अग्नाशय उच्छेदन। एन Surg. 2006;244(1):61-70. doi:10.1097/01.sla.0000218073.77254.62.
- Lairmore TC, Chen VY, DeBenedetti MK, Gillanders WE, Norton JA, Doherty GM. Duodenopancreatic लकीरें कई अंतःस्रावी नियोप्लासिया प्रकार 1 के साथ रोगियों में। एन Surg. 2000;231(6):909-918. doi:10.1097%2F000000658-200006000-00016.
- Diener MK, Knaebel HP, Heukaufer C, Antes G, Büchler MW, Seiler CM. एक व्यवस्थित समीक्षा और pylorus-संरक्षण बनाम शास्त्रीय अग्नाशयी hypoodenectomy के मेटा-विश्लेषण periampullary और अग्नाशय कार्सिनोमा के सर्जिकल उपचार के लिए. एन Surg. 2007;245(2):187-200. doi:10.1097/01.sla.0000242711.74502.a9.
- ट्रान KTC, Smeenk HG, वैन Eijck CHJ, एट अल. Pylorus अग्नाशयी endoduodenectomy बनाम मानक Whipple प्रक्रिया को संरक्षित: अग्नाशय और periampullary ट्यूमर के साथ 170 रोगियों के एक संभावित, यादृच्छिक, बहुकेंद्रीय विश्लेषण। एन Surg. 2004;240(5):738-745. doi:10.1097/01.sla.0000143248.71964.29.
- Eshuis WJ, वैन Eijck CHJ, Gerhards MF, एट अल. अग्नाशयीटोडुओडेनेक्टोमी के बाद गैस्ट्रोएंटेरिक एनास्टोमोसिस के एंटेकोलिक बनाम रेट्रोकोलिक मार्ग: एक यादृच्छिक नियंत्रित परीक्षण। एन Surg. 2014;259(1):45-51. doi:10.1097/SLA.0b013e3182a6f529.
- वैन ब्यूरेन जी द्वितीय, ब्लूमस्टन एम, ह्यूजेस एसजे, एट अल। नियमित इंट्रापेरिटोनियल जल निकासी के साथ और बिना अग्नाशयी के साथ और बिना अग्नाशयीओड्यूडेनेक्टोमी का एक यादृच्छिक संभावित बहु-केंद्रीय परीक्षण। एन Surg. 2014;259(4):605-612. doi:10.1097/SLA.0000000000000000000000000000000000000000000000000000000000000000000000000000000000000
- लोपेज़ सीएल, वाल्डमैन जे, फेन्ड्रिच वी, लैंगर पी, कान पीएच, बार्टश डीके मेन 1 वाले रोगियों में अग्नाशय न्यूरोएंडोक्राइन नियोप्लाज्म के लिए सर्जरी के दीर्घकालिक परिणाम। Langenbecks आर्क Surg. 2011;396(8):1187-1196. doi:10.1007/s00423-011-0828-1.
- फर्नांडेज़-डेल कैस्टिलो सी, मोरालेस-ओयार्वाइड वी, मैकग्रा डी, एट अल। मैसाचुसेट्स जनरल अस्पताल में व्हिपल प्रक्रिया का विकास। शल्यचिकित्सा। 2012;152(3)(supple 1):S56-S63. doi:10.1016/j.surg.2012.05.022.
- Pessaux पी, Sauvanet ए, Mariette सी, एट अल. बाहरी अग्नाशय वाहिनी स्टेंट अग्नाशयी फिस्टुला दर को कम कर देता है अग्नाशयीडुओडेनेक्टोमी के बाद: संभावित बहुकेंद्रीय यादृच्छिक परीक्षण। एन Surg. 2011;253(5):879-885. doi:10.1097/SLA.0b013e31821219af.
- डोनाल्ड जीडब्ल्यू, धर्मा एस, लू एक्स, एट अल। अग्नाशयी में सर्जिकल साइट संक्रमण के लिए पेरीऑपरेटिव एंटीबायोटिक्स एड्रिकोडोनेक्टोमी: क्या एससीआईपी-अनुमोदित आहार पर्याप्त कवरेज प्रदान करता है? शल्यचिकित्सा। 2013;154(2):190-196. doi:10.1016/j.surg.2013.04.001.
- Kawai एम, तानी एम, हिरोनो एस, एट अल. Pylorus अंगूठी लकीर अग्नाशयीatoduodenectomy से गुजरने वाले रोगियों में विलंबित गैस्ट्रिक खाली करने को कम कर देता है: पाइलोरस-उच्छेदन बनाम पाइलोरस-रिसेक्टिंग बनाम पाइलोरस-संरक्षण अग्नाशयीएटोडेनेक्टोमी का एक संभावित, यादृच्छिक, नियंत्रित परीक्षण। एन Surg. 2011;253(3):495-501. doi:10.1097/SLA.0b013e31820d98f1.
Cite this article
अग्न्याशय के कई अंतःस्रावी नियोप्लासिया के लिए व्हिपल प्रक्रिया। जे मेड इनसाइट। 2018;2018(16). दोई: 10.24296/