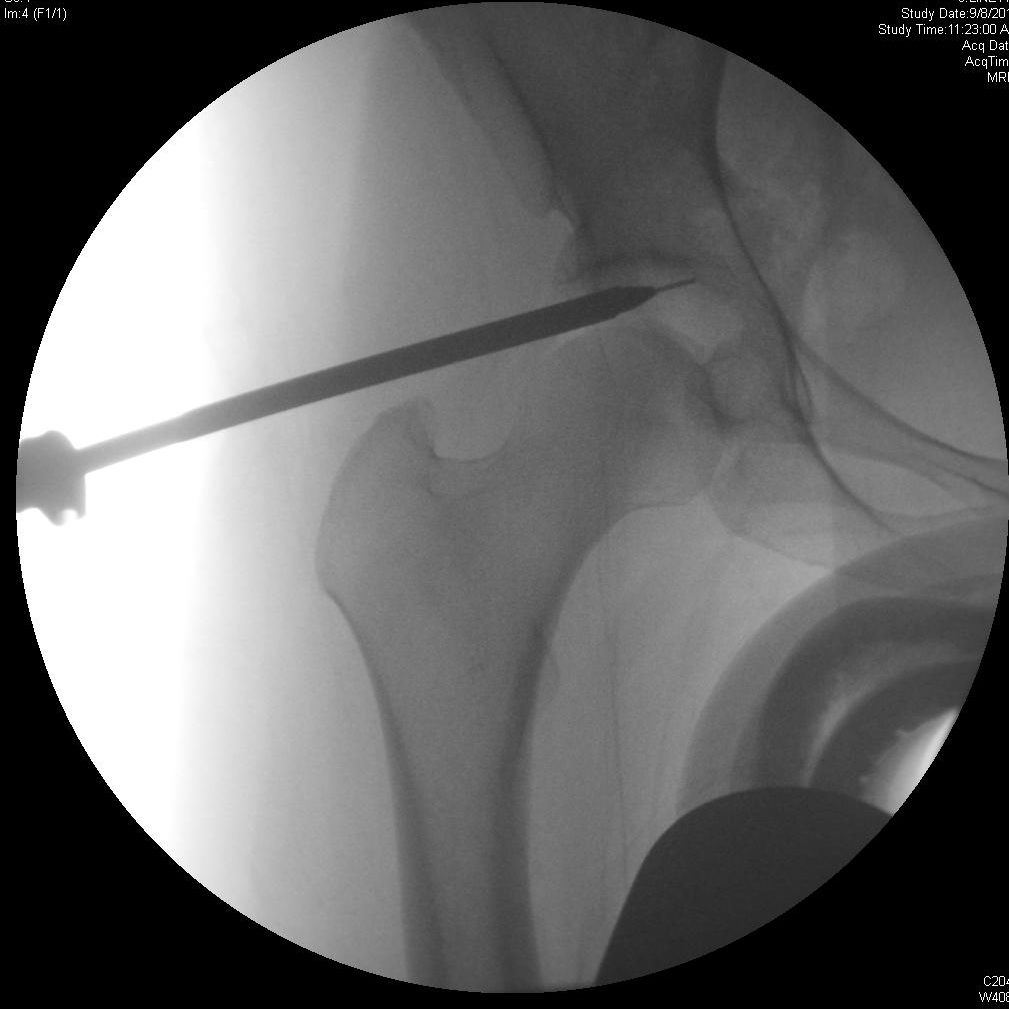
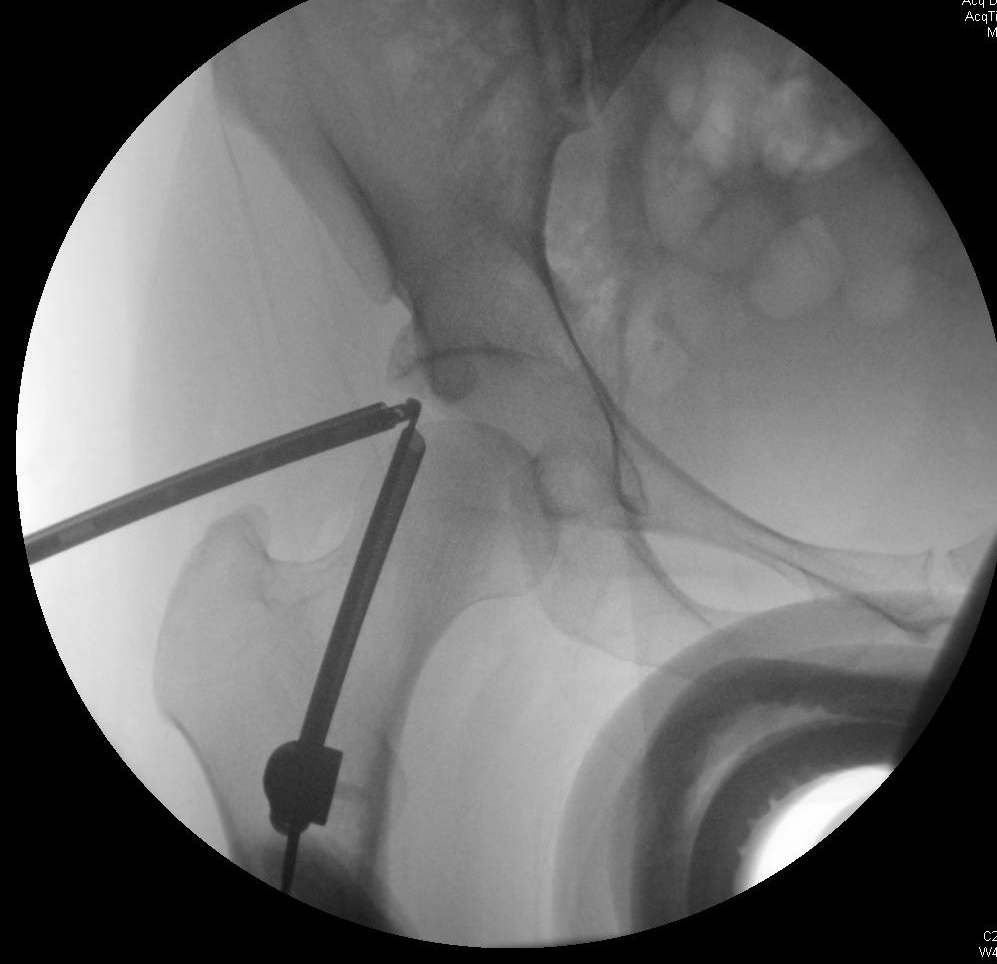
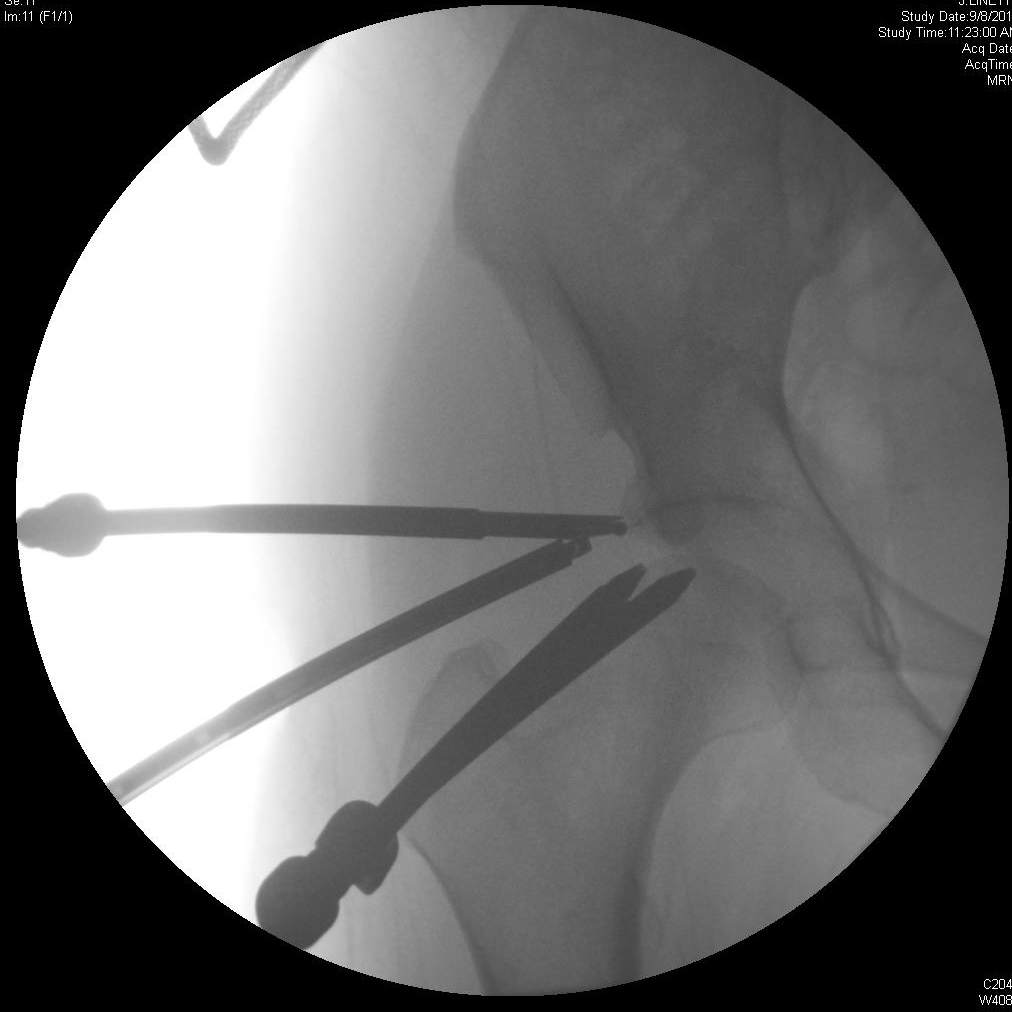
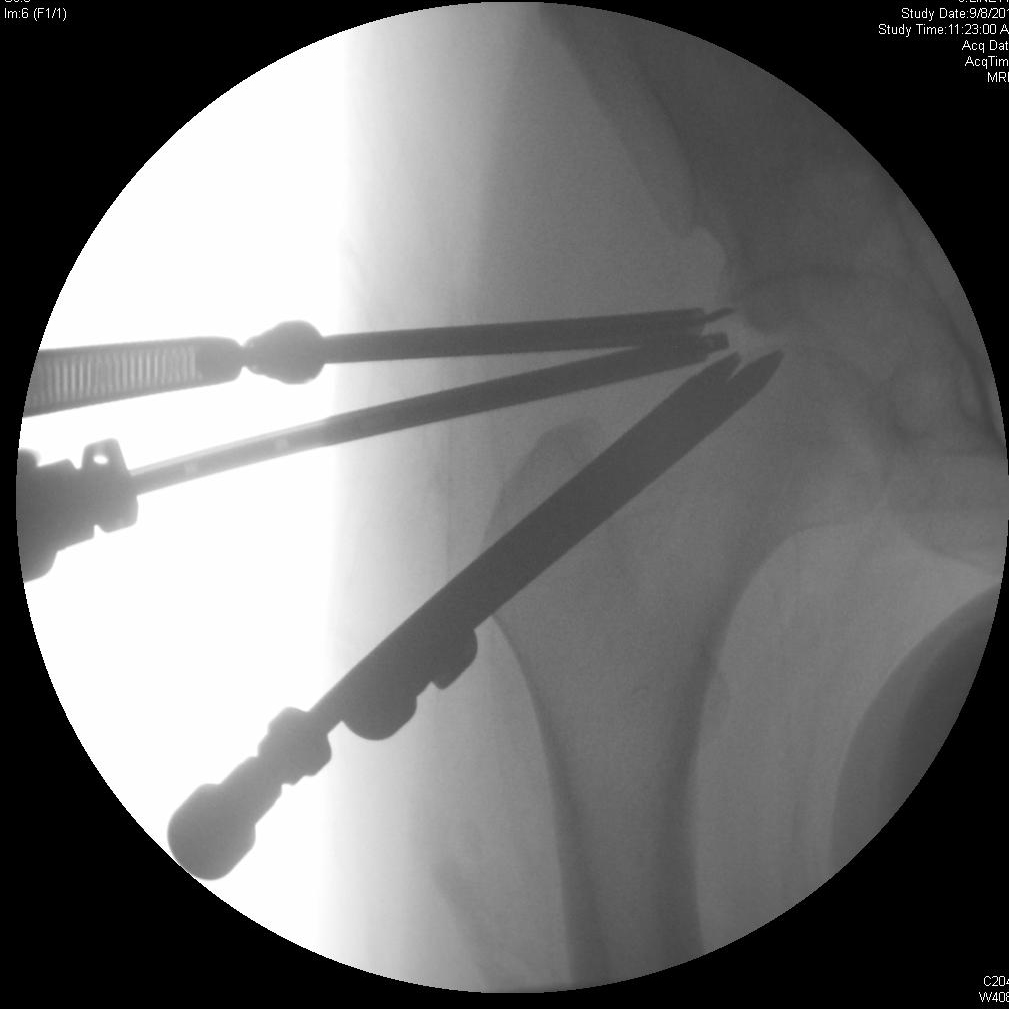
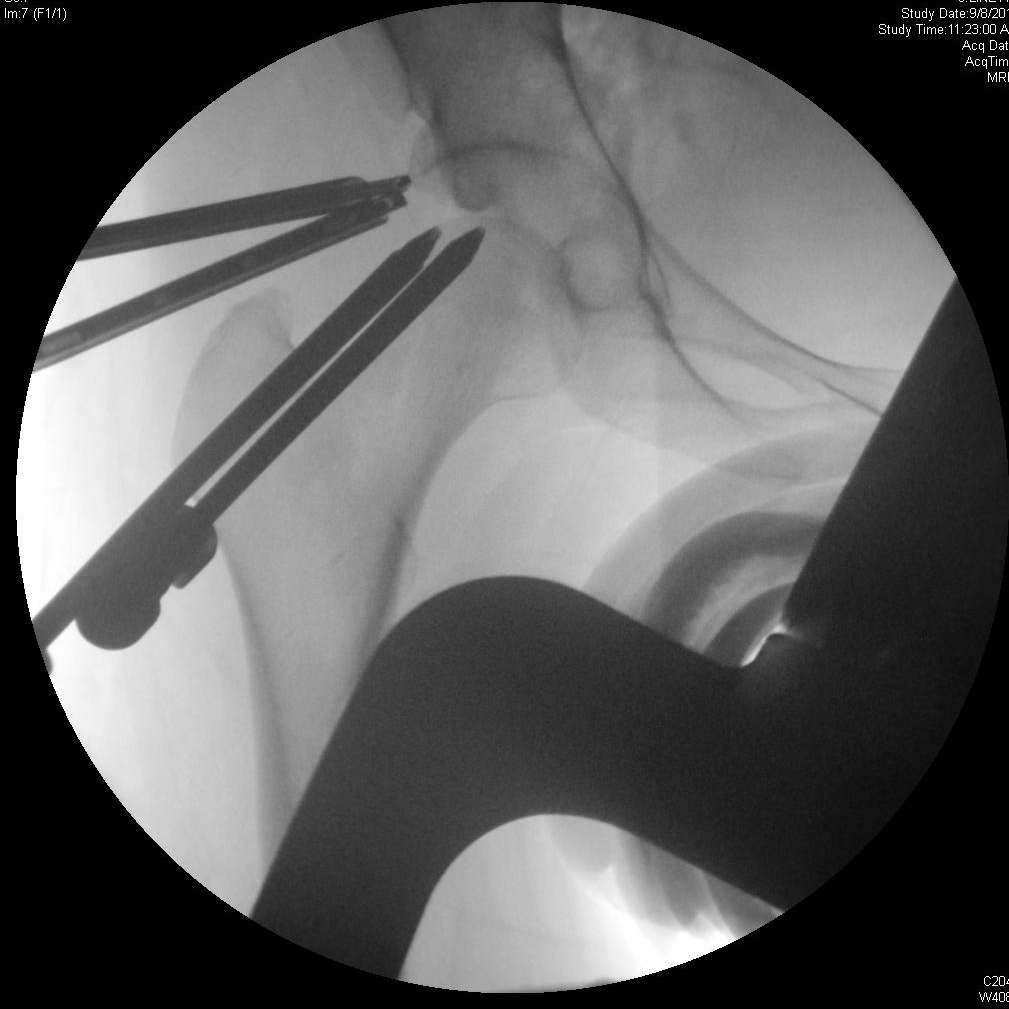
Артроскопия тазобедренного сустава с остеопластикой вертлужной впадины и лабральной пластикой
Main Text
Table of Contents
Артроскопия тазобедренного сустава с шейкой бедренной кости или остеопластика вертлужной впадины с восстановлением губ или без него может быть использована для лечения бедренно-ацетабулярного импинджмента (FAI). У пациентов может наблюдаться коварное начало боли в тазобедренном суставе и механические симптомы, а боль усиливается при активности и сидении. При физикальном осмотре сгибание бедра и внутреннее вращение могут быть уменьшены, а тестирование переднего импинджмента вызовет боль в паху у большинства пациентов с FAI. Визуализация может продемонстрировать поражения, ответственные за импинджмент кулачкового или клещевого типа, а МРТ может продемонстрировать разрыв губы или хрящевые поражения. Артроскопическое хирургическое лечение показано пациентам, не прошедшим консервативное лечение.
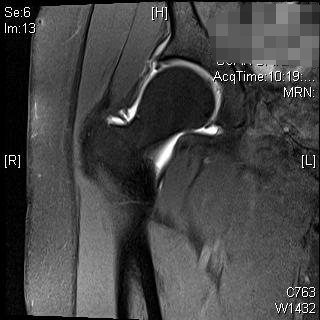
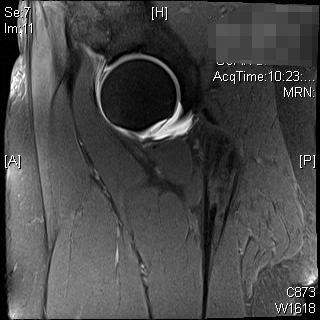
Пациентом является 39-летняя женщина со значительной болью в правом бедре, которая сохраняется, несмотря на консервативное лечение с упражнениями без ударной нагрузки, модификацией активности и инъекцией стероидов. Больше всего ее беспокоит то, что она встает с глубоких стульев и занимается разными делами. Ей сделали МРТ, которая показала разрыв губы.
- Опишите появление симптомов. Было ли это коварно или было предшествующее событие?
- Какова локализация боли?
- Каково качество боли? Есть ли какие-либо механические симптомы, такие как хлопок, рывок, захват, блокировка или подвывих/нестабильность?
- Бывает ли обострение при сидении?
- Связана ли с болевой активностью?
- Что снимает боль?
- Вы ходите с хромотой?
- Есть ли у вас ограничения на ходьбу на расстояние или подъем по лестнице?
- Диапазон движений бедра может быть одинаковым как в пораженном, так и в непораженном бедре.
- Оцените сгибание и внутреннюю ротацию, сравнив пораженное и непораженное бедро. Непораженное бедро может демонстрировать уменьшенное сгибание и внутреннее вращение или боль с диапазоном движений.
- Оцените наличие симптома Тренделенбурга, попросив пациента встать на одну ногу на пораженной стороне. Тест положительный, если таз опускается на контралатеральную сторону. Это происходит у 33% пациентов с бедренно-ацетабулярным импинджментом (FAI).
- Выполните тест на передний импинджмент, пассивно сгибая приведенное бедро и медленно вращаясь внутрь. Этот тест воспроизводит боль в переднем паху у 88% пациентов с FAI.
- Выполните тест FABER (сгибание-отведение-внешнее вращение).
- Выполняйте подъем прямой ноги с сопротивлением.
- Выполните испытание рулона бревна. Боль воспроизводится у 30% пациентов с ФАИ с помощью логарифмического теста.
- Выполните тест на задний удар, поместив бедро в разгибание и внешнее вращение. Боль в тазобедренном суставе воспроизводится у 21% пациентов с ФАИ с тестом заднего импинджмента.
- Проведите полное обследование пораженной конечности и поясничного отдела позвоночника, чтобы исключить бурсит, ущемление нерва и отраженную боль. 1, 2
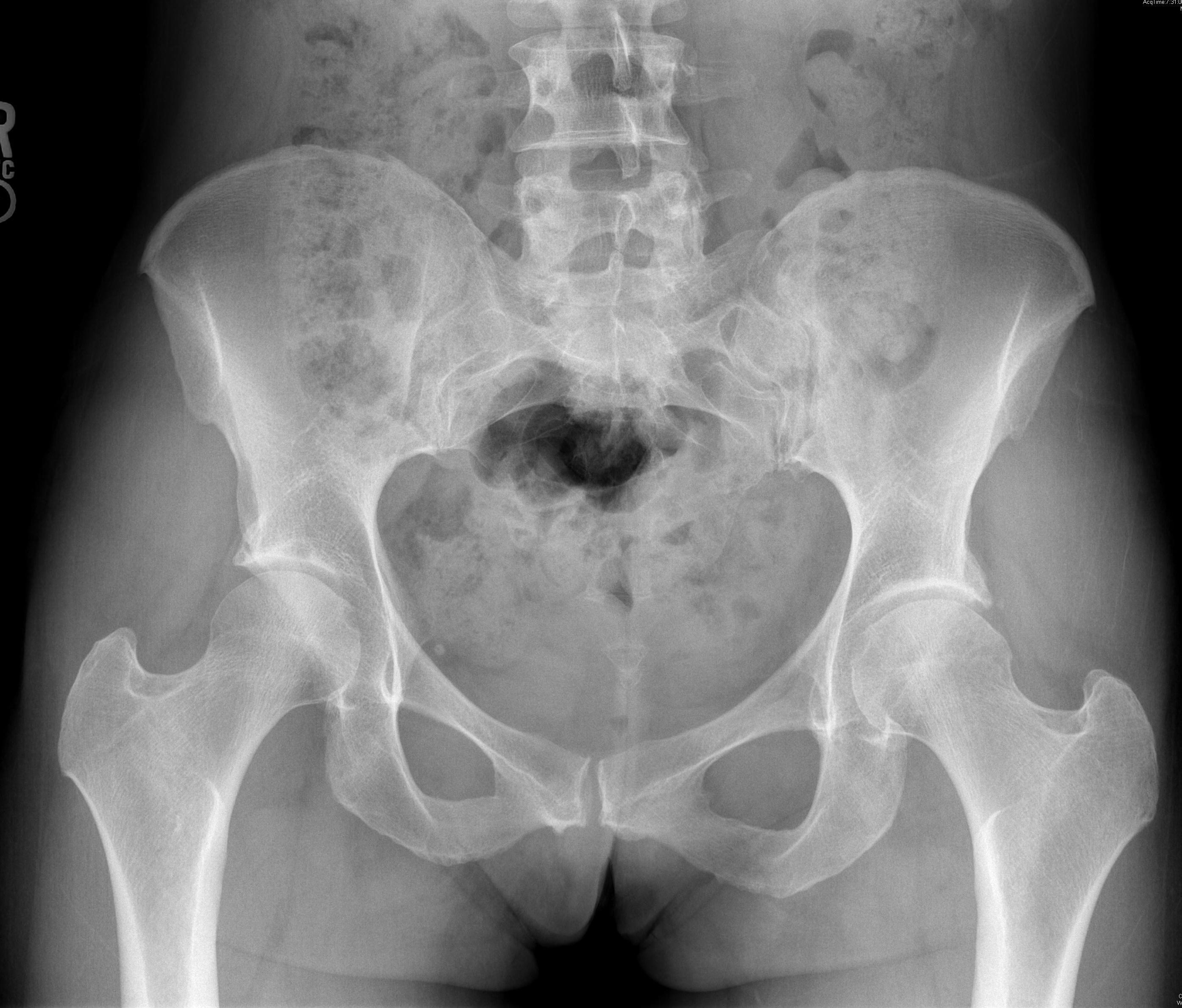
Вид таза AP позволяет сравнивать пораженную и непораженную бедренную кость. Оцените симметрию, чтобы убедиться, что получено истинное представление точки доступа. Это можно оценить, проверив, что копчик перекрывает лобковый симфиз, с расстоянием не более 2 см между двумя структурами. Сустав должен быть оценен на предмет уменьшения суставной щели и дегенеративных изменений. Сравните переднебоковой контур шеи с непораженной стороной. Отсутствие верхней вогнутости шеи указывает на уменьшенное смещение головы и шеи. Плоская или увеличенная лучевая кость передневерхней или передней головки указывает на асферическую головку. Можно проанализировать несколько измерений:
- Боковой угол центральной кромки: угол, образованный вертикальной линией, проведенной от центра головки бедренной кости, и линией, проведенной от бокового края к центру головки. Угол менее 20 градусов указывает на дисплазию.
- Вертлужный индекс: угол, образованный крышей вертлужной впадины или источником. Угол больше 10 градусов указывает на дисплазию.
- Вертлужная впадина: прослеживает линии от переднебокового края вертлужной впадины вдоль передней и задней проекций обода вертлужной впадины. Передняя стенка, которая является более латеральной, чем задняя стенка («знак задней стенки»), указывает на ретроверсию. Передняя стенка, пересекающая заднюю стенку («знак пересечения»), указывает на костный избыток по переднему краю и относительную ретроверсию.
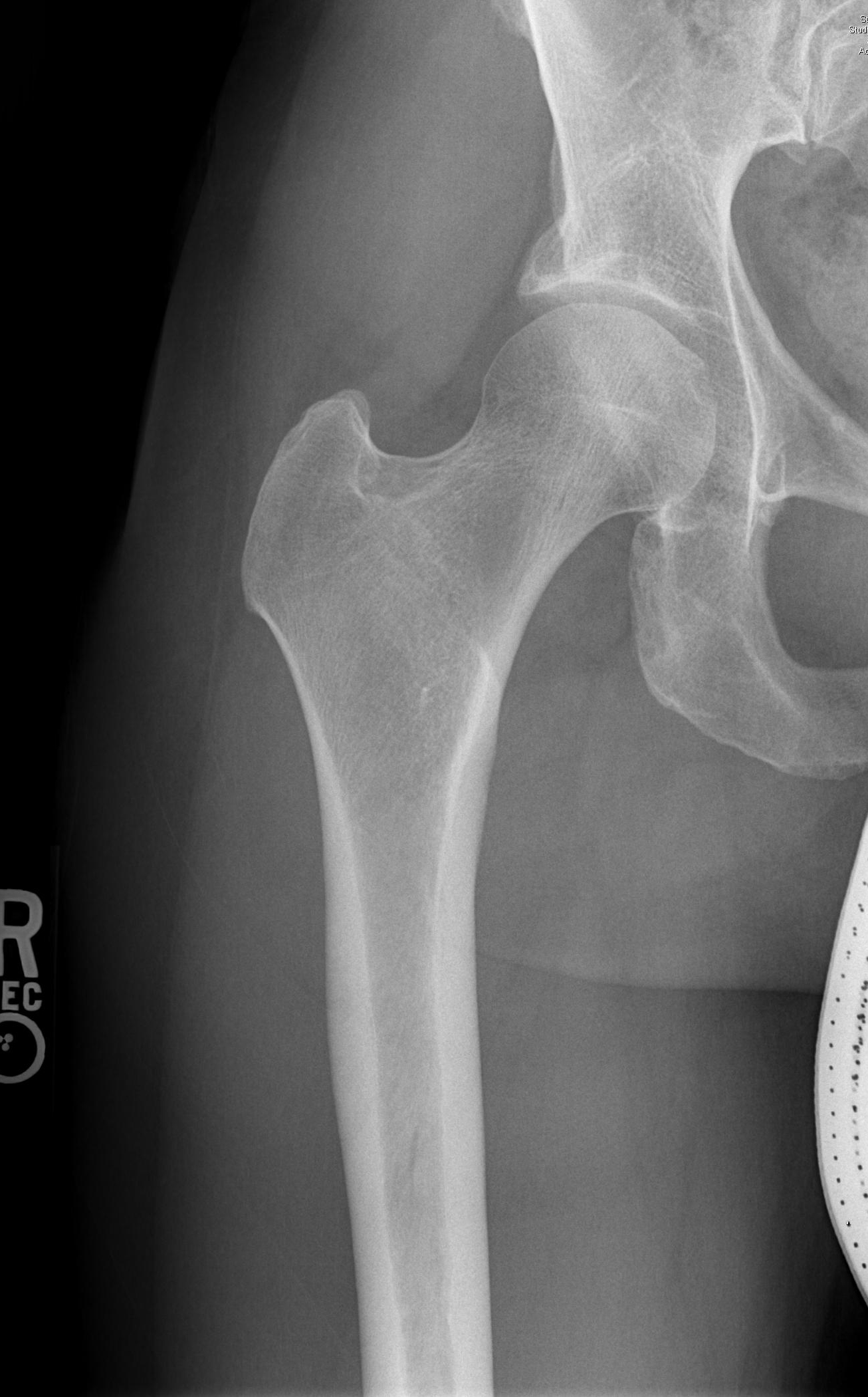
- Поперечный боковой вид имеет важное значение для оценки FAI, позволяя увидеть переднебоковую шейку бедренной кости.
- Альфа-угол: образуется между линией вдоль средней линии шейки бедренной кости и линией от центра головки бедренной кости до точки, где избыточная кость отклоняется от нормальной сферичности головки бедренной кости. Угол более 60 градусов указывает на FAI.
- Смещение головы и шеи: Начните с линии, разделяющей пополам продольную ось шейки бедренной кости. Нарисуйте параллельную линию, касательную к передней стороне шейки бедренной кости, и измерьте расстояние до параллельной линии, касательной к передней головке бедренной кости. Нормальное расстояние превышает 9 мм или отношение к диаметру головки превышает 0,17.
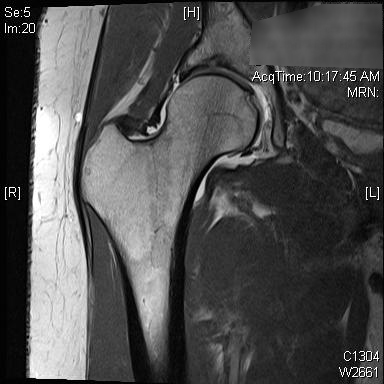
МРТ и КТ могут быть использованы для дальнейшей оценки вертлужной впадины и проксимального отдела бедренной кости. Эти исследования могут обеспечить превосходную оценку вертлужной впадины и импинджмента мягких тканей или помочь в предоперационном планировании. МР-артрограмма также может помочь в диагностике поражения кулачка шейки бедренной кости, оценке верхней губы или хряща. Лучше всего подходит радиальное секвенирование, аномальная верхняя губа будет казаться притупленной или с повышенным сигналом у основания. 3, 4 Импинджмент клещей, из-за ретроверсии вертлужной впадины, первоначально покажет лабральную недостаточность, за которой последуют небольшие, тонкие поражения задненижнего хряща вертлужной впадины в результате механизма контракупации. 5 Это может быть подтверждено с помощью знака перекрестка, знака задней стенки или отрицательного угла источника на рентгенограммах. МРТ продемонстрирует притупление верхней губы, поцелуйное поражение на шейке бедренной кости, износ заднего вертлужного хряща или ретровертированную вертлужную впадину. Импинджмент кулачка из-за поражения шейки бедренной кости демонстрирует первоначальный отказ хряща с последующим разрывом губы. Оценка уменьшения смещения головы и шеи на боковом рентгеновском снимке, избыточных контуров кости на шейке бедренной кости и увеличенного альфа-угла может помочь в диагностике. На МРТ верхняя губа может демонстрировать разрыв у основания, может быть очевиден аномальный контур бедренной кости головы и шеи или может быть очевидно расслоение хряща. В 80% случаев у пациентов наблюдается импинджмент как кулачкового, так и клещевого удара, хотя одна форма обычно является доминирующей. 2
FAI возникает либо из-за удара кулачка, так называемой «деформации пистолетной рукоятки», либо из-за чрезмерного покрытия вертлужной впадины. Этиология импинджмента кулачка неясна, но уменьшение смещения шейки бедренной кости может вызвать боль в бедре и в конечном итоге привести к разрывам губ и повреждению хондры с течением времени. Уменьшенное отношение диаметра головки бедренной кости к шее позволяет шейке бедренной кости упираться в переднюю вертлужную впадину и верхнюю губу при глубоком сгибании бедра. Хронический, повторяющийся импинджмент может привести к артритным изменениям или разрывам губ при наличии незначительной или полностью отсутствующей травмы. 6
Первоначальное нехирургическое лечение FAI включает модификацию активности и противовоспалительные препараты. Прогрессирование хирургического лечения следует рассматривать для пациентов, которые не справляются с консервативным лечением. Хирургическое лечение поражений шейки бедренной кости или разрывов губ может лечиться открытой или артроскопической обработкой и восстановлением или резекцией губ. Показания к открытому лечению включают несферическую головку бедренной кости, уменьшенное смещение головы и шеи, импинджмент в клещи и поражения заднего бедра. Бернская периацетабулярная остеотомия - это открытая процедура переориентации вертлужной впадины с целью уменьшения ретроверсии вертлужной впадины. Хондральные травмы вертлужной впадины можно лечить с помощью хондропластики, сверления или микроперелома, которые направлены на стимуляцию роста фиброзного хряща. Антеверсия вертлужной впадины и импинджмент заднего остеофита можно лечить путем иссечения ободка вертлужной впадины. Артроскопические клинические исходы похожи на открытые хирургические клинические исходы лечения FAI. 2, 3
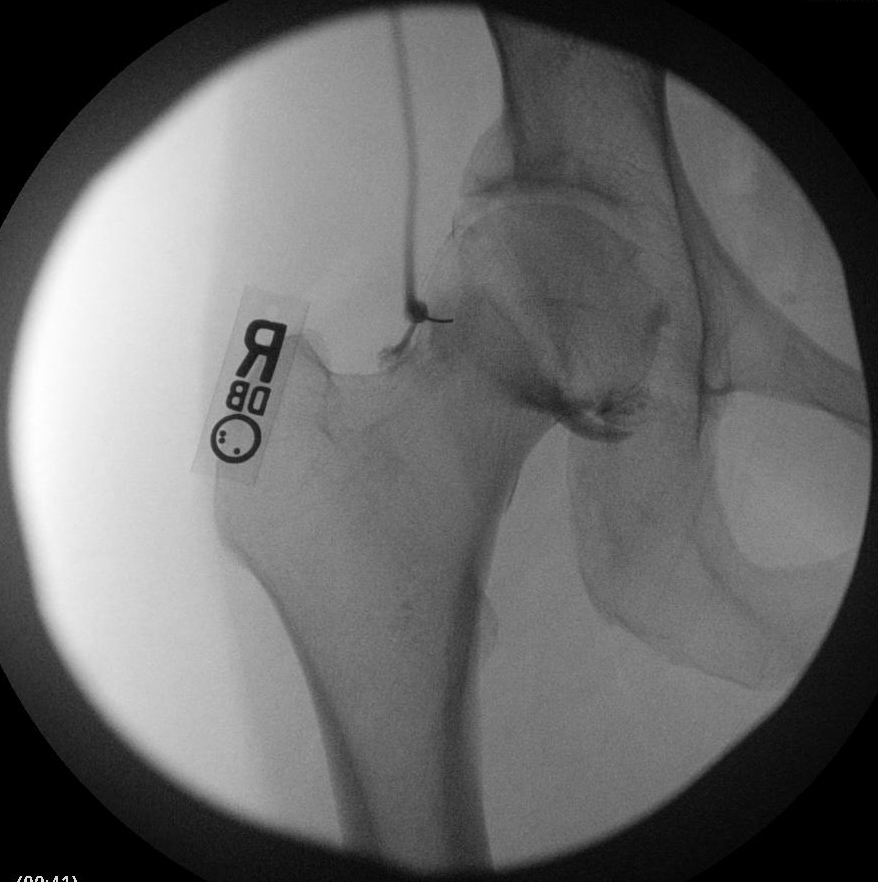
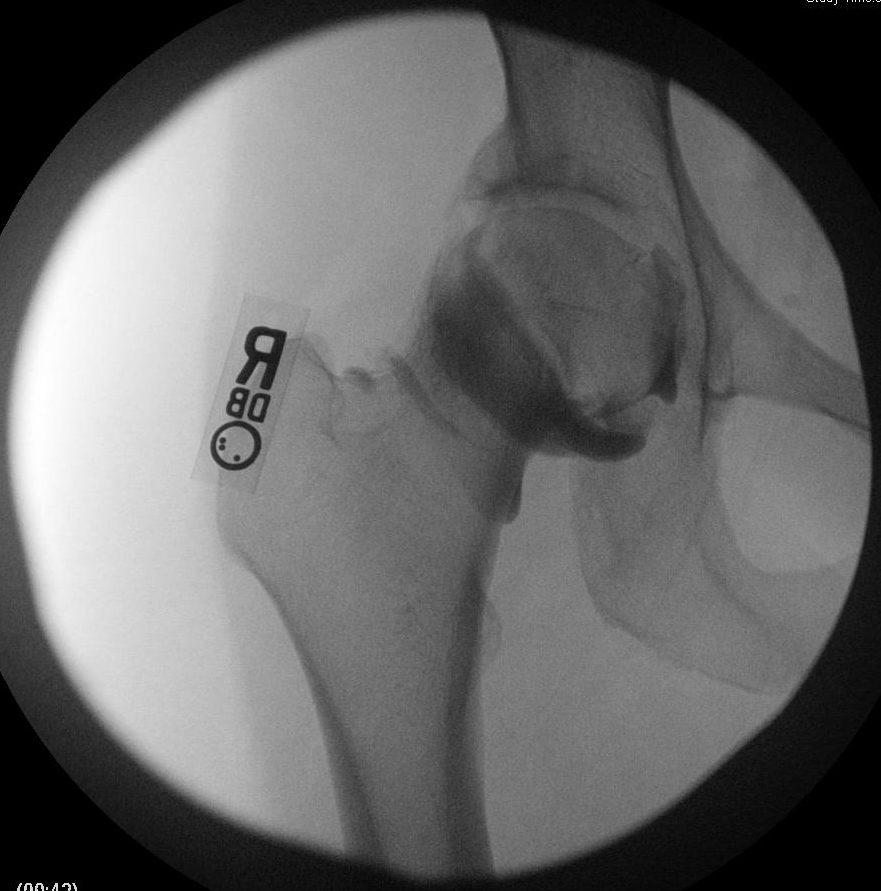
Хирургическое восстановление при FAI направлено на возвращение достаточного пространства сустава, чтобы обеспечить диапазон движений бедра без опоры головки бедренной кости или шеи на вертлужную впадину. Иссечение поражений, которые уменьшают это пространство, выполняется, чтобы потенциально замедлить дегенеративный процесс и устранить боль при столкновении и другие симптомы. Артроскопия представляет собой менее инвазивную альтернативу традиционной открытой хирургии с аналогичными клиническими результатами. 4, 7
Пациенты должны знать, что степень хондрального поражения на момент процедуры коррелирует с ожидаемым результатом. Пожилым пациентам и пациентам с относительно меньшим суставным пространством во время вмешательства с большей вероятностью потребуется последующая полная замена тазобедренного сустава. Повышенная удовлетворенность наблюдается у пациентов с ≥ 2 мм и у тех, кто лечился с восстановлением поврежденной верхней губы. 8 Таким образом, относительным противопоказанием является сильное сужение суставной щели (< 2 мм). Хондральное повреждение головки бедренной кости указывает на прогрессирующее заболевание и связано с худшими исходами. Осложнения могут возникнуть в результате нескольких аспектов артроскопической пластики FAI. Размещение портала в непосредственной близости от верхних ягодичных или бедренных сосудисто-нервных пучков или латерального бедренного кожного нерва может подвергнуть эти структуры риску во время процедуры. Вытяжение во время процедуры может привести к повреждению седалищного нерва, которое можно смягчить с помощью щадящего применения вытяжения. Риск аваскулярного некроза увеличивается при резекции шейки бедренной кости более чем на 30%. Как и во всех процедурах иссечения, перелом может возникнуть в результате удаления лишней кости. 4 См.
FAI может представлять собой ранний шаг на пути к остеоартриту тазобедренного сустава. Артроскопическое лечение FAI направлено на восстановление поражений шейки бедренной кости кулачкового типа и поражений вертлужной впадины по типу клещей. Целью этих процедур является облегчение симптомов и остановка прогрессирования остеоартритных изменений в тазобедренном суставе. По сравнению с открытой хирургией, эти вмешательства продемонстрировали схожие клинические результаты при использовании менее инвазивного подхода. Пациенты должны знать, что артроскопическая репарация FAI наиболее успешна, когда используется для лечения раннего заболевания. Идеальные кандидаты сообщают об уменьшении боли в тазобедренном суставе, а клинические тесты на импинджмент демонстрируют разрешение симптомов после процедуры у большинства пациентов. Те, кто проходит процедуру с прогрессирующим дегенеративным изменением тазобедренного сустава, с гораздо большей вероятностью продолжат полную замену тазобедренного сустава после артроскопии. Исследователи также продемонстрировали улучшение клинических результатов среди пациентов, получавших процедуры с сохранением губ, по сравнению с теми, кто подвергся процедурам лабрального иссечения. 9, 10
Исследования продемонстрировали улучшение клинических результатов, разрешение симптомов, возвращение к спортивным результатам и устранение клинических признаков импинджмента, которые остаются стабильными в течение 3 лет после лечения. Оценка боли показывает снижение на 74%, и пациенты оценивают свои бедра как «отличные» или «хорошие» в 75% случаев через 1 год после операции. 7 У пациентов могут быть оптимальные результаты при соблюдении многоуровневой процедуры послеоперационной реабилитации, которая включает в себя изначально защищенную нагрузку и диапазон движений. 11 См.
Будущие исследования должны быть посвящены долгосрочным клиническим исходам со сравнением между открытым хирургическим и артроскопическим подходами. В частности, должны быть проведены исследования для выяснения пациента или процедурных факторов, связанных с необходимостью перехода к тотальному эндопротезированию тазобедренного сустава после первоначального хирургического лечения FAI. Успех последующей артроскопии тазобедренного сустава также требует оценки.
Пациент вернулся в клинику без признаков инфекции, повреждения нерва или нестабильности суставов после артроскопии тазобедренного сустава с лабральной пластикой и остеопластикой вертлужной впадины. Она будет оставаться без веса на костылях до шести недель после операции, после чего она будет переведена на нагрузку по мере переносимости.
- Нож Распа, Смит и племянник.
- 2.3 Костно-суставные шовные якоря Bioraptor, Смит и племянник.
- #2 Нити FiberWire, Arthrex.
Авторы не раскрывают информацию.
От пациента было получено информированное согласие на участие в этой видеостатье. Пациент знает, что он будет доступен в Интернете. Копия согласия хранится в ее медицинской карте.
References
- Клохиси Дж.С., Кнаус Э.Р., Хант Д.М., Лешер Дж.М., Харрис-Хейс М., Пратер Х. Клиническая картина пациентов с симптоматическим передним импинджментом тазобедренного сустава. Клин Ортоп Релат Рес. 2009;467(3):638-644. DOI:10.1007/S11999-008-0680-Y.
- Гуанчи К.А., Бэйр А.А. Артроскопическое лечение бедренно-ацетабулярного импинджмента. Артроскопия. 2006;22(1):95-106. DOI:10.1016/J.Arthro.2005.10.018.
- Илизалитурри В.М.-младший, Ороско-Родригес Л., Акоста-Родригес Э., Камачо-Галиндо Х. Артроскопическое лечение бедренно-ацетабулярного импинджмента кулачкового типа: предварительный отчет при минимальном наблюдении 2 года. J Артропластика. 2008;23(2):226-234. DOI:10.1016/j.arth.2007.03.016.
- Филиппон М.Дж., Стаббс А.Дж., Шенкер М.Л., Максвелл Р.Б., Ганц Р., Лойниг М. Артроскопическое лечение бедренно-ацетабулярного импинджмента: техника остеопластики и обзор литературы. Am J Sports Med. 2007;35(9):1571-1580. DOI:10.1177/0363546507300258.
- Махешвари А.В., Малик А., Дорр Л.Д. Импинджмент нативного тазобедренного сустава. J Bone Joint Surg Am. 2007;89(11):2508-2518. doi:10.2106/JBJS.F.01296.
- Танзер М., Нойзё Н. Костные аномалии и ранний остеоартроз: роль импинджмента тазобедренного сустава. Клин Ортоп Релат Рес. 2004;429:170-177. DOI:10.1097/01.blo.0000150119.49983.ef.
- Ларсон К.М., Гиванс М.Р. Артроскопическое лечение бедренно-ацетабулярного импинджмента: показатели ранних результатов. Артроскопия. 2008;24(5):540-546. DOI:10.1016/J.Arthro.2007.11.007.
- Филиппон М.Дж., Бриггс К.К., Йен Ю.М., Купперсмит Д.А. Исходы после артроскопии тазобедренного сустава по поводу бедренно-ацетабулярного импинджмента с ассоциированной хондролабральной дисфункцией: минимум два года наблюдения. J Операция костного сустава Br. 2009;91(1):16-23. doi:10.1302/0301-620X.91B1.21329.
- Ларсон К.М., Гиванс М.Р. Артроскопическая санация в сравнении с рефиксацией вертлужной впадины, связанной с бедренно-вертлужной впадиной. Артроскопия. 2009;25(4):369-376. DOI:10.1016/J.Arthro.2008.12.014.
- Келли Б.Т., Вейланд Д.Э., Шенкер М.Л., Филиппон М.Дж. Артроскопическая лабральная пластика тазобедренного сустава: хирургическая техника и обзор литературы. Артроскопия. 2005;21(12):1496-1504. DOI:10.1016/J.Arthro.2005.08.013.
- Сталцер С., Вахофф М., Скэнлан М. Реабилитация после артроскопии тазобедренного сустава. Клин Спорт Мед. 2006;25(2):337-357. DOI:10.1016/j.csm.2005.12.008.
Cite this article
Мартин С.Д. Артроскопия тазобедренного сустава с остеопластикой вертлужной впадины и лабральной пластикой. J Med Insight. 2023;2023(14). DOI:10.24296/jomi/14.