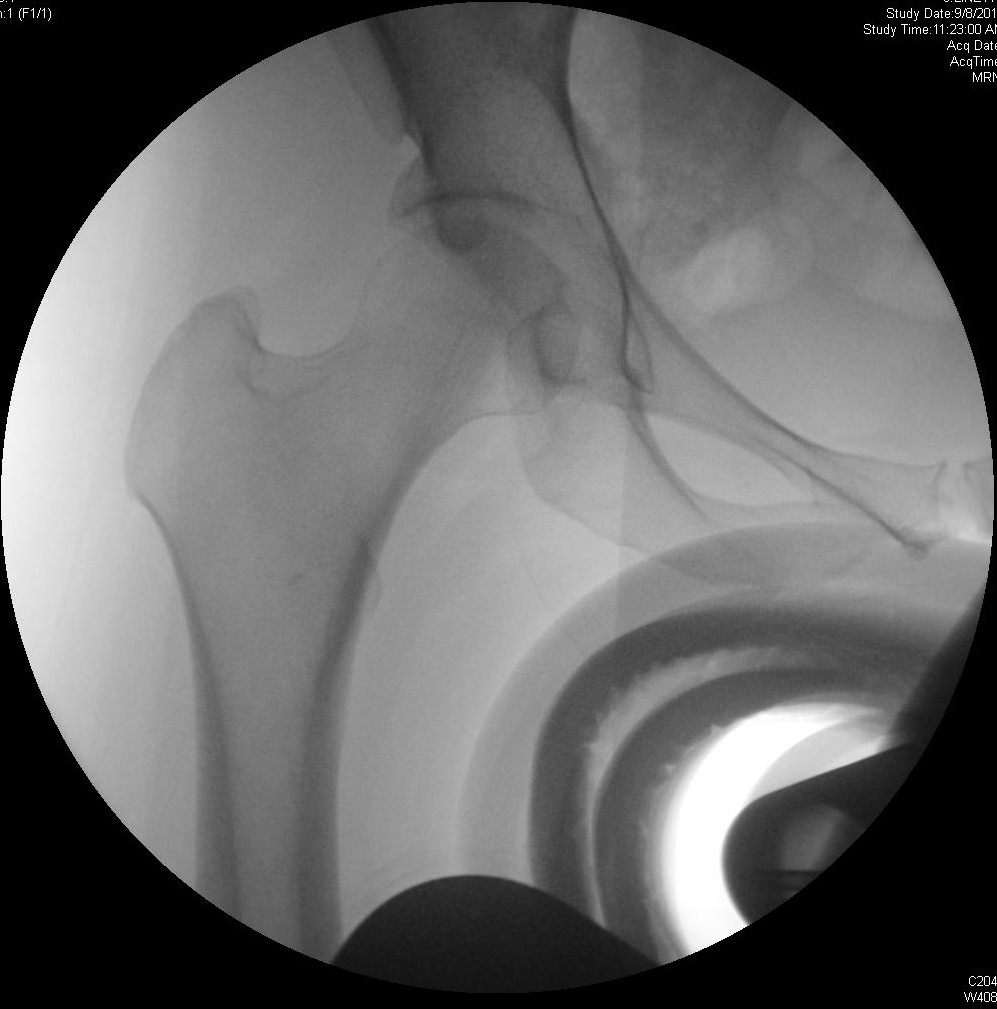
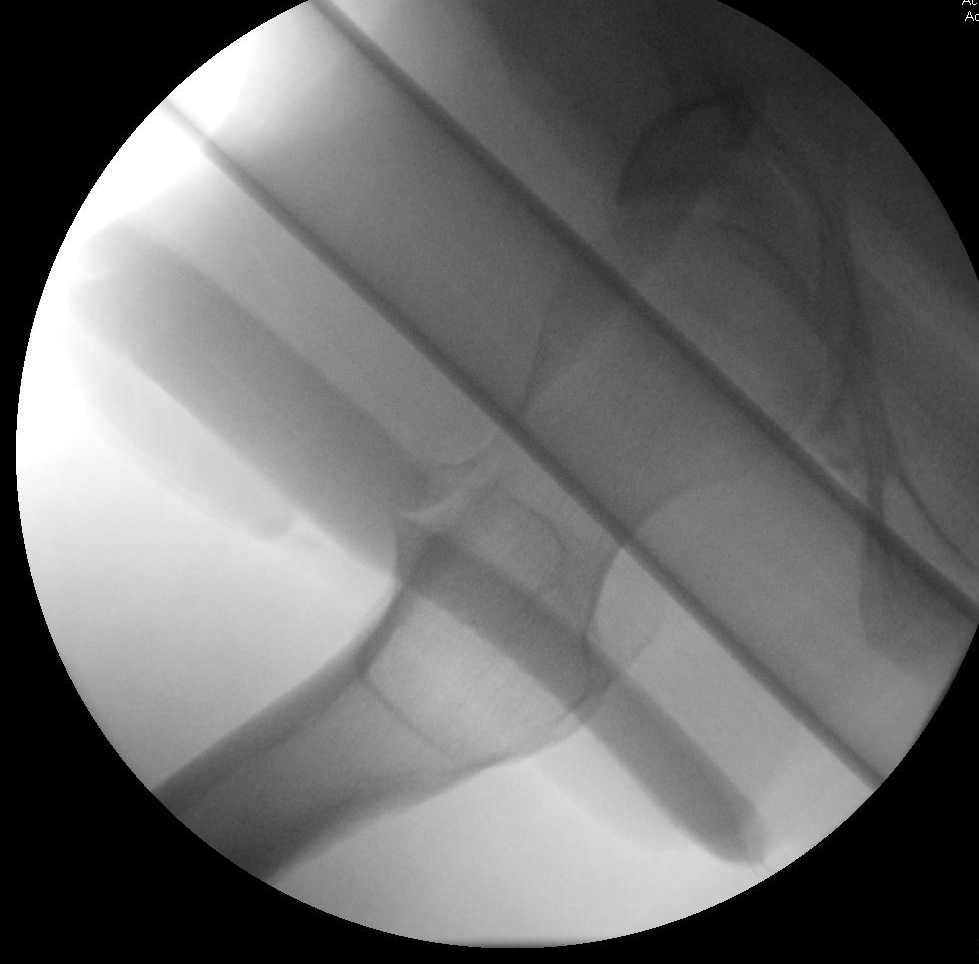
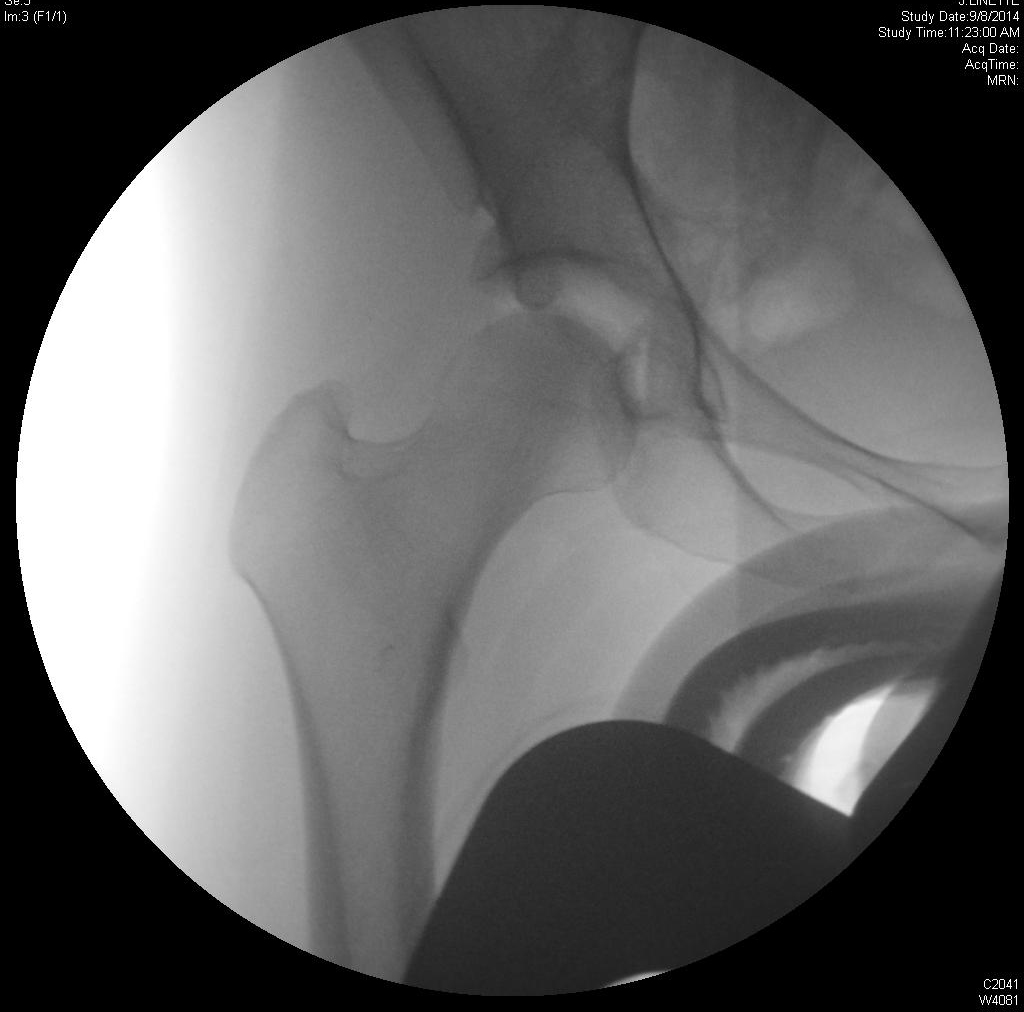
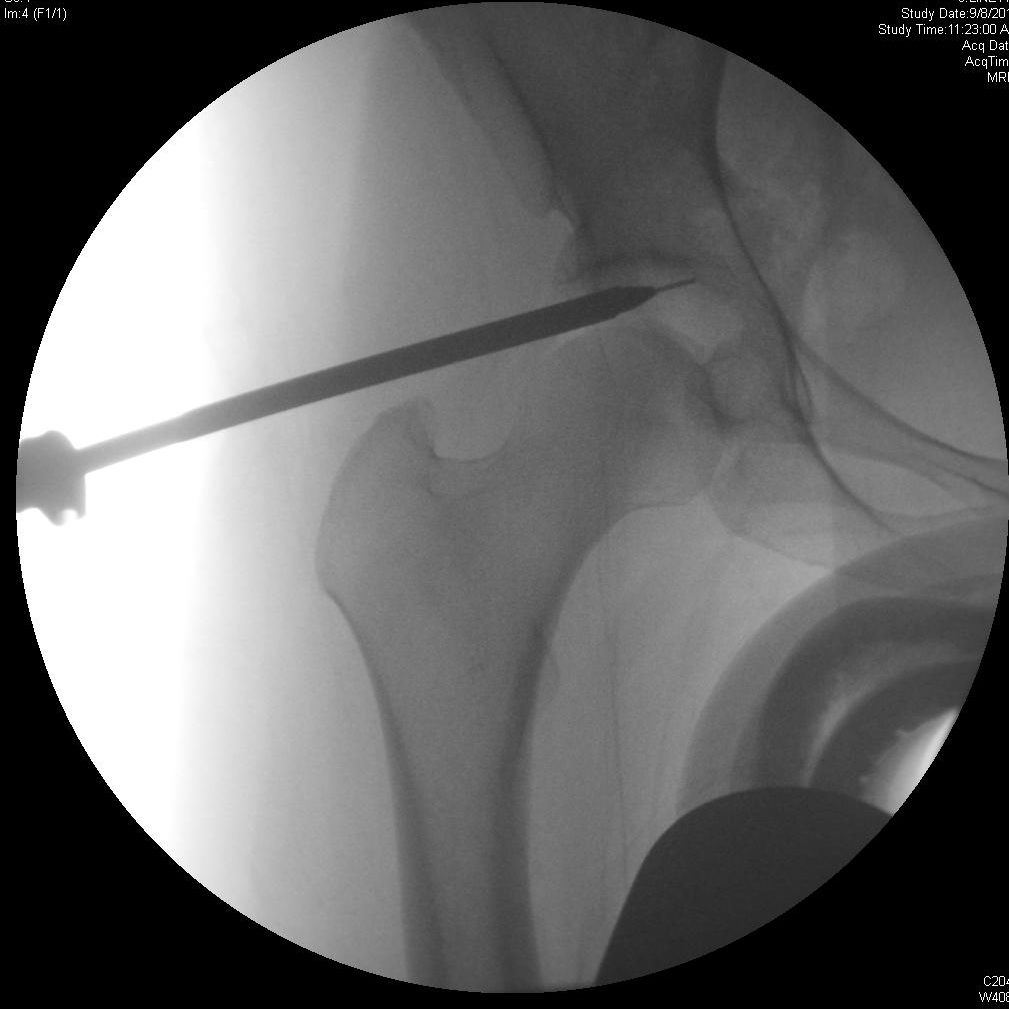
Hüftarthroskopie mit acetabulärer Osteoplastik und Labralrekonstruktion
Main Text
Table of Contents
Die Hüftarthroskopie mit Schenkelhals oder Hüftpfannenosteoplastik mit oder ohne Labralreparatur kann zur Behandlung des femoroacetabulären Impingements (FAI) eingesetzt werden. Die Patienten können sich mit schleichend einsetzenden Hüftschmerzen und mechanischen Symptomen vorstellen und die Schmerzen verschlimmern sich bei Aktivität und Sitzen. Bei der körperlichen Untersuchung können die Hüftbeugung und die Innenrotation reduziert sein, und der anteriore Impingement-Test führt bei der Mehrheit der Patienten mit FAI zu Leistenschmerzen. Die Bildgebung kann Läsionen zeigen, die für das Impingement vom Cam- oder Zangentyp verantwortlich sind, und die MRT kann Labralrisse oder knorpelige Läsionen zeigen. Die arthroskopische chirurgische Behandlung ist für Patienten indiziert, bei denen die konservative Behandlung versagt hat.
Bei der Patientin handelt es sich um eine 39-jährige Frau mit erheblichen Schmerzen in der rechten Hüfte, die trotz konservativer Behandlung mit Übungen ohne Belastung, Aktivitätsmodifikation und Steroidinjektion anhalten. Am meisten stört es sie, aus tiefen Stühlen aufzustehen und sich zu drehen. Sie hatte ein MRT, das einen Labralriss zeigte.
- Beschreiben Sie den Beginn der Symptome. War es heimtückisch oder gab es ein vorhergehendes Ereignis?
- Wo ist der Ort des Schmerzes?
- Wie ist die Qualität des Schmerzes? Gibt es mechanische Symptome, wie z. B. ein Knacken, Schnappen, Fangen, Verriegeln oder Subluxation/Instabilität?
- Gibt es eine Verschlimmerung beim Sitzen?
- Hängt Schmerzaktivität mit der Aktivität zusammen?
- Was lindert die Schmerzen?
- Hinkst du?
- Haben Sie Einschränkungen beim Gehen oder Treppensteigen?
- Der Bewegungsumfang der Hüfte kann in der betroffenen und nicht betroffenen Hüfte ähnlich sein.
- Beurteilen Sie die Beugung und Innenrotation und vergleichen Sie die betroffene und nicht betroffene Hüfte. Die nicht betroffene Hüfte kann eine reduzierte Beugung und Innenrotation oder Schmerzen im Bewegungsumfang aufweisen.
- Beurteilen Sie das Trendelenburg-Zeichen, indem Sie den Patienten auf der betroffenen Seite auf einem Bein stehen lassen. Der Test ist positiv, wenn das Becken auf die kontralaterale Seite fällt. Dies tritt bei 33 % der Patienten mit femoroacetabulärem Impingement (FAI) auf.
- Führen Sie einen anterioren Impingement-Test durch, indem Sie die adduktierte Hüfte passiv beugen und sich langsam nach innen drehen. Dieser Test reproduziert Schmerzen in der vorderen Leiste bei 88 % der Patienten mit FAI.
- Führen Sie den FARE-Test (Flexion-Abduktion-Außenrotation) durch.
- Führe ein widerständiges gerades Beinheben aus.
- Führen Sie einen Rundholzrolltest durch. Der Schmerz wird bei 30% der Patienten mit FAI mit Log-Roll-Test reproduziert.
- Führen Sie den hinteren Impingement-Test durch, indem Sie die Hüfte in Streckung und Außenrotation legen. Hüftschmerzen werden bei 21% der Patienten mit FAI mit posteriorem Impingement-Test reproduziert.
- Führen Sie eine vollständige Untersuchung der betroffenen Gliedmaße und der Lendenwirbelsäule durch, um Schleimbeutelentzündungen, Nerveneinklemmungen und übertragene Schmerzen auszuschließen. 1, 2
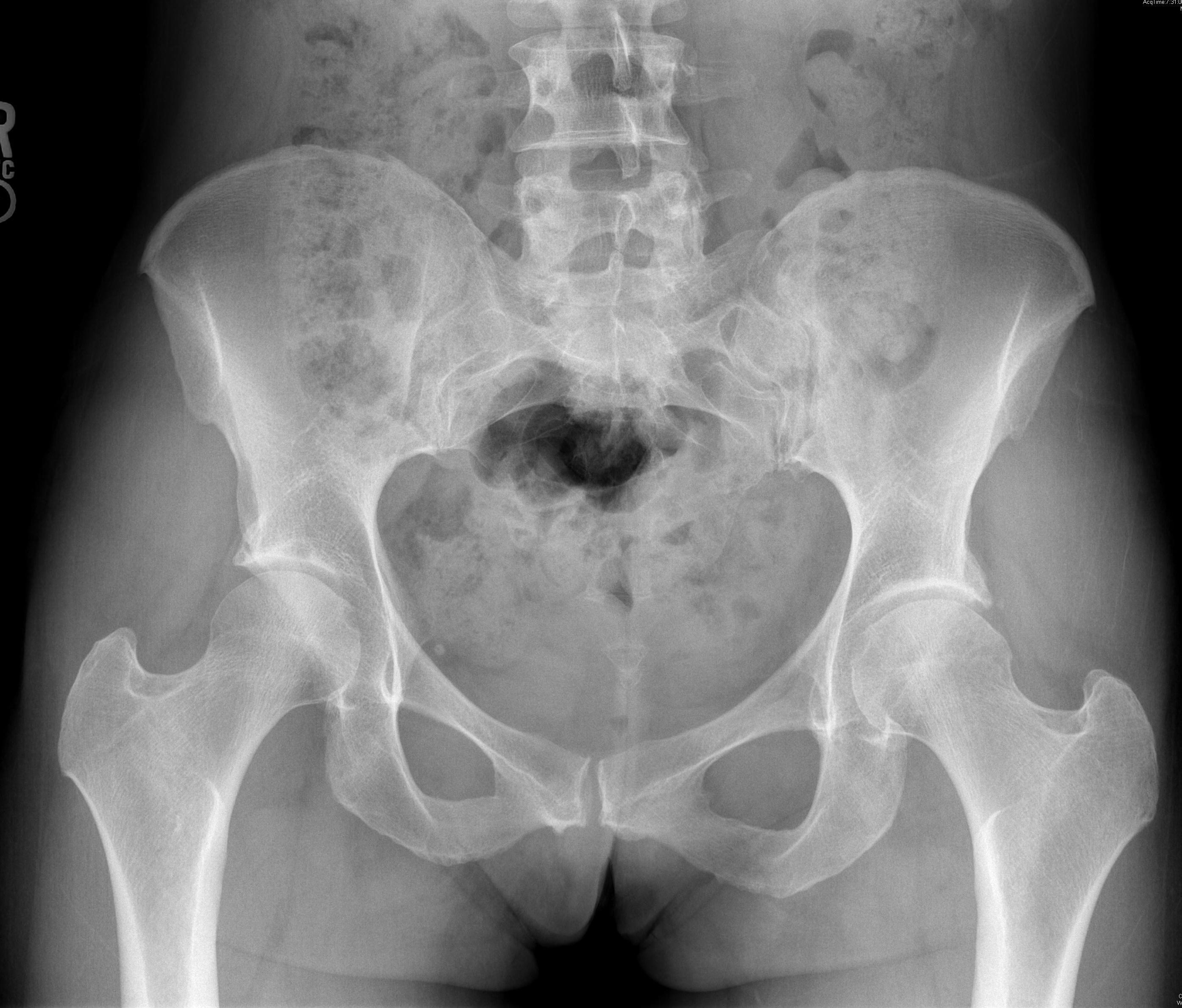
Eine AP-Beckenansicht ermöglicht den Vergleich von betroffenen und nicht betroffenen Oberschenkelknochen. Bewerten Sie die Symmetrie, um sicherzustellen, dass eine echte AP-Ansicht erfasst wurde. Dies kann beurteilt werden, indem überprüft wird, ob das Steißbein die Symphyse pubis überlappt und der Abstand zwischen den beiden Strukturen nicht mehr als 2 cm beträgt. Das Gelenk sollte auf eine Verkleinerung des Gelenkspalts und degenerative Veränderungen untersucht werden. Vergleichen Sie die anterolaterale Halskontur mit der nicht betroffenen Seite. Das Fehlen einer oberen Halskonkavität deutet auf einen reduzierten Kopf-Hals-Versatz hin. Ein flacher oder vergrößerter Radius des anterosuperioren oder vorderen Kopfes deutet auf einen asphärischen Kopf hin. Es können mehrere Messungen analysiert werden:
- Seitlicher Mittelkantenwinkel: Der Winkel, der durch eine vertikale Linie gebildet wird, die von der Mitte des Hüftkopfes gezogen wird, und eine Linie, die vom seitlichen Rand zur Mitte des Kopfes gezogen wird. Ein Winkel von weniger als 20 Grad deutet auf eine Dysplasie hin.
- Acetabulärer Index: der Winkel, der durch das Hüftpfannendach oder Sauerpfanne gebildet wird. Ein Winkel von mehr als 10 Grad deutet auf eine Dysplasie hin.
- Acetabuläre Version: zeichnet Linien vom anterolateralen Rand der Hüftpfanne entlang der vorderen und hinteren Vorsprünge des Hüftpfannenrandes nach. Eine Vorderwand, die lateraler als die Hinterwand ist ("Hinterwandzeichen"), deutet auf eine Retroversion hin. Eine vordere Wand, die die hintere Wand kreuzt ("Cross-over-Zeichen"), deutet auf einen knöchernen Überschuss am vorderen Rand und eine relative Retroversion hin.
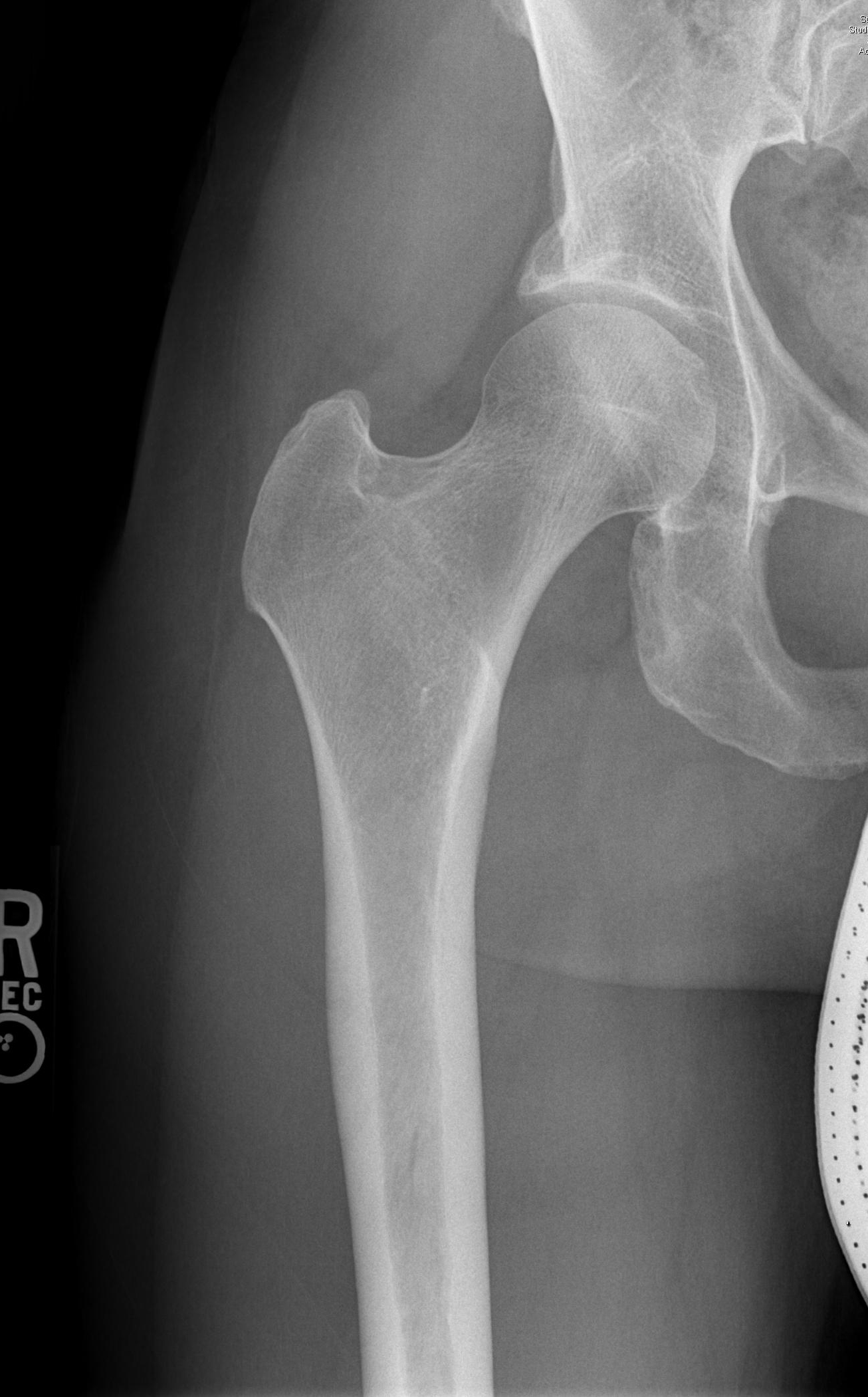
- Für die Beurteilung der FAI ist eine laterale Kreuztabellenansicht wichtig, die einen Blick auf den anterolateralen Femurhals ermöglicht.
- Alpha-Winkel: Gebildet zwischen einer Linie entlang der Mittellinie des Hüfthalses und einer Linie von der Mitte des Hüftkopfes bis zu dem Punkt, an dem überschüssiger Knochen von der normalen Sphärizität des Oberschenkelkopfes abweicht. Ein Winkel von mehr als 60 Grad weist auf FAI hin.
- Kopf-Hals-Versatz: Beginnen Sie mit einer Linie, die die Längsachse des Oberschenkelhalses halbiert. Zeichnen Sie eine parallele Linie, die tangential zur vorderen Seite des Hüfthalses verläuft, und messen Sie den Abstand zu einer parallelen Linie tangential zum vorderen Hüftkopf. Der normale Abstand ist größer als 9 mm oder das Verhältnis zum Kopfdurchmesser größer als 0,17.
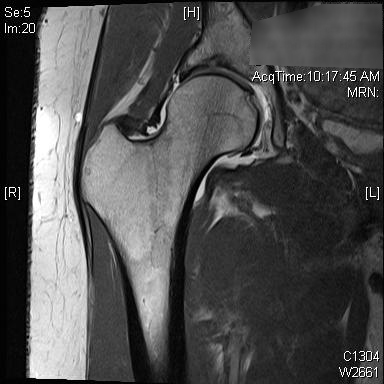
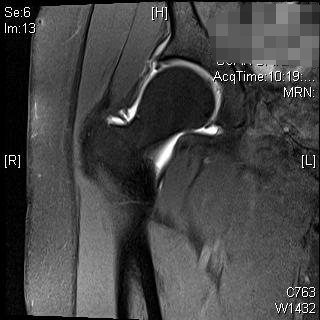
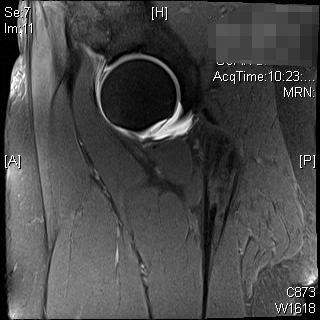
MRT und CT können zur weiteren Beurteilung der Hüftpfanne und des proximalen Femurs verwendet werden. Diese Studien können eine bessere Beurteilung der Hüftpfanne und des Weichteil-Impingements ermöglichen oder bei der präoperativen Planung helfen. Das MR-Arthrogramm kann auch bei der Diagnose einer Cam-Läsion des Oberschenkelhalses, bei der Beurteilung des Labrums oder des Knorpels helfen. Die radiale Sequenzierung ist am besten, ein abnormales Labrum erscheint abgestumpft oder mit erhöhtem Signal an seiner Basis. 3, 4 Das Zangenimpingement aufgrund einer Retroversion der Hüftpfanne zeigt zunächst ein Labralversagen, gefolgt von kleinen, dünnen Läsionen des posteroinferioren Hüftpfannenknorpels als Folge eines Kontracoup-Mechanismus. 5 Dies kann mit einem Cross-Over-Zeichen, dem Hinterwandzeichen oder einem negativen Sauerwinkel auf Röntgenbildern nachvollzogen werden. Die MRT zeigt ein stumpfes Labrum, eine küssende Läsion am Oberschenkelhals, eine Abnutzung des hinteren Hüftpfannenknorpels oder eine retrovertierte Hüftpfanne. Das Cam-Impingement aufgrund von Läsionen des Oberschenkelhalses zeigt ein anfängliches Versagen des Knorpels, gefolgt von einem Labralriss. Die Beurteilung eines verringerten Kopf-Hals-Versatzes auf dem lateralen Röntgenbild, übermäßiger Knochenkonturen am Hüfthals und eines erhöhten Alpha-Winkels kann bei der Diagnose helfen. Im MRT kann das Labrum einen Riss an der Basis aufweisen, eine abnorme Kopf-Hals-Kontur des Oberschenkels kann erkennbar sein oder eine Knorpeldelamination kann erkennbar sein. Die Patienten stellen sich in 80 % der Fälle sowohl mit Cam- als auch mit Pincer-Impingement vor, wobei in der Regel eine Form dominant ist. arabische Ziffer
FAI ist entweder auf ein Nocken-Impingement, die sogenannte "Pistolengriff-Deformität", oder auf ein Zangen-Impingement aufgrund einer übermäßigen Hüftpfannenabdeckung zurückzuführen. Die Ätiologie des Cam-Impingements ist unklar, aber die Verringerung des Schenkelhalsversatzes kann Hüftschmerzen verursachen und schließlich im Laufe der Zeit zu Labralrissen und chondralen Schäden führen. Das verringerte Verhältnis des femoralen Kopf-zu-Hals-Durchmessers ermöglicht es, dass der Femurhals in tiefer Hüftbeugung an der vorderen Hüftpfanne und dem Labrum anliegt. Ein chronisches, repetitives Impingement kann bei einem geringfügigen oder gar fehlenden Trauma zu arthritischen Veränderungen oder Labralrissen führen. 6
Die anfängliche nicht-chirurgische Behandlung der FAI umfasst eine Aktivitätsmodifikation und entzündungshemmende Medikamente. Eine chirurgische Behandlung sollte bei Patienten in Betracht gezogen werden, bei denen die konservative Behandlung versagt. Die chirurgische Behandlung von Läsionen des Schenkelhalses oder Labralrissen kann durch offenes oder arthroskopisches Debridement und Labralreparatur oder -resektion behandelt werden. Zu den Indikationen für eine offene Behandlung gehören ein nicht-sphärischer Femurkopf, ein verminderter Kopf-Hals-Versatz, ein Zangen-Impingement und posteriore Hüft-Impingement-Läsionen. Die Berner periacetabuläre Osteotomie ist ein offenes Verfahren zur Umorientierung der Hüftpfanne mit dem Ziel, die Retroversion der Hüftpfanne zu verringern. Chondrale Verletzungen der Hüftpfanne können durch Chondroplastik, Bohren oder Mikrofraktur behandelt werden, die darauf abzielen, das Nachwachsen des Faserknorpels zu stimulieren. Die Acetabulum-Anteversion und das posteriore Osteophyten-Impingement können mit einer Randexzision des Acetabulums behandelt werden. Die arthroskopischen klinischen Ergebnisse scheinen den offenen chirurgischen klinischen Ergebnissen bei der Behandlung von FAI ähnlich zu sein. 2, 3
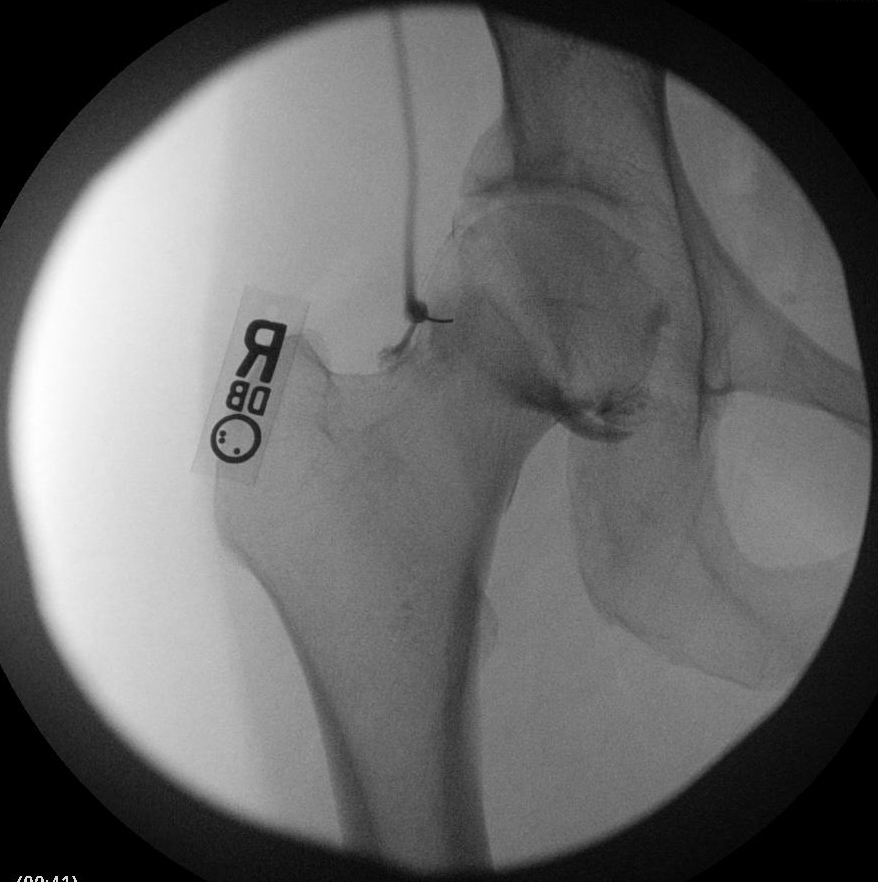
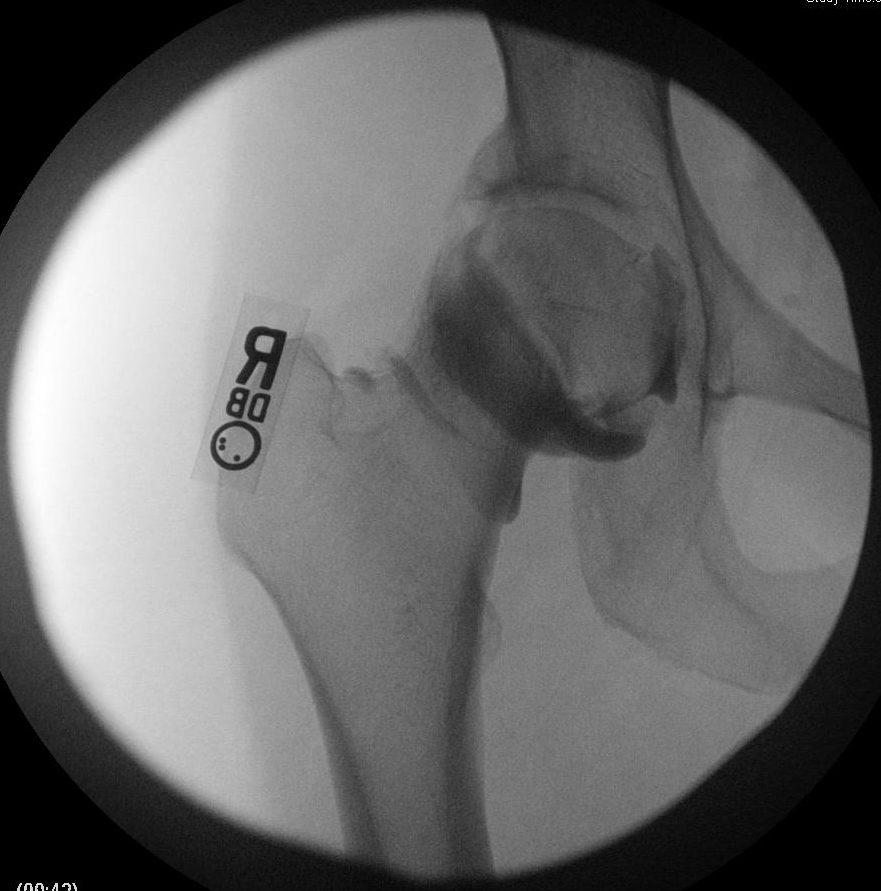
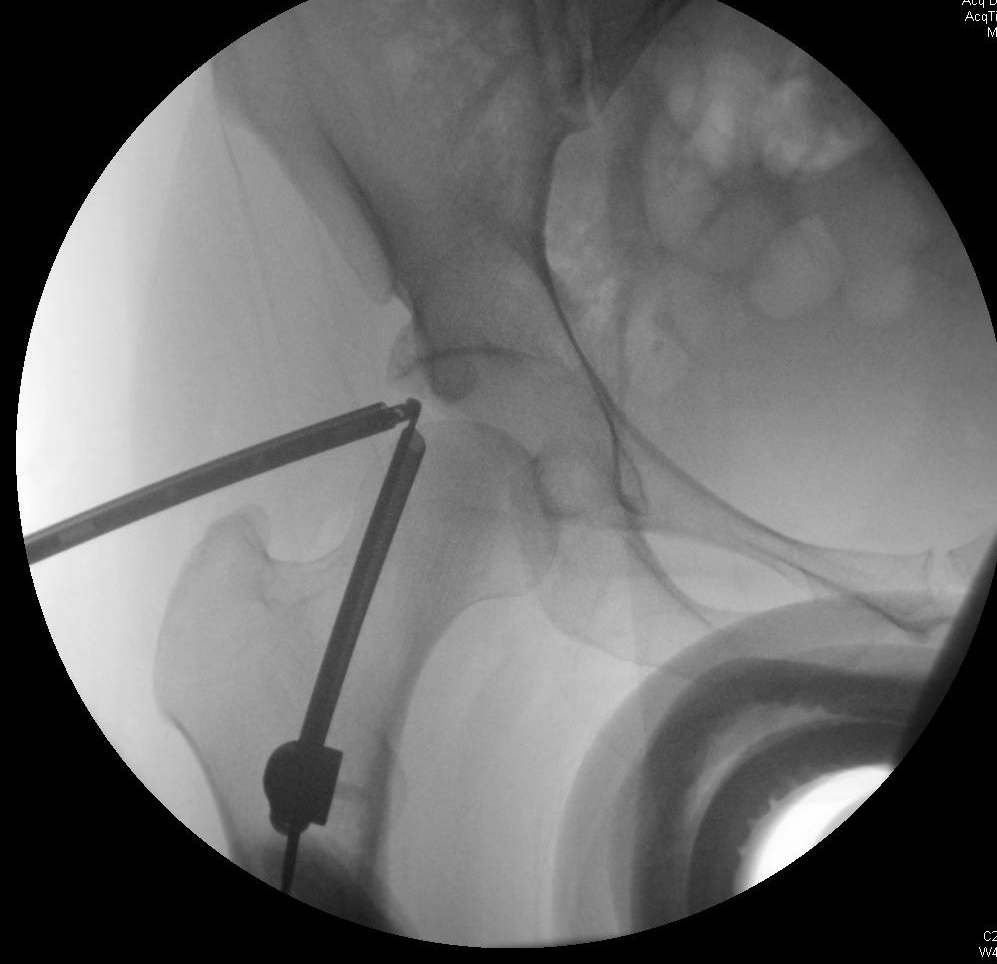
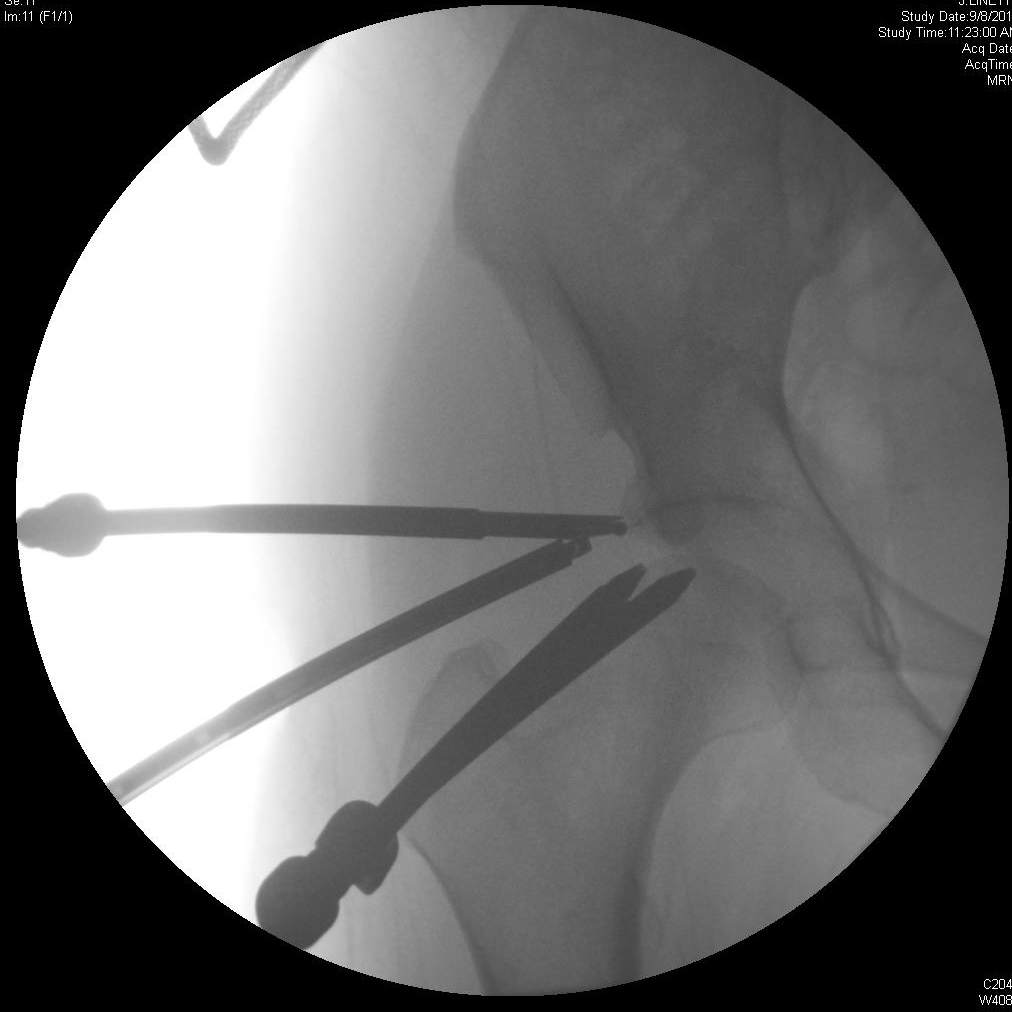
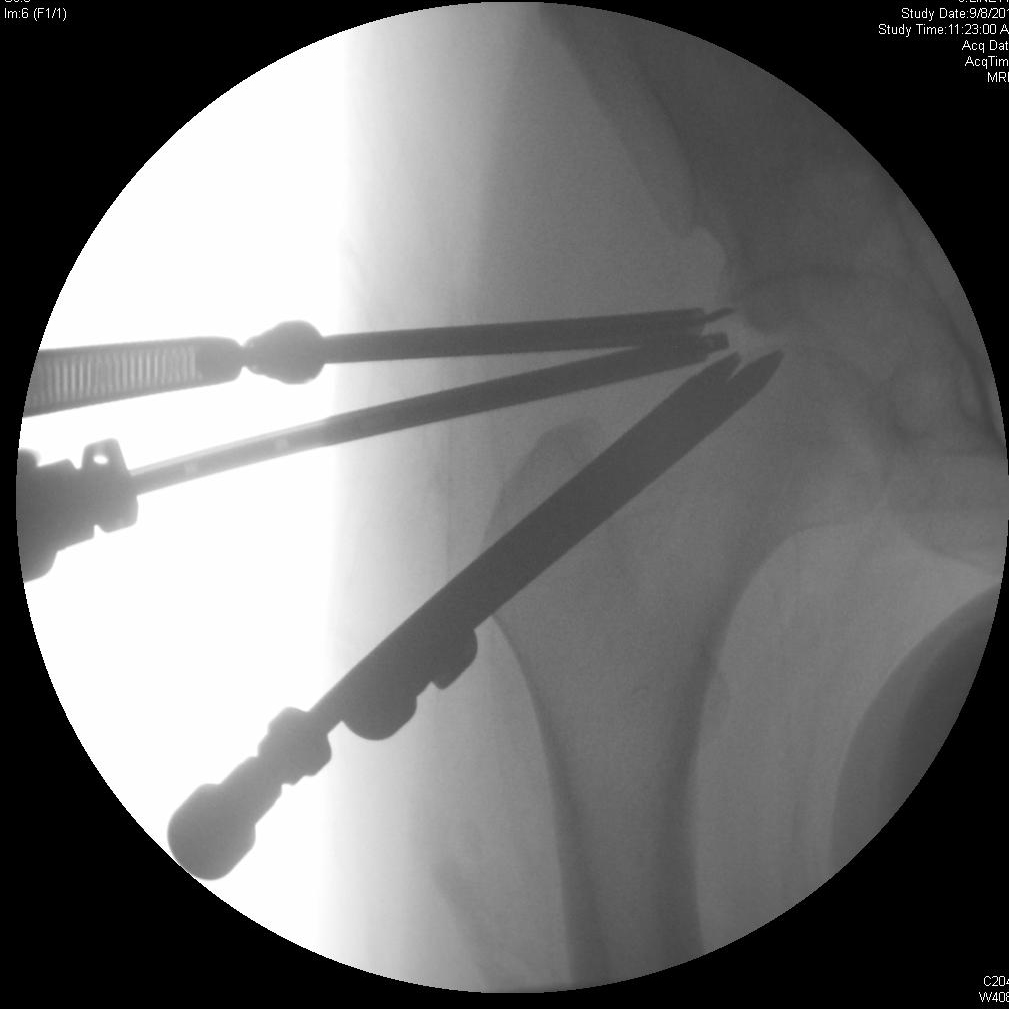
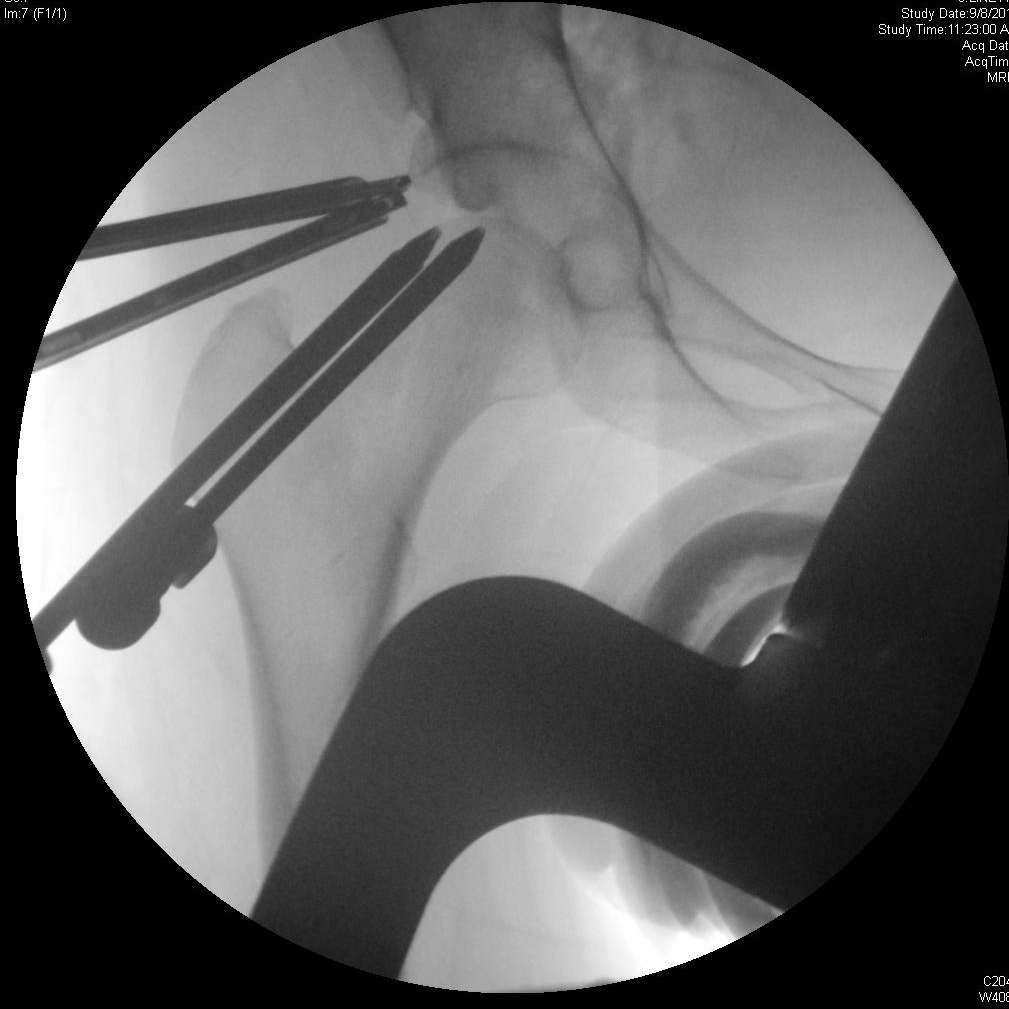
Bei der chirurgischen Reparatur bei FAI wird versucht, einen ausreichenden Gelenkraum wiederherzustellen, um einen Bewegungsumfang der Hüfte zu ermöglichen, ohne dass der Hüftkopf oder -hals gegen die Hüftpfanne angeschlagen wird. Die Exzision der Läsionen, die diesen Raum verkleinern, wird durchgeführt, um möglicherweise den degenerativen Prozess zu verlangsamen und Impingement-Schmerzen und andere Symptome zu beheben. Die Arthroskopie bietet eine weniger invasive Alternative zur traditionellen offenen Operation mit ähnlichen klinischen Ergebnissen. 4, 7
Die Patienten sollten sich darüber im Klaren sein, dass das Ausmaß der chondralen Schädigung zum Zeitpunkt des Eingriffs mit dem erwarteten Ergebnis korreliert. Bei älteren Patienten und solchen, die zum Zeitpunkt des Eingriffs relativ wenig Gelenkraum hatten, ist die Wahrscheinlichkeit höher, dass eine nachträgliche Hüfttotalendoprothese erforderlich ist. Eine erhöhte Zufriedenheit wird bei Patienten mit ≥ 2 mm und bei Patienten beobachtet, die mit der Reparatur eines beschädigten Labrums behandelt wurden. 8 Eine relative Kontraindikation ist daher eine starke Gelenkspaltverengung (< 2 mm). Eine chondrale Schädigung des Hüftkopfes deutet auf eine fortgeschrittene Erkrankung hin und ist mit schlechteren Ergebnissen verbunden. Komplikationen können sich aus verschiedenen Aspekten der arthroskopischen Reparatur der FAI ergeben. Die Platzierung des Portals in der Nähe des oberen Gesäßes oder der femoralen neurovaskulären Bündel oder des Nervus cutaneus femoralis lateralis kann diese Strukturen während des Eingriffs gefährden. Die Traktion während des Eingriffs kann zu einer Verletzung des Ischiasnervs führen, die durch sanfte Anwendung der Traktion gemildert werden kann. Das Risiko einer avaskulären Nekrose steigt bei einer Resektion des Schenkelhalses um mehr als 30 %. Wie bei allen Exzisionsverfahren kann es zu einer Fraktur kommen, wenn überschüssiger Knochen entfernt wird. 4
FAI kann ein früher Schritt auf dem Weg zur Hüftarthrose sein. Die arthroskopische Behandlung der FAI konzentriert sich auf die Reparatur von nockenartigen Läsionen des Oberschenkelhalses und zangenartigen Läsionen der Hüftpfanne. Ziel dieser Verfahren ist es, die Symptome zu lindern und das Fortschreiten der osteoarthritischen Veränderung in der Hüfte aufzuhalten. Im Vergleich zur offenen Chirurgie haben diese Eingriffe ähnliche klinische Ergebnisse gezeigt, während ein weniger invasiver Ansatz verwendet wurde. Die Patienten sollten sich darüber im Klaren sein, dass die arthroskopische Reparatur der FAI am erfolgreichsten ist, wenn sie zur Behandlung der frühen Erkrankung eingesetzt wird. Ideale Kandidaten berichten von reduzierten Hüftschmerzen und klinische Impingement-Tests zeigen bei der Mehrheit der Patienten eine Abklingen der Symptome nach dem Eingriff. Bei Personen, die sich dem Eingriff mit fortgeschrittener degenerativer Veränderung des Hüftgelenks unterziehen, ist die Wahrscheinlichkeit, dass sie nach einer Arthroskopie einen Hüfttotalersatz erhalten, weitaus höher. Die Forscher haben auch bessere klinische Ergebnisse bei Patienten gezeigt, die mit labrumerhaltenden Verfahren behandelt wurden, im Vergleich zu Patienten, die sich labralen Exzisierungsverfahren unterzogen haben. 9, 10
Studien haben verbesserte klinische Ergebnisse, das Abklingen von Symptomen, die Rückkehr zur sportlichen Leistungsfähigkeit und die Beseitigung klinischer Anzeichen eines Impingements gezeigt, die bis zu 3 Jahre nach der Behandlung stabil bleiben. Die Schmerzwerte zeigen eine Reduktion um 74 % und die Patienten bewerten ihre Hüften in 75 % der Fälle 1 Jahr postoperativ als "ausgezeichnet" oder "gut". 7 Die Patienten können optimale Ergebnisse erzielen, wenn sie sich an eine abgestufte postoperative Rehabilitationsroutine halten, die anfänglich geschützte Gewichtsbelastung und Bewegungsumfang umfasst. 11
Zukünftige Forschung sollte sich mit langfristigen klinischen Ergebnissen befassen und zwischen offenen chirurgischen und arthroskopischen Ansätzen vergleichen. Insbesondere sollten Studien durchgeführt werden, um den Patienten oder verfahrenstechnische Faktoren aufzuklären, die mit der Notwendigkeit einer Hüfttotalendoprothese nach einer initialen chirurgischen Behandlung der FAI verbunden sind. Auch der Erfolg einer anschließenden Hüftarthroskopie muss beurteilt werden.
Die Patientin kehrte nach einer Hüftarthroskopie mit Labralreparatur und Hüftacetabulusosteoplastik gut in die Klinik zurück, ohne Anzeichen einer Infektion, Nervenverletzung oder Gelenkinstabilität. Sie wird bis sechs Wochen postoperativ auf Krücken nicht belastet und wird dann wie vertraglich erträglich zur Gewichtsbelastung überführt.
- Messer Rasp, Schmied und Neffe.
- 2.3 Bioraptor Osteoartikuläre Nahtanker, Smith und Neffe.
- #2 FiberWire-Nähte, Arthrex.
Die Autoren haben keine Angaben zu machen.
Die Einverständniserklärung des Patienten wurde eingeholt, um in diesem Videoartikel vorgestellt zu werden. Der Patient ist sich bewusst, dass es im Internet verfügbar sein wird. Eine Kopie der Einwilligung wird in ihrer Krankenakte aufbewahrt.
References
- Clohisy JC, Knaus ER, Hunt DM, Lesher JM, Harris-Hayes M, Prather H. Klinisches Bild von Patienten mit symptomatischem anteriorem Hüftimpingement. Clin Orthop Relat Res. 2009;467(3):638-644. doi:10.1007/s11999-008-0680-y.
- Guanche CA, Bare AA. Arthroskopische Behandlung des femoroacetabulären Impingements. Arthroskopie. 2006;22(1):95-106. doi:10.1016/j.arthro.2005.10.018.
- Ilizaliturri VM Jr, Orozco-Rodriguez L, Acosta-Rodríguez E, Camacho-Galindo J. Arthroskopische Behandlung des femoroacetabulären Impingements vom Cam-Typ: vorläufiger Bericht bei einer Nachbeobachtungszeit von mindestens 2 Jahren. J Endoprothetik. 2008;23(2):226-234. doi:10.1016/j.arth.2007.03.016.
- Philippon MJ, Stubbs AJ, Schenker ML, Maxwell RB, Ganz R, Leunig M. Arthroskopische Behandlung des femoroacetabulären Impingements: Osteoplastietechnik und Literaturrecherche. Am J Sports Med. 2007;35(9):1571-1580. doi:10.1177/0363546507300258.
- Maheshwari AV, Malik A, Dorr LD. Impingement des nativen Hüftgelenks. J Knochengelenk OP Am. 2007;89(11):2508-2518. doi:10.2106/JBJS.F.01296.
- Tanzer M, Noiseux N. Knochenanomalien und frühe Arthrose: die Rolle des Hüftimpingements. Clin Orthop Relat Res. 2004;429:170-177. doi:10.1097/01.blo.0000150119.49983.ef.
- Larson CM, Giveans MR. Arthroskopische Behandlung des femoroacetabulären Impingements: frühe Ergebnismessungen. Arthroskopie. 2008;24(5):540-546. doi:10.1016/j.arthro.2007.11.007.
- Philippon MJ, Briggs KK, Yen YM, Kuppersmith DA. Ergebnisse nach Hüftarthroskopie bei femoroacetabulärem Impingement mit assoziierter chondrolabraler Dysfunktion: Nachbeobachtungszeit mindestens zwei Jahre. J Knochengelenk OP Br. 2009;91(1):16-23. doi:10.1302/0301-620X.91B1.21329.
- Larson CM, Giveans MR. Arthroskopisches Debridement versus Refixation des Labrums acetabulum im Zusammenhang mit femoroacetabulärem Impingement. Arthroskopie. 2009;25(4):369-376. doi:10.1016/j.arthro.2008.12.014.
- Kelly BT, Weiland DE, Schenker ML, Philippon MJ. Arthroskopische Labralrekonstruktion in der Hüfte: Operationstechnik und Literaturrecherche. Arthroskopie. 2005;21(12):1496-1504. doi:10.1016/j.arthro.2005.08.013.
- Stalzer S, Wahoff M, Scanlan M. Rehabilitation nach Hüftarthroskopie. Clin Sports Med. 2006;25(2):337-357. doi:10.1016/j.csm.2005.12.008.
Cite this article
Martin SD. Hüftarthroskopie mit Hüftpfannenosteoplastik und Labralrekonstruktion. J Med Einblick. 2023;2023(14). doi:10.24296/jomi/14.