Hirnbiopsie eines vermuteten Kleinhirnlymphoms
Main Text
Table of Contents
In der Neurochirurgie ist die Hirnbiopsie ein wesentliches Instrument für die adäquate histologische Probenahme bei neoplastischen und nicht-tumorösen Läsionen. Bei der Entnahme von Gewebeproben gibt es zwei Haupttechniken: die offene Biopsie mit Kraniotomie oder die Nadelbiopsie. Nadelbiopsien ermöglichen eine minimal-invasive Gewebediagnostik mit geringerem Risiko einer operativen Morbidität für den Patienten. Hier zeigen wir eine rahmenlose Nadelbiopsie einer Kleinhirnläsion mit dem Brainlab VarioGuide-System.
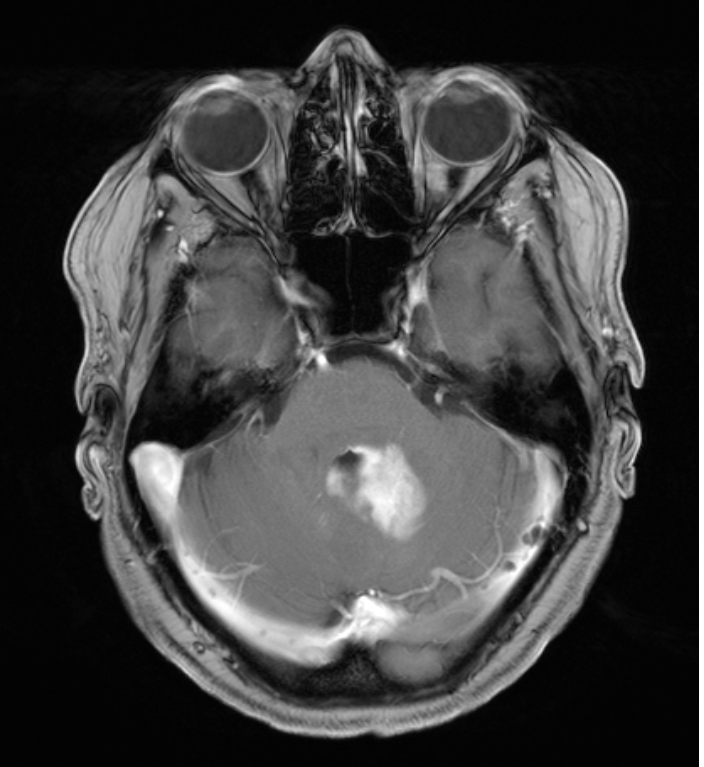
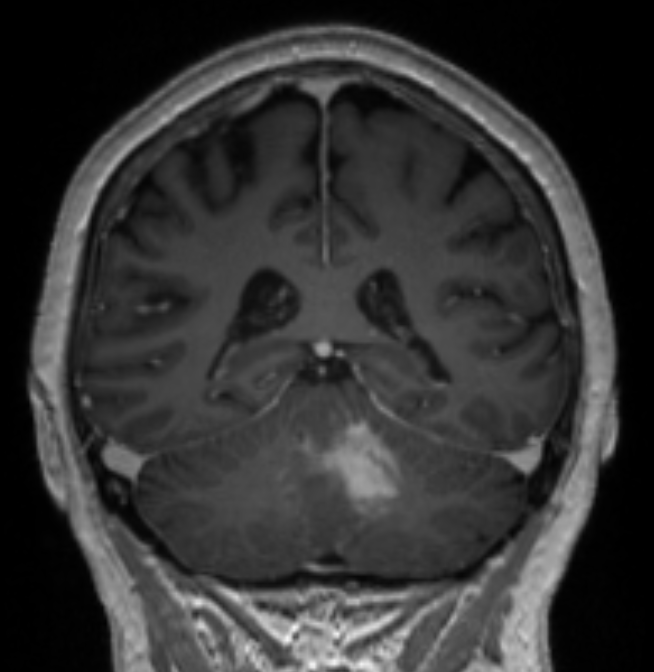
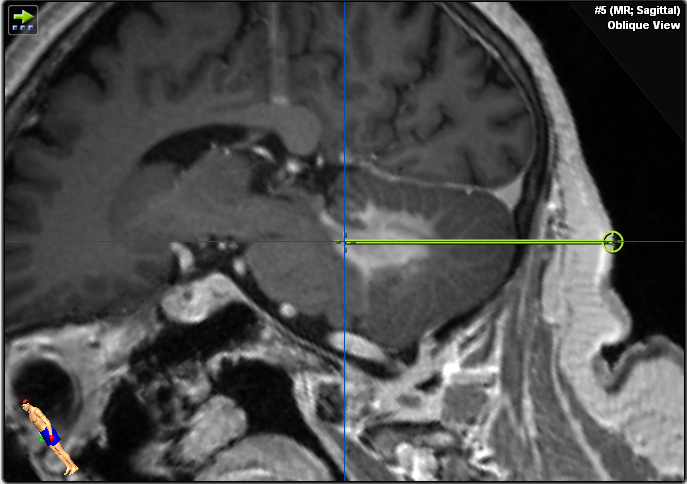
Die zu behandelnde Läsion befindet sich neben dem vierten Ventrikel im Kleinhirnparenchym. Es handelt sich nicht um eine Hirnstammläsion und betrifft nicht die Kleinhirnpedunkuli. In der MRT-Bildgebung kommt es zu einer homogenen Kontrastverstärkung und einigen perifokalen Ödemen. Es wurden keine Anzeichen von Blutungen oder Ischämie festgestellt.
Der Patient hat bisher keine schweren Erkrankungen hinter sich, und es gibt keine Vorgeschichte für ein Malignom. Es zeigten sich nur eine leichte arterielle Hypertonie und eine leichte Polyneuropathie. Frühere immunsuppressive Therapien, die die Entwicklung von Lymphomen verstärken könnten, waren ebenfalls nicht vorhanden.
Die 72-jährige Dame entwickelte eine schwere Gangataxie, die ihr bisher unbekannt war. Es gab keine anderen Kleinhirnzeichen wie Dysarthrie oder Intentionstremor.
Sie unterzog sich einer MRT-Bildgebung, die eine homogene kontrastverstärkende Läsion in der Nähe des vierten Ventrikels im Kleinhirngewebe und ein moderates perifokales Ödem zeigte (Abbildungen 1–2). Hirnstamm und Kleinhirnpedunkuli waren nicht beteiligt. Es wurden keine Anzeichen von Blutungen oder Ischämie festgestellt.
Aufgrund der homogenen Kontrastmittelanreicherung vermuteten wir ein ZNS-Lymphom. Andere mögliche Diagnosen sind Ischämie, Vaskulitis, Metastasen, Gliome und Entzündungen.
Abbildung 1. Diese Gadolinium-verstärkten T1-gewichteten Bilder zeigen eine infratentorielle Läsion im Kleinhirn und im linken Kleinhirnstiel neben dem vierten Ventrikel. Bitte beachten Sie die homogene Kontrastmittelanreicherung, die auf ein ZNS-Lymphom und eine fehlende Infiltration des Hirnstamms hindeutet.
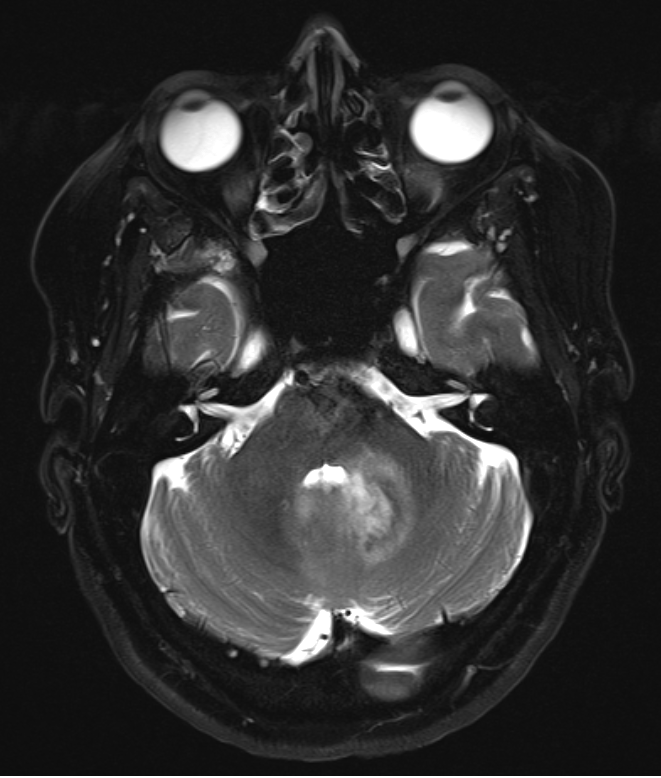 Abbildung 2. Diese axiale Ansicht zeigt eine periventrikuläre T2-Hyperintensität, die ein moderates perifokales Ödem zeigt. Das Lumen des vierten Ventrikels ist noch offen und ermöglicht den Durchgang von Liquor. Bitte beachten Sie, dass es keinen signifikanten Masseneffekt oder Anzeichen eines transtentoriellen Hernius gibt.
Abbildung 2. Diese axiale Ansicht zeigt eine periventrikuläre T2-Hyperintensität, die ein moderates perifokales Ödem zeigt. Das Lumen des vierten Ventrikels ist noch offen und ermöglicht den Durchgang von Liquor. Bitte beachten Sie, dass es keinen signifikanten Masseneffekt oder Anzeichen eines transtentoriellen Hernius gibt.Unbehandelt würde diese Läsion letztendlich zu einem okklusiven Hydrozephalus, Koma und Tod führen. Wenn es an Größe zunehmen würde, würden die Kleinhirnsymptome zunehmen (z. B. Dysarthrie, Intentionstremor, Ataxie) und die Hirnstammsymptome würden sich wahrscheinlich verschlimmern (Hirnnervendefizite, z. B. Schluckbeschwerden, Paresen, vegetative Dysregulation, Koma).
Zu den Behandlungsmöglichkeiten bei Lymphomen gehören eine Chemotherapie; Bei Gliomen oder Metastasen kann je nach genauem histologischem Befund eine Strahlentherapie verabreicht werden. Beide möglichen Diagnosen erfordern eine antineoplastische Therapie, da beide Tumorentitäten unbehandelt schnell fortschreiten. Die Gewebediagnostik ist wichtig, um eine Tumorentität nachzuweisen, die molekulare Charakterisierung der Läsion zu ermöglichen und gezielte Therapien zu ermöglichen. Eine Gewebediagnose wäre mit einer offenen transkortikalen Operation möglich, dies würde jedoch eine längere Narkosezeit und ein höheres Risiko für einen Liquoraustritt und Wundheilungsprobleme im Vergleich zur Anwendung einer Nadelbiopsie erfordern. Bei Lymphomen ist es wichtig, dass der Patient vor der Entnahme von Gewebeproben naiv gegenüber Kortikosteroiden ist, da Kortison eine adäquate Gewebediagnose verhindern kann.
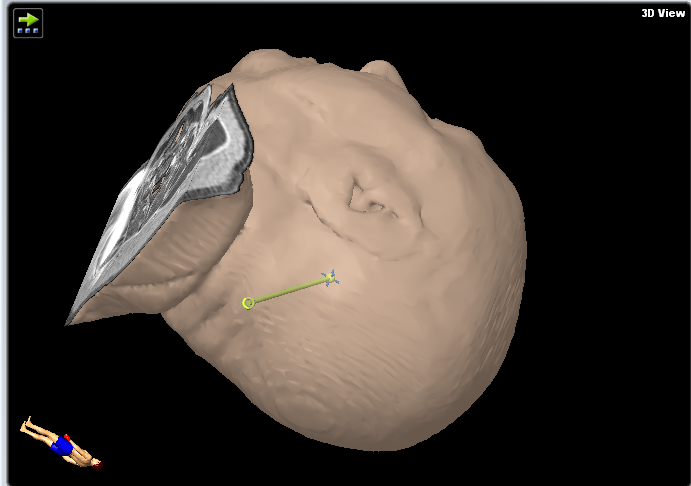
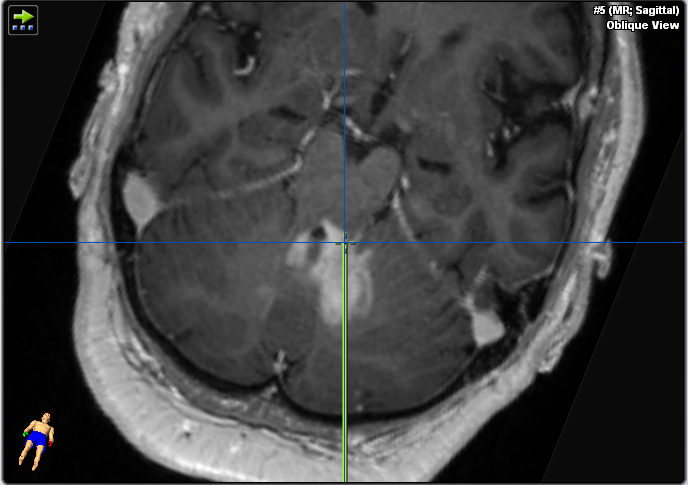
Aus den im obigen Abschnitt genannten Gründen (Abbildung 3) haben wir uns entschieden, eine Hirnbiopsie anstelle einer offenen transkortikalen Operation durchzuführen, um auf ein Lymphom zu testen. Die Präzision des Neuronavigationssystems ist in Rückenlage genauer als in Bauchlage, da die Sichtbarkeit des Gesichts und der Konvexitätsoberfläche für die Navigationskamera verbessert wird. Wir haben uns daher für die Rückenlage entschieden, um bei diesem Verfahren eine maximale räumliche Präzision zu ermöglichen. Die stereotaktische Biopsie wäre aufgrund des rahmenbasierten Verfahrens, das eine halbsitzende Position und ein höheres Risiko für eine Luftembolie erfordern würde, technisch schwieriger. Bei reinen Hirnstammläsionen wäre die Rongeur-basierte stereotaktische Biopsie die günstigere Technik, da sie weniger Gewebetraumata verursacht (kleinere Biopsienadel, aber auch weniger Probenvolumen). Der Boden des vierten Ventrikels ist bei chirurgischen Eingriffen zu vermeiden, da er eine entscheidende Rolle für die Funktion des Hirnstamms spielt.
Abbildung 3. Diese Bilder zeigen den Plan für die Trajektorie.
Nur wenige Patienten erhalten keine Gewebeprobe: Dabei handelt es sich um Hochrisikopatienten, die wahrscheinlich an den operativen Eingriffen oder an anästhesiebedingten Komplikationen sterben werden (z. B. schwere koronare Herzkrankheit, septische Patienten) oder Patienten, die sich aufgrund ihres reduzierten klinischen Status keiner Chemotherapie unterziehen werden.
Wir zeigen hier ein Verfahren, das eine minimalinvasive histologische Probenentnahme bei einer Läsion der hinteren Schädelgrube ermöglicht. Es gibt einen klaren Vorteil der Nadelbiopsie gegenüber einem offenen Verfahren, da weniger operative Komplikationen wie Liquorleck und Wundheilungsprobleme auftreten. 9
Darüber hinaus kann eine Nadelbiopsie mit der gleichen Genauigkeit und schlüssigen histologischen Diagnoserate wie eine stereotaktische Biopsie durchgeführt werden. 1,10 kg
Die räumliche Präzision des Navigationssystems ist in Rückenlage genauer, da Nase, Glabella, Schläfen und Stirn leichter zugänglich sind und von der Kamera des Navigationssystems leichter erkannt werden können. In Bauchlage kann die Registrierung des Patienten länger dauern, mehr Anästhesiezeit erfordern und weniger präzise sein. Insbesondere bei älteren Patienten oder Patienten mit mittlerem bis hohem anästhesiologischen Risiko ermöglicht die VarioGuide-Biopsie eine kürzere Operationszeit (Miltiadis 2017) und ein geringeres Verfahrensrisiko für den Patienten. 9
Eine framebasierte stereotaktische Biopsie wäre technisch anspruchsvoller, da der stereotaktische Frame möglicherweise nicht die gewünschte Trajektorie zulässt. Die rahmenbasierte Stereotaxie kann auch eine halbsitzende Haltung des Patienten erfordern und ein erhöhtes Risiko für venöse Luftembolien und deren bekannte Komplikationen bergen. 3,5,7,8 Die von Nakagawa et al. an 80 Patienten durchgeführte Studie zeigt jedoch die sichere Anwendung der subokzipitalen stereotaktischen Biopsie in Rückenlage, mit gedrehtem und geneigtem Kopf. 12 Bei rein intrinsischen vorderen Hirnstammläsionen wäre eine rongeurbasierte stereotaktische Biopsie die günstigere Technik, da sie aufgrund einer kleineren Biopsienadel zu einem geringeren Gewebetrauma führt. Eine rongeurbasierte stereotaktische Biopsie führt jedoch auch zu einem geringeren Probenvolumen. Läsionen wie die in diesem Fall können mit diesem Ansatz nicht anatomisch erreicht werden, da bei rongeurbasierten stereotaktischen Biopsien ein supratentorieller Eintrittspunkt 4 cm lateral der Mittellinie auf Höhe der koronalen Naht erforderlich ist. Folglich fuhren wir mit einer Nadelbiopsie fort. 1,7 kg
Kritische Orientierungspunkte, die bei Blutungskomplikationen vermieden werden sollten, sind die Sinus transversalisus, die Arteria vertebral und die Arteria cerebellaris posterior inferior. Wir wählten daher einen Eintrittspunkt weit unterhalb des Sinus transversum und weit oberhalb der Wirbelarterie. Bei der Biopsie sollte vermieden werden, den Hirnstamm (zu weit vorne) oder den Ventrikel und den Plexus choroideus (stark vaskularisiert und erhöhtes Blutungsrisiko) zu passieren. Das Eindringen in den Ventrikel kann auch dazu führen, dass nur Liquor gewonnen wird, da über die selbstschneidende Nadel kein "Sog" am Parenchym ausgeübt werden darf.
Proben aus der Grenzzone können später die genaue Trajektorie beweisen und die Diagnose eines vitalen Tumors (z. B. bei einem hochgradigen Gliom) ermöglichen. 6 Proben aus dem Läsionskern können auf eine Nekrose oder die Notwendigkeit hinweisen, weitere Proben des vitalen Tumors zu erhalten. Eine wichtige Tumorprobe ist essentiell für die Etablierung der molekularen Diagnose, um eine zielgerichtete Therapie zu ermöglichen. 11
Biopsieproben werden unter einem Fluoreszenzlichtmikroskop untersucht, um festzustellen, ob die Proben aus dem pathologischen Gewebe stammen. Fluoreszierende Proben ähneln Regionen mit gestörter Blut-Hirn-Schranke und beweisen, dass die Läsion während der Biopsie wirklich anvisiert wurde. 2 Wenn keine der Läsionen fluoresziert, kann in derselben Operation problemlos eine weitere Biopsiebahn hinzugefügt werden. arabische Ziffer
Die histologische Probenahme bei diesem Patienten schloss ein Lymphom aus und wies eine nicht-infektiöse Rhombenzephalitis nach. Die Behandlung dieser Krankheit umfasste eine hochdosierte Kortison-Boost-Therapie, die zu einer Linderung der Symptome und einer Verbesserung der MRT-Befunde führte. Später entwickelte der Patient jedoch einen Rückfall der Krankheit, der sich als refraktär gegenüber einer anderen Kortisontherapie erwies. Die Behandlung wurde daher auf Plasmapherese umgestellt. 4
Bei diesem Verfahren kamen das Brainlab-Navigationssystem, das VarioGuide-Biopsiesystem und die Side-Cutting-Biopsienadel zum Einsatz. Die präoperative Trajektorienplanung erfolgte mit der Brainlab iPlan net Software.
Keine finanziellen Angaben für einen der Autoren.
Der Patient, auf den sich dieser Videoartikel bezieht, hat seine Einverständniserklärung gegeben, gefilmt zu werden, und ist sich bewusst, dass Informationen und Bilder online veröffentlicht werden.
References
- Bradac O, Steklacova A, Nebrenska K, Vrana J, de Lacy P, Benes V. Genauigkeit des rahmenlosen stereotaktischen Systems VarioGuide gegen rahmenbasierte Stereotaxie: prospektive, randomisierte, monozentrische Studie. Welt Neurochirurgie. 2017;104:831-840. doi:10.1016/j.wneu.2017.04.104.
- Bowden SG, Neira JA, Gill BJA, et al. Natriumfluorescein erleichtert die geführte Probenahme von diagnostischem Tumorgewebe bei nicht-verstärkenden Gliomen. Neurochirurgie. 2017. doi:10.1093/neuros/nyx271.
- Fàbregas N, Hurtado P, Gracia I, Craen R. Anästhesie für die minimalinvasive Neurochirurgie. Pfarrer Colomb Anestesiol. 2015; 43 (Suppl 1): 15-21. doi:10.1016/j.rca.2015.07.004.
- Fukata M, Yokoi N, Fukata Y. Neurobiologie der autoimmunen Enzephalitis. Curr Opin Neurobiol. 2017;48:1-8. doi:10.1016/j.conb.2017.07.012.
- Gracia I, Fabregas N. Kraniotomie im Sitzen: Anästhesiologie-Management. Curr Opin Anästhesiol. 2014; 27(5):474-483. doi:10.1097/ACO.000000000000104.
- Louis DN, Perry A, Reifenberger G, et al. Die Klassifikation der Tumoren des Zentralnervensystems der Weltgesundheitsorganisation 2016: eine Zusammenfassung. Acta Neuropathol. 2016; 131(6):803-820. doi:10.1007/s00401-016-1545-1.
- Georgiopoulos M, Ellul J, Chroni E, Constantoyannis C. Wirksamkeit, Sicherheit und Dauer einer rahmenlosen treuhänderlosen Gehirnbiopsie im Vergleich zu einer rahmenbasierten stereotaktischen Biopsie: eine prospektive randomisierte Studie. J Neurol Surg A Cent Eur Neurosurg. 2017. doi:10.1055/s-0037-1602697.
- Prabhakar H, Mahajan C, Kapoor I. Anästhesie für die minimal-invasive Neurochirurgie. Curr Opin Anästhesiol. 2017; 30(5):546-550. doi:10.1097/ACO.0000000000000499.
- Pulhorn H, Quigley DG, Bosma JJ et al. Einfluss der Hirnbiopsie auf die Behandlung von Patienten mit nicht-neoplastischen, nicht diagnostizierten neurologischen Störungen. Neurochirurgie. 2008; 62(4):833-837. doi:10.1227/01.neu.0000318168.97966.17.
- Ringel F, Ingerl D, Ott S, Meyer B. VarioGuide: ein neues rahmenloses, bildgeführtes stereotaktisches System – Genauigkeitsstudie und klinische Bewertung. Neurochirurgie. 2009; 64(5 Suppl 2):365-371. doi:10.1227/01.NEU.0000341532.15867.1C.
- Weller M, van den Bent M, Tonn JC, et al. Leitlinie der European Association for Neuro-Oncology (EANO) zur Diagnose und Behandlung von astrozytären und oligodendroglialen Gliomen bei Erwachsenen. Lanzette Oncol. 2017; 18(6):e315-e329. doi:10.1016/S1470-2045(17)30194-8.
- Nakagawa JM, Trippel M, Doostkam S, Mader I, Coenen VA, Reinacher PC. Der stereotaktische suboccipitaltranscerebelläre Zugang zu Läsionen des Hirnstamms und des Kleinhirns. Clin Neurol Neurosurg. 2018;166:10-15. doi:10.1016/j.clineuro.2018.01.015.
Cite this article
Misch M, Vajkoczy P, Czabanka M. Hirnbiopsie eines Verdachts auf ein Kleinhirnlymphom. J Med Insight. 2024; 2024(139). doi:10.24296/jomi/139.