外傷後去額骨下関節炎のための去骨下関節癒合術
Main Text
去遠足下関節癒合術は、難治性の去遠方下関節症の管理における現在の主な治療選択肢です。関節症は、痛みを伴う機能障害を伴う変性関節疾患です。去骨下関節では、後足への外傷に伴い、特に去骨や踵骨骨折が起こります。これらの損傷の解剖学的縮小は後の合併症のリスクを減らすものの、解剖学的修復後でも関節症が報告されています。この場合の固定術の目的は、痛みを伴う関節を取り除くことです。先天性および後天性の両方の幅広い足疾患には、管理戦略の一環として去骨下関節癒合が含まれます。
このビデオ記事では、去骨下関節癒合に関わる方法と技術について詳しく解説します。オリエ法で去骨下関節を露出させた後、軟骨下プレートは自家骨移植片を挿入して準備しました。最後に、2本のラグスクリューによって圧縮が実現されました。近位脛骨から骨採取装置を用いて自家骨移植を採取する過程も示されており、この関節炎性関節疾患の今後の管理方針に関する意見や期待も議論されています。
遠距下関節癒合は、進行した外傷後去り関節炎に起因する最も一般的な症状のいくつかを治療するための耐容性の高い治療法です。この手術の主な目的は、痛みを軽減し、関節の位置を回復し、固定術によって去骨下関節の痛み、関節炎、変形を排除することで後足の安定性を向上させることです。
痛みを伴う関節炎や変形は、踵骨骨折後の一般的な後遺症であり、その多くは去骨下関節に関わるものです。この骨は体重を支え、周囲の構造の整列と機能を維持するのを助け、その上の去骨下関節のかなりの部分を占めます。これは足の主要な反倒および反転として、不均一な面での適応を助けます。骨や関節への外傷によるこれらの関係の乱れは深刻な影響を及ぼす可能性があり、骨下関節の悪化を遅らせるために、骨骨骨折の外科的固定時に解剖学的な縮小と再整列が極めて重要です。残念ながら、最良の状況でも多くの患者は踵骨骨折後に心的外傷後関節炎を発症し、損傷した関節を成功裏に置換する方法はまだ見つかっていません。
外傷後去骨下関節炎に対する保存的治療法には、活動の調整、オーソテージ、コルチコステロイド注射が含まれます。関節鏡的デブリードメントを含む低侵襲手技は緩和をもたらすことがありますが、通常は一時的なものに過ぎません。関節固定術(または融合術)は、保存的治療が不十分になった場合、歴史的に最も信頼性が高く決定的な治療法であり、成功すれば一般的に臨床結果が改善されます。
去骨下固定術は、関節炎のある関節の痛みを伴う動きをなくすだけでなく、必要に応じてより正常な解剖学的アライメントを回復させる能力を持っています。頭骨と去骨下関節にのみ固定が求められる場合、原位関節癒合術は成功率90%で実施可能です。後足の再配置が必要な場合、変化したメカニクスや履きやすさを改善するためには、骨ブロック移植、骨切開術、腱の移動または解放、その他の介入など、より複雑な手術も同時に行わなければなりません。このビデオは、カルカネウス骨折ORIFから14年後に去骨下関節炎を発症した患者の原位去遠骨下関節癒合術の技術を示しています。
去骨下関節は、上方の距骨の前後面と下部の踵骨の関節面から形成される複雑な下骨関節です。踵骨骨折の大半は関節内にあり、関節表面の破綻を引き起こすため、これらの損傷を可能な限り外科的に矯正・固定しようとする試みが一般的です。踵骨の関節内骨折は、外傷による軟骨球の死死や残存関節の不整合や不正に起因する異常な負荷(接触圧)により、去骨下関節変性(関節炎として知られる)を誘発します。1 したがって、去骨下関節の解剖学的縮小と、損傷後に可能な限り後足のアライメントを回復することが、踵骨外傷後の患者の治療後を最大化するために極めて重要です。去骨下関節炎はほとんどの関節内骨鎖骨折の最終的な共通経路であることが知られていますが、外科的縮小と固定は関節の寿命を最大化し、早期固定手術の必要性を大幅に遅らせることが示されています。 2–5 しかし、多くの患者が怪我の時点で若く、骨や関節の複合体を損傷し、他の多くの部分よりも多くの負荷や負荷を強いられているため、多くの患者は生涯で2度目の固定手術が必要になることになります。
去骨下関節の主な機能は、後足を反転させて外側に出し、荷重を足首から足へ効果的に伝達することです。したがって、去骨下関節は歩行時や不均一な地面での歩行や衝撃吸収を促進しますが、歩行サイクル中の足や足首の固有受容感器および推進にも重要な役割を果たします。その結果、進行した去骨下関節炎は、レクリエーションや仕事関連活動の実施に著しい制限を伴うことがあります。去骨下関節固定術は、損傷した関節面を除去し、病変した関節を通じた痛みを伴う動きを排除し、安定したアライメントを回復させることで痛みを和らげ、機能を向上させます。患者は通常、変形矯正と後足の安定性回復を得て、去骨下運動の損失は概ね良好に耐えられます。
患者は45歳で健康な男性で、14年前に仕事中の怪我で、はしごから10フィート落下して粉砕された関節凹み型の脚骨骨折を負い、14年前に去骨下関節の外傷後関節炎を発症しました。適切な軟部組織沈下後、標準的な伸縮性外側露出により、急性開腹縮復および内固定(ORIF)を受けました。負傷から12週間で通常の骨折治癒を行い、手術から11か月後にガラス職人として復帰しました。その後、約8か月後に骨格挿入の症状と金器刺激の治療のためにインプラント除去と外側踵骨壁外骨切除術を受けました。
最初のけがから7年後、患者は主に体重をかける際や活動後の後ろ足部の痛みを徐々に経験し始めました。この時期の画像検査で去骨下関節の進行性変性が確認され、矯正装置、コルチコステロイド注射、関節鏡によるデブリードメント治療が行われました。損傷から14年経った後、保存的治療と低侵襲治療の両方を尽くした後、ついに選択的な去骨下関節固定術を受けることを選びました。この手術当時、患者の医療および手術歴は特に特徴はありませんでした。後足の単純X線写真では、踵骨骨折の完全治癒と解剖学的アライメントが妥当であることが示されましたが、去骨下関節の末期変性が認められました。
踵骨骨折を訴える患者は、後足付近に中等度から重度の腫れや胎腫が見られることが多いです。明らかまたは微細な変形も見られることがあります。古典的には、かかとを短縮・広げることと、後足内翻のアライメントを伴います。腓骨網管断裂に起因する腓骨腱不安定性は、骨折の最大30%で起こることもあります。6、7 これらの損傷は高エネルギーであるため、他の解剖学的部位への損傷も珍しくありません。特に腰椎の損傷は、古典的に踵骨外傷と関連しています。関節炎やより慢性的な変形症状を呈する人は、歩行時や不均一な場所での痛み、靴の着用困難、足首や後足のインピンジメント、押し出しの困難、慢性的な腫れなどの訴えを訴えることが多いです。
術前X線画像 術後のX線画像
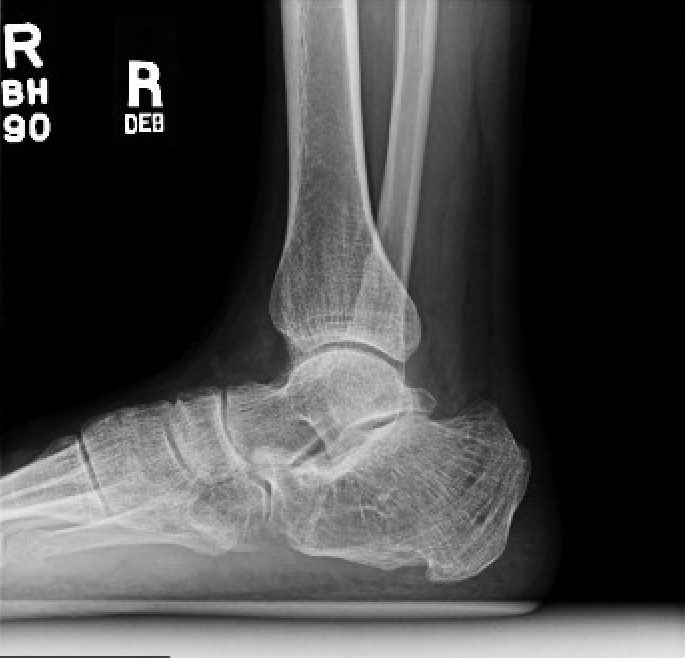
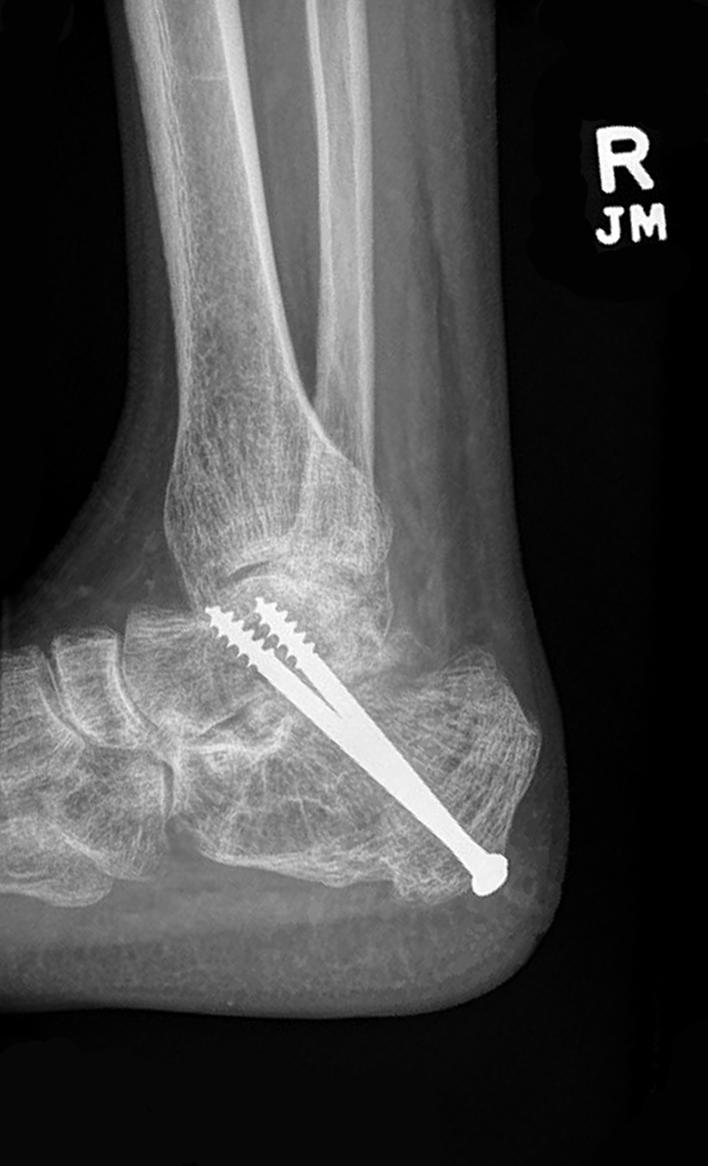
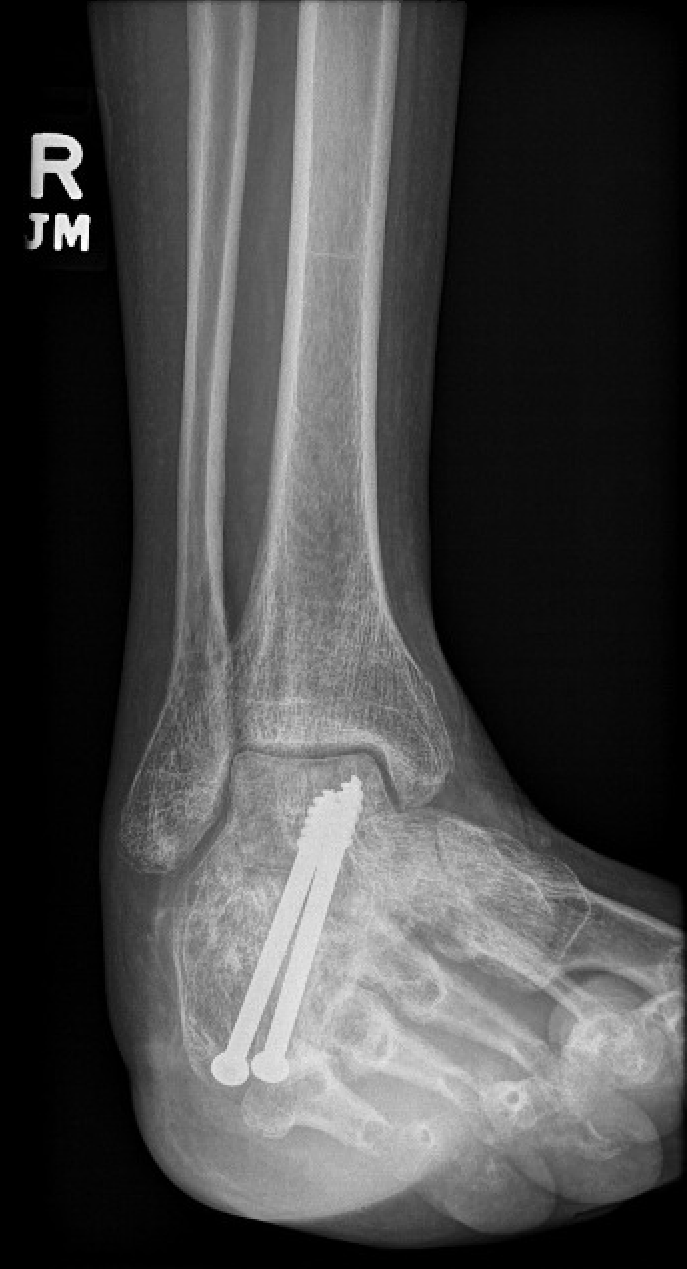
図1:術前の外側足首X線。 図2 : 術後の外側足首X線写真。 図3 : 術後の足首X線写真。
筋骨格系に関わるほとんどの関節炎の過程と同様に、去骨下関節の外傷後関節炎の自然な経歴には進行性の関節変性と痛みやこわばりの症状の悪化が伴います。臨床的には、患者は進行性の起動時および活動関連の痛み、関節の可動性の低下、機能の喪失を経験します。保存的措置や活動の調整によって症状が緩和されることもありますが、保存的治療が失敗した場合、この関節の最も信頼性が高く決定的な治療法として、固定術は時の試練に耐えてきました。これまでのところ、股関節など他の主要な関節炎を発症する関節に匹敵する効果的で耐久性のある関節置換術は発見されていません。 膝と肩。
関節下関節癒合術は、関節炎のある関節下関節の痛みの多くを恒久的に和らげる最も予測可能な方法です。これは、病変した関節を除去し、患者の細胞が距骨と踵骨を融合させる環境を作ることで実現されます。
手術を選択する際には、患者と外科医の双方が考慮すべきいくつかのポイントがあります。それぞれに利点と欠点があります。去骨下関節に接近して癒合する方法には、以下のいずれかがあります:1) 既存の伸縮性外側切開の全部または一部、2) 後方または前方から新たな関節鏡下ポータルを作る、3) 洞跗骨(いわゆるオリエ)アプローチ。事前切開の使用は、計画的なハードウェア除去や骨の引っ張りを伴う関節固定術を行う場合に有利になることがあります。また、外科医が腓骨腱の治療も計画している場合や、インピンジメント症状のために外側壁減圧を検討している場合、または同時に胸側神経障害の管理が必要な場合にも役立つことがあります。なぜなら、この曝露は通常これらの解剖学的領域の直接の外側に位置するからです。一方、関節が容易に操作でき、全体的に比較的整列している場合、低侵襲後方関節鏡切開の代替的な使用は有利です。この方法は低侵襲であるため、創傷合併症、神経損傷、感染・治癒の問題の手術リスクが低いですが、その利点はこれらのポータルが提供する限定的な曝露によって相殺されなければなりません。したがって、すべての目標がこの曝露を通じて達成可能な適切な患者に選ばなければなりません。技術的により要求が高いアプローチですが、関節鏡曝露は、先に瘢痕が残っていない自然組織を通じて導入されるという利点もあります。最後に、前述のより複雑な補助手術(側壁減圧、気をそらす・固定術など)を固定術に加えて行う必要がない場合、洞足骨アプローチやオリエ切開が検討されます。この小規模で開放的なアプローチにより、外科医は新鮮な曝露を容易にし、かつて骨折した踵骨を固定するために使われていた「L」字型の側面切開よりも少ない曝露量が得られ、手術の罹患率が低いという利点があります。さらに、洞足骨アプローチは従来の伸展型アプローチよりも関節の上に直接配置されるため、より直接的な関節へのアクセスが可能であり、非常に硬く瘢痕のある損傷後および術後の関節を関節鏡的アプローチよりも容易に動員できます。
まとめると、提示された症例は45歳の男性で、関節内脚骨骨折の手術治療から14年後に原位離骨下関節癒合術を受けました。足骨下関節損傷は、去骨下関節癒合の恩恵を受ける可能性のある複数の遠骨下関節炎の原因の一つです。さらに、距骨下関節炎は、距骨骨折、去正下脱臼、後足の異常なアライメント、または全身性関節症を引き起こす他の疾患によって二次的に起こることもあります。いくつかの研究で頭骨骨折治療後の転帰が検証されており、骨骨骨折を負った患者の5倍以上が、初期の保存的管理後に去骨下固定術を必要とすることが、初期の手術再調整と固定とは異なります。3、5、7
後足の生体力学は複雑です。去骨下関節の正常な解剖学的構造では、30度の反転と15度の内翻が可能です。8 去骨下関節は横跗骨関節の柔軟性に重要な役割を果たし、かかと着地時にエネルギーを放散します。これは去骨下関節の急速な外反によって許可されます。対照的に、去骨下関節の反動は横足骨関節をロックし、トーオフ時のパワーを最大化します。これまでの生体力学的研究では、後足のこの結合したロックとアンロック機構に影響を与えることで、去骨下関節癒合後、足骨関節固定術の動きが75%減少することが明らかになっています。8
去距骨下固定術の手術技術は、手術的適応や解剖学的観点によって決まります。ボーラー角および額角偏角が保存された患者には、一般的にインシチュ融合が推奨されます。過去の研究では、関節内滑骨骨折の転位手術後に去骨下固定術を受けた患者の転帰が、非手術で管理された患者と比較して改善したことが示唆されています。Radnayらは、足骨骨折後に外傷性関節炎のために去骨下固定術を受けた75件の骨折を持つ69人の患者を遡及的にレビューしました。メリーランド足およびアメリカ整形足・足首協会(AOFAS)の後足スコアは、踵骨骨折の外科的固定術後の癒合術を受けた患者で、非手術的に初期管理された者よりも改善が観察されました。彼らは、初期の開放縮小と内固定が踵骨の形状、整列、高さを回復させることでより良い結果をもたらすと結論づけ、広範な再建補助を必要とせずにインシポジション融合が可能になると結論づけました。2
しかし、原位の去骨下固定術後の転帰は一様ではなく、これらの手術が臨床的改善を保証するわけでもリスクもないわけではなく、いずれの場合も、これらの患者が治療後に「正常な」足を手に入れることはありません。まるで最初から踵骨損傷を負っていなかったかのように。10、11、12 ホールマンらは、外傷後関節炎に対して去骨下関節癒合術を受けた40人の患者を平均6.8年の追跡期間で報告しました。 9 大多数の患者は痛みが軽減し、メリーランドフットスコアの中央値は61でした。生活の質は参照集団より有意に低下したままであるにもかかわらず、含まれた患者の90%が他の患者にもこの手技を勧めると答え、高い満足度を示しました。 9 ハンガーラーらは、主に労災補償患者を対象とした大規模なコホートにおける一次および二次(修正)の去乳下関節癒合の結果を調査しました。転帰は比較的悪く、AOFASの後足スコアは平均47で、一次固定術後に復帰した患者はわずか30%でした。10 また、原発性去骨下関節癒合における固定率の報告は大きく異なり、ある研究では偽関節症の発生率が23.8%に達している点も指摘されています。11
前方または線骨インピンジメントの症状、または著しい解剖学的歪みがある患者は、骨ブロック牽引術または骨切開技術を用いた遠骨下関節癒合術が適応となることがあります。ラムメルトらは、31名の患者における踵骨骨折不結合に対する牽引性骨ブロック関節癒合術のアウトカムを検討しました。平均AOFAS後足スコアは術前23.5から平均33か月の追跡期間で73.2に改善しました。岸骨の高さは約62%修正され、経口赤緯の平均は38.5度に改善されました。骨ブロックの脱臼1件と持続感染を含む4件の合併症が報告されました。12
また、現場距骨下固定術のいくつかの技術も記述されています。13、14 過去15年間で、伏せ後方関節鏡手術法が開放固定術の魅力的な代替手段として登場しました。これまでで最も包括的な報告書の一つである中で、ルングプライらはこの技術と標準的な開放融合術の結果を遡って比較しました。組合率、組合までの時間、標準的な結果指標に違いは見られませんでした。しかし、彼らの結果は関節鏡手術で職場復帰時間を短縮する可能性があることを示唆しています。15
融合を実現するためのさまざまなスクリュー固定構造も検討されています。DeCarboらは、外科医の好みに応じて1回と2回の固定に分けた113件の去乳骨下固定症例を遡及的にレビューしました。融合率は両群間で有意な差はありませんでした。しかし、これまでの生体力学的研究では、2つのスクリュー構造が支持されてきました。16 チャックパイウォンと同僚たちは、4つの核融合構造物の死体力学的解析を行いました。すなわち、単一のタラール・ネックスクリュー、単一のタラードームスクリュー、二重平行スクリュー、そして二重発散スクリューです。全体として、ダブルダイバージングスクリュー構造では圧縮力、ねじり剛性、回転抵抗がより高く観察されました。 17
最後に、骨移植には多くの選択肢があります。骨移植は成功する結合に必須ではありませんが、骨移植の使用は融合率の増加と関連しています。一般的な自己移植部位には腸骨娴、腓骨、そして当例の近位脛骨があります。 13、14 しかし、自己移植は良性ではなく、追加の手術リスクやドナー部位の罹患リスクをもたらします。構造的同種移植の使用は再構築融合においてより重要である。近年では、組換えヒト血小板由来成長因子BB(rhPDGF-BB)など、自己骨移植の代替手段が有望な結果を生んでいます。場合によっては、後足部および足首の固定術で代替薬を使用することで、追加の外科的切開を必要とせずにより高い融合率が得られることが示されており、これにより自己移植片収穫に伴う慢性的な痛みや代替ドナー部位の疾患を回避することが示されています。18
本例では、患者の比較的保存された脚骨の高さと解剖学的構造、さらにさらなる手術リスクを最小限に抑えたいという目的から、原所離位下関節固定術が推奨されました。これは、2本の平行な部分ねじ込み大型破片ネジによって実現されました。術後は、最初は短い脚のギプスで体重をかけられなくなり、6週目には徐々に歩行用ブーツに移行しました。4ヶ月にはスニーカーで完全に体重をかけられるようになりました。手術後7.5ヶ月で症状のある金物のためにスクリューの抜歯を受けました。固定術から8か月後の最後のフォローアップ時には、全体的な症状と機能が50%改善したと報告しました。彼は完全に体重を支え、制限なく完全な職務に復帰することができました。
特に開示することはない。
この動画で言及されている患者は撮影に同意しており、情報や画像がオンラインで公開されることを認識しています。
References
- ラムメルトS、バルトニーチェクJ、パークK-H。去骨下関節の外傷。 フット・アンクル・クリン。2018;23(3):353-374. https://doi.org/10.1016/j.fcl.2018.04.004
- ラドネイ・サウスクールズ、クレア議員、サンダース・右ウイング。関節内滑骨骨折後の去遠骨下固定術。 J Bone Jt Surg。2010;92:32-43. https://doi.org/10.2106/JBJS.I.01267
- シジーM、バックリーR、タフ S他。関節内骨骨骨折の転位。 J 整形外科外傷。2003;17(2):106-112. https://doi.org/10.1097/00005131-200302000-00005
- バックリー・R、レイトン・R、サンダース・ Dら。開腹整復および内固定は、ORIFおよび原発性去乳骨下関節癒合術と比較して、サンダース型IV型骨骨骨折の治療に用いられます。 J 整形外科外傷。2014;28(10):577-583. https://doi.org/10.1097/BOT.0000000000000191
- ポッター MQ、ナンリーJA。踵骨の関節内骨折の手術治療後の長期機能的転帰。 J Bone Jt Surg。2009;91(8):1854-1860. https://doi.org/10.2106/JBJS.H.01475
- Mahmoud K, Mekhaimar M, Alhammoud A. 骨骨骨折における腓骨腱不安定性の有病率:体系的レビューおよびメタアナリシス。 J足足首外科手術。2018;57(Radiographics 25 2005):572-578。 https://doi.org/10.1053/j.jfas.2017.11.032
- リヒター・M、クォン・J、ディジョヴァンニ・C。足の負傷;『骨格外傷:基礎科学、管理、再建』に収録。5<sup>th</sup>版。第67章、2251-2387ページ。 エルゼビア社2015.
- アストンD、デットランドJ、オーティスJ、ケネリーS。模擬関節固定術後の後足の動き。 J Bone Jt Surg。 1997;79(2):241-246. https://doi.org/10.2106/00004623-199702000-00012
- Hollman EJ、van der Vliet Q、Alexandridis G、Hietbrink F、Leenen L. 外傷後関節炎の去骨下関節癒合患者における機能的転帰と生活の質。 怪我。2017;48(7):1696-1700. https://doi.org/10.1016/j.injury.2017.05.018
- ハンガーラーS、トラップO、オーガットP、ビューレンV. 去骨下関節の外傷後関節癒合 — 労災補償の結果および非組合率。 足首外科手術。2011;17(4):277-283. https://doi.org/10.1016/j.fas.2010.10.003
- Ziegler P, Friederichs J, Hungerer S. 外傷後関節に対する去骨下関節の固定:機能的アウトカムと非癒合の研究。 内科正教会。2017;41(7):1387-1393. https://doi.org/10.1007/s00264-017-3493-3
- ラムメルトS、グラスR、ザワドスキーT、ビーウェナーA、ズウィップH。去骨下切断後の足機能骨ブロック関節癒合。 ボーンジョイントJ。2004;86-B(5):659-668。 https://doi.org/10.1302/0301-620x.86b5.14205
- クッツェー首席判事後足および中足部関節炎の治療、マンズ足・足首手術。第20章、1008-1036ページ。 エルゼビア社2014.
- ソルダーソンDB。外傷後足・足首再建における固定術。 J Am Acad Orthop Sur.2004;12(5):322-333. https://doi.org/10.5435/00124635-200409000-00007
- Rungprai C、Phisitkul P、Femino JE、Martin KD、Saltzman CL、Amendola A. 121人の患者における開腹関節鏡下関節癒合術と後方関節鏡下関節癒合術後の転帰と合併症。 J Bone Jt Surg。2016;98(8):636-646. https://doi.org/10.2106/jbjs.15.00702
- デカルボ WT、バーレット GC、ハイアー CF、スミス BW。去骨下関節固定のための単一スクリュー固定は非癒合率を増加させません。 足首専門医です。2010;3(4):164-166. https://doi.org/10.1177/1938640010368992
- チャックパイウォンB、イーズリーME、グリッソンRR。去骨下関節固定術におけるスクリューの設置:生体力学的研究。 足首 インターセプト2009;30(02):133-141. https://doi.org/10.3113/FAI-2009-0133
- ディジョヴァンニ・CW、リン・SS、バウムハウアーJF ら。組換えヒト血小板由来成長因子-BBおよびβ-三カルシウムリン酸(rhPDGF-BB/&bgr;-TCP)です。 J Bone Jt Surg。2013;95(13):1184-1192. https://doi.org/10.2106/jbjs.k.01422

