पोस्ट-ट्रॉमेटिक सबटालर गठिया के लिए सबटालर आर्थ्रोडेसिस
Main Text
Table of Contents
Subtalar arthrodesis वर्तमान में recalcitrant subtalar arthrosis के प्रबंधन के लिए मुख्य आधार उपचार विकल्प है। आर्थ्रोसिस एक अपक्षयी संयुक्त स्थिति है जिसके परिणामस्वरूप एक दर्दनाक, कार्यात्मक रूप से बिगड़ा हुआ संयुक्त होता है। सबटालर संयुक्त में, यह आमतौर पर हिंदफुट के आघात का अनुसरण करता है जिसके परिणामस्वरूप विशेष रूप से टैलस या कैल्केनियस फ्रैक्चर होता है। यद्यपि इन चोटों की शारीरिक कमी बाद की जटिलताओं की संभावना को कम करती है, लेकिन शारीरिक मरम्मत के बाद भी आर्थ्रोसिस की सूचना दी जाती है। इस परिस्थिति में संलयन का लक्ष्य एक दर्दनाक संयुक्त को हटाना है। जन्मजात और अधिग्रहित दोनों पैर की स्थितियों की एक विस्तृत श्रृंखला में उनकी प्रबंधन रणनीति के हिस्से के रूप में सबटेलर आर्थ्रोडेसिस शामिल है।
यह वीडियो लेख subtalar arthrodesis में शामिल विधियों और तकनीकों का विवरण देता है। एक Ollier दृष्टिकोण के बाद subtalar संयुक्त को बेनकाब करने के लिए इस्तेमाल किया गया था, subchondral प्लेटों एक autogenous हड्डी ग्राफ्ट डालने के द्वारा तैयार किया गया था। अंत में, संपीड़न दो अंतराल शिकंजा द्वारा प्राप्त किया गया था। एक हड्डी कटाई उपकरण का उपयोग करके समीपस्थ टिबिया से एक ऑटोजेनस हड्डी ग्राफ्ट प्राप्त करने की प्रक्रिया को भी सचित्र किया गया है, और इस गठिया संयुक्त स्थिति के प्रबंधन की भविष्य की दिशा पर राय और अपेक्षाओं पर चर्चा की जाती है।
Subtalar arthrodesis सबसे आम लक्षणों में से कुछ को दूर करने के लिए एक अच्छी तरह से सहन किया जाने वाला उपचार है जो उन्नत पोस्ट-ट्रॉमैटिक सबटेलर गठिया से स्टेम है। इस सर्जिकल प्रक्रिया के प्राथमिक लक्ष्यों को दर्द को कम करने, संरेखण को बहाल करने, और संलयन के माध्यम से subtalar संयुक्त में दर्दनाक गति, गठिया, और विकृति को खत्म करके hindfoot की बेहतर स्थिरता प्रदान करने के लिए कर रहे हैं।
दर्दनाक गठिया और विकृति calcaneal फ्रैक्चर के बाद आम sequelae हैं, जिनमें से अधिकांश subtalar संयुक्त शामिल हैं। यह हड्डी किसी के सभी वजन का समर्थन करती है, इसके चारों ओर संरचनाओं के संरेखण और कार्य को बनाए रखने में मदद करती है, और इसमें इसके ऊपर सबटालर संयुक्त का एक महत्वपूर्ण हिस्सा शामिल है जो असमान सतहों पर आवास की सुविधा के लिए प्राथमिक इन्वर्टर और पैर के एवर्टर के रूप में कार्य करता है। हड्डी और संयुक्त के आघात के परिणामस्वरूप इन संबंधों की गड़बड़ी इसलिए गहरे परिणाम हो सकते हैं- जिससे एनाटॉमिक कमी और पुन: संरेखण सबटालर संयुक्त की गिरावट में देरी के लिए कैल्केनियल फ्रैक्चर के सर्जिकल निर्धारण के दौरान महत्वपूर्ण हो सकता है। दुर्भाग्य से, यहां तक कि सबसे अच्छी परिस्थितियों में भी कई रोगी अभी भी कैल्केनियल फ्रैक्चर के बाद पोस्ट-ट्रॉमेटिक गठिया विकसित करने के लिए जाते हैं, और दुर्भाग्य से, इस संयुक्त को क्षतिग्रस्त होने के बाद बदलने का एक सफल तरीका अभी तक नहीं है।
पोस्ट-ट्रॉमेटिक सबटालर गठिया के लिए रूढ़िवादी उपचार विकल्पों में गतिविधि संशोधन, ऑर्थोज़ और कॉर्टिकोस्टेरॉइड इंजेक्शन शामिल हैं। आर्थोस्कोपिक डिब्रिडमेंट सहित न्यूनतम इनवेसिव प्रक्रियाएं राहत प्रदान कर सकती हैं, लेकिन आमतौर पर केवल अस्थायी होती हैं। आर्थ्रोडेसिस-या संलयन-ऐतिहासिक रूप से उपचार का सबसे विश्वसनीय और निश्चित रूप रहा है एक बार रूढ़िवादी उपाय अब पर्याप्त नहीं हैं- और आमतौर पर सफल होने पर बेहतर नैदानिक परिणामों में परिणाम होते हैं।
Subtalar संलयन में न केवल गठिया संयुक्त से दर्दनाक गति को खत्म करने की क्षमता है, बल्कि आवश्यक होने पर अधिक सामान्य शारीरिक संरेखण को भी बहाल किया जाता है। जब कैल्केनियस और सबटैलर आर्टिकुलेशन के लिए केवल संलयन का संकेत दिया जाता है, तो सफलता के 90% अवसर के साथ एक इन-सीटू आर्थ्रोडेसिस किया जा सकता है। जब हिंदफुट पुन: संरेखण की भी आवश्यकता होती है, तो परिवर्तित यांत्रिकी या जूता-क्षमता में सुधार करने के लिए, अतिरिक्त, अधिक जटिल प्रक्रियाओं को विकृत शरीर रचना विज्ञान को सही करने के लिए सहवर्ती रूप से किया जाना चाहिए, जैसे कि हड्डी ब्लॉक ग्राफ्टिंग, ऑस्टियोटॉमी, कण्डरा स्थानांतरण या रिहाई, और अन्य हस्तक्षेप। यह वीडियो एक रोगी में इन-सीटू सबटालर आर्थ्रोडेसिस के लिए उपयोग की जाने वाली तकनीक को दर्शाता है जिसने कैल्केनियस फ्रैक्चर ORIF के 14 साल बाद सबटेलर गठिया विकसित किया था।
सबटेलर जोड़ एक जटिल डायआर्थ्रोडियल संयुक्त है जो पूर्वकाल, मध्य और पीछे की हड्डी के ऊपर की हड्डी और नीचे कैल्केनियस हड्डी के पीछे के पहलुओं की सतहों द्वारा गठित होता है। चूंकि अधिकांश कैल्केनियल फ्रैक्चर इंट्रा-आर्टिकुलर होते हैं और इसके परिणामस्वरूप आर्टिकुलर सतह व्यवधान होता है, इसलिए सर्जिकल सुधार और इन चोटों के निर्धारण के प्रयास सबसे अच्छा संभव के रूप में आम हैं। आघात प्रेरित चोंड्रोसाइट्स मृत्यु और असामान्य लोडिंग (संपर्क दबाव) के माध्यम से कैल्केनियस के इंट्रा-आर्टिकुलर फ्रैक्चर को उपतालर संयुक्त अध: पतन (गठिया के रूप में जाना जाता है) के लिए पूर्वनिर्धारित करता है जो अवशिष्ट संयुक्त असंगतता या दुर्भावना के परिणामस्वरूप होता है। 1 इस प्रकार, subtalar संयुक्त की शारीरिक कमी और हिंडफुट संरेखण की बहाली के रूप में ज्यादा के रूप में चोट के बाद संभव है calcaneal आघात के बाद रोगी के परिणाम को अधिकतम करने के लिए महत्वपूर्ण हैं। यद्यपि सबटालर गठिया को अधिकांश इंट्रा-आर्टिकुलर कैल्केनियल फ्रैक्चर के अंतिम सामान्य मार्ग के रूप में जाना जाता है, सर्जिकल कमी और निर्धारण को संयुक्त दीर्घायु को अधिकतम करने और प्रारंभिक संलयन सर्जरी की आवश्यकता को काफी धीमा करने के लिए दिखाया गया है। 2–5 फिर भी, इस तथ्य के आधार पर कि इनमें से कई रोगी अक्सर चोट के समय युवा होते हैं और परिभाषा के अनुसार एक हड्डी और संयुक्त परिसर को नुकसान पहुंचाते हैं जो शरीर के अधिकांश अन्य हिस्सों की तुलना में अधिक काम करने और अधिक भार सहन करने के लिए मजबूर होता है, कई अभी भी अपने जीवनकाल में दूसरी संलयन प्रक्रिया की आवश्यकता का सामना करते हैं।
सबटालर संयुक्त का प्राथमिक कार्य हिंदफुट को उलटना और एवर्ट करना है और प्रभावी रूप से टखने से पैर तक लोड को प्रसारित करना है। इसलिए, सबटालर संयुक्त चाल के दौरान और असमान जमीन की सतहों पर एम्बुलेशन और शॉक अवशोषण की सुविधा प्रदान करता है, लेकिन चाल चक्र के दौरान पैर और टखने के प्रोप्रियोसेप्शन और प्रणोदन में भी महत्वपूर्ण भूमिका निभाता है। नतीजतन, उन्नत सबटालर संयुक्त गठिया मनोरंजक और काम से संबंधित गतिविधियों दोनों को करने में महत्वपूर्ण सीमा से जुड़ा हो सकता है। Subtalar संयुक्त arthrodesis दर्द को कम करता है और घायल articular सतहों को हटाने, रोगग्रस्त संयुक्त के माध्यम से दर्दनाक गति को खत्म करने, और स्थिर संरेखण बहाल करके समारोह में सुधार करता है। रोगियों को आमतौर पर विकृति सुधार और हिंदफुट में स्थिरता की बहाली से लाभ होता है, जिसमें आमतौर पर सबटालर गति में अच्छी तरह से सहन किए जाने वाले नुकसान होते हैं।
रोगी एक 45 वर्षीय है, अन्यथा, स्वस्थ पुरुष जिसने काम से संबंधित चोट के 14 साल बाद सबटालर संयुक्त के पोस्ट-ट्रॉमेटिक गठिया विकसित किया, जिसमें उसने सीढ़ी से 10-फुट गिरने के बाद एक कॉममिनटेड, संयुक्त-अवसाद प्रकार के कैल्केनल फ्रैक्चर को बनाए रखा। वह उचित नरम ऊतक निपटान के बाद एक मानक एक्सटेंसाइल पार्श्व जोखिम के माध्यम से अपने कैल्केनियस के तीव्र खुले में कमी और आंतरिक निर्धारण (ORIF) से गुजरा। वह चोट के बाद 12 सप्ताह के नियमित फ्रैक्चर हीलिंग पर चले गए और अंततः सर्जरी के 11 महीने बाद ग्लेज़ियर के रूप में काम पर लौट आए। बाद में उन्होंने अपनी सूचकांक प्रक्रिया के लगभग 8 महीने बाद फाइबुलर इंपेक्शन लक्षणों और हार्डवेयर जलन के उपचार के लिए प्रत्यारोपण हटाने और पार्श्व कैल्केनियल दीवार एक्सोस्टेक्टोमी किया।
प्रारंभिक चोट के सात साल बाद, रोगी ने प्रगतिशील हिंडफुट दर्द का अनुभव करना शुरू कर दिया, मुख्य रूप से वजन-असर या निम्नलिखित गतिविधि के दौरान। इस समय इमेजिंग से सबटेलर संयुक्त के प्रगतिशील अध: पतन का पता चला, जिसके लिए उन्हें ऑर्थोज़, कॉर्टिकोस्टेरॉइड इंजेक्शन और आर्थोस्कोपिक डिब्रिडमेंट के साथ इलाज किया गया था। चोट के बाद 14 साल में रूढ़िवादी और न्यूनतम इनवेसिव उपचार उपायों दोनों को समाप्त करने के बाद, उन्होंने अंततः वैकल्पिक सबटेलर आर्थ्रोडेसिस से गुजरने के लिए चुना। इस प्रक्रिया के समय, रोगी के चिकित्सा और सर्जिकल इतिहास अन्यथा उल्लेखनीय नहीं थे। हिंडफुट के सादे रेडियोग्राफ़ ने कैल्केनिल फ्रैक्चर और उचित शारीरिक संरेखण के पूर्ण उपचार का प्रदर्शन किया, लेकिन सबटालर संयुक्त के अंत-चरण अध: पतन।
कैल्केनियस के फ्रैक्चर के साथ प्रस्तुत करने वाले रोगी अक्सर हिंदफुट के बारे में मध्यम से गंभीर सूजन और ecchymosis प्रदर्शित करते हैं। अतिरंजित या सूक्ष्म विकृति भी स्पष्ट हो सकती है। शास्त्रीय रूप से, इसमें वरस हिंदफुट संरेखण के साथ संयोजन के रूप में एड़ी को छोटा करना और चौड़ा करना शामिल है। पेरोनियल रेटिनाकुलम के टूटने के लिए द्वितीयक पेरोनियल कण्डरा अस्थिरता भी फ्रैक्चर के 30% तक हो सकती है। 6, 7 इन चोटों की उच्च ऊर्जा प्रकृति के कारण, अन्य एनाटॉमिक साइटों पर चोट असामान्य नहीं है। काठ का रीढ़ की हड्डी को चोट, विशेष रूप से, शास्त्रीय रूप से कैल्केनियल आघात से जुड़ा हुआ है। जो लोग गठिया और / या अधिक पुरानी प्रकृति के विकृति लक्षणों के साथ उपस्थित होते हैं, वे आमतौर पर चाल के दौरान या असमान सतहों पर दर्द की शिकायतों के साथ मौजूद होते हैं, शूवियर पहनने में कठिनाई, टखने या हिंडफुट बाधा, पुश-ऑफ के साथ कठिनाई, और / या पुरानी सूजन।
पूर्व ऑप एक्स-रे छवि पोस्ट-ऑप एक्स-रे छवियाँ
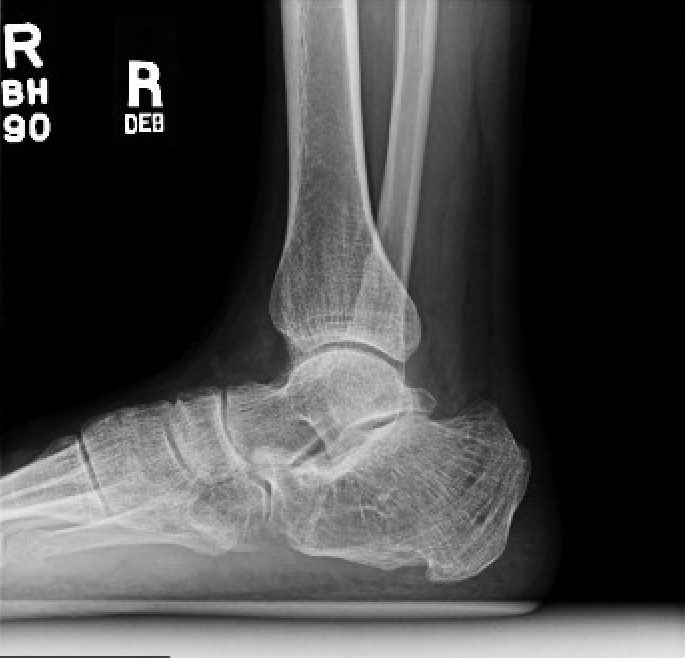
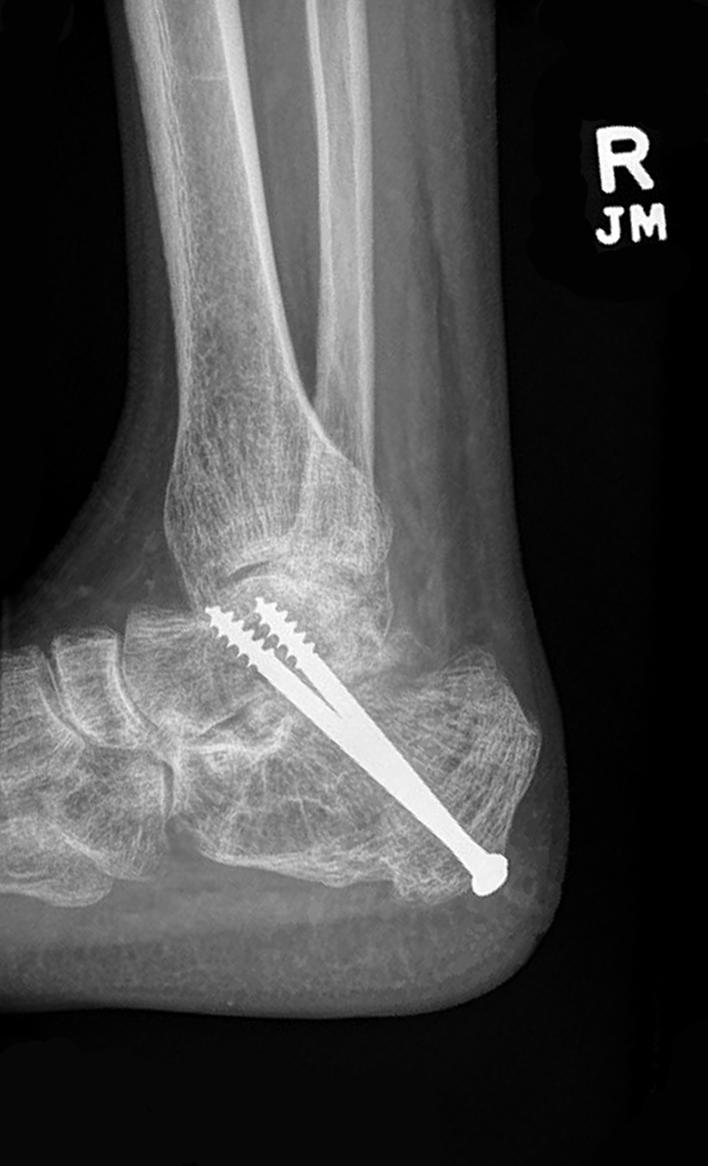
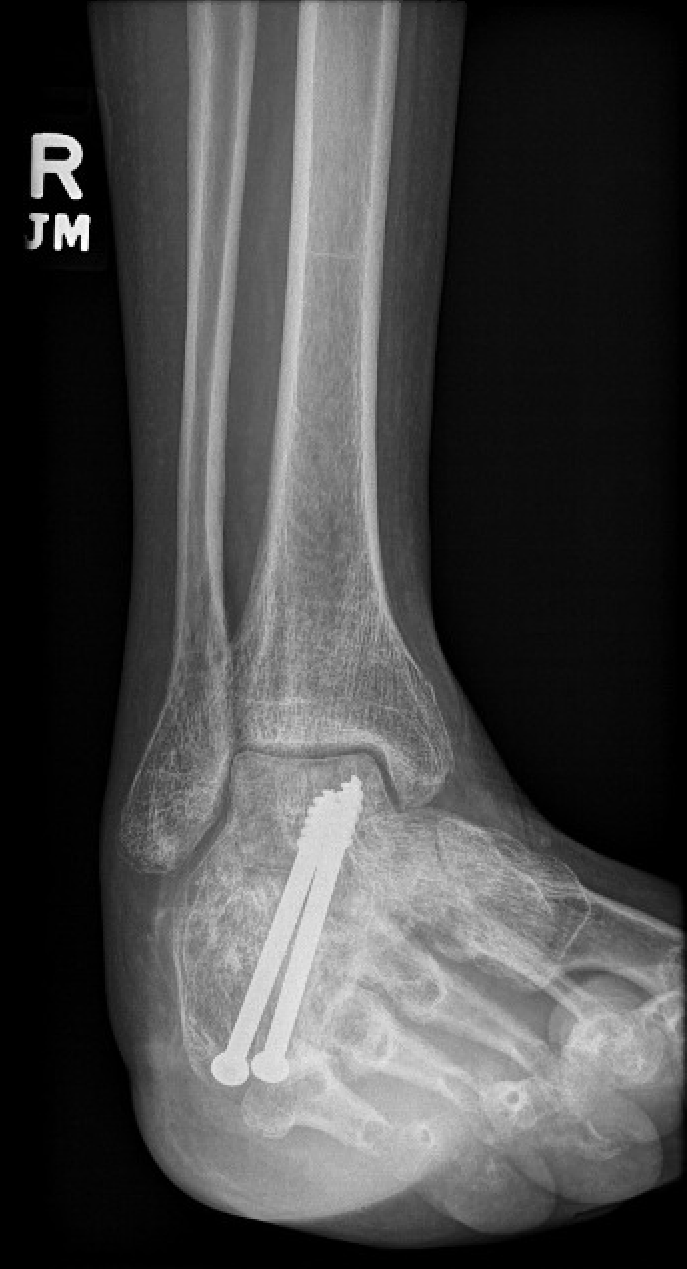
चित्रा 1: प्री-ऑप पार्श्व टखने एक्स-रे। चित्रा 2: पोस्ट-ऑप पार्श्व टखने एक्स-रे। चित्रा 3: पोस्ट-ऑप टखने एक्स-रे।
मस्कुलोस्केलेटल सिस्टम से जुड़ी अधिकांश गठिया प्रक्रियाओं के साथ, सबटालर संयुक्त के पोस्ट-ट्रॉमेटिक गठिया के प्राकृतिक इतिहास में प्रगतिशील संयुक्त अध: पतन और दर्द और कठोरता के बिगड़ते लक्षण शामिल हैं। चिकित्सकीय रूप से, रोगियों को प्रगतिशील स्टार्ट-अप और गतिविधि से संबंधित दर्द, संयुक्त गतिहीनता में वृद्धि और कार्य के नुकसान का अनुभव होता है। जबकि लक्षणों को रूढ़िवादी उपायों और गतिविधि संशोधन द्वारा कम किया जा सकता है, संलयन सर्जरी ने इस संयुक्त के लिए उपचार के सबसे विश्वसनीय और निश्चित रूप के रूप में समय की कसौटी पर खरा उतरा है, एक बार लक्षण रूढ़िवादी उपायों में विफल हो गए हैं- आज तक, कोई प्रभावी, टिकाऊ संयुक्त प्रतिस्थापन कभी भी कूल्हे जैसे गठिया विकसित करने वाले अन्य प्रमुख जोड़ों के समान नहीं पाया गया है, घुटने, और कंधे।
Subtalar arthrodesis वर्तमान में एक गठिया subtalar संयुक्त से दर्द के अधिकांश स्थायी रूप से कम करने का सबसे अनुमानित साधन है। यह रोगग्रस्त संयुक्त को हटाकर और एक ऐसा वातावरण बनाकर प्राप्त किया जाता है जिससे रोगी की कोशिकाएं उम्मीद करती हैं कि टैलस और कैल्केनियस को एक साथ फ्यूज कर सकें।
ऐसे कई विचार हैं जिन्हें सर्जिकल दृष्टिकोण चुनते समय रोगी और सर्जन दोनों द्वारा ध्यान में रखा जाना चाहिए। प्रत्येक के संबंधित फायदे और नुकसान हैं। इसे फ्यूज करने के लिए सबटालर संयुक्त तक पहुंचने के विकल्पों में निम्नलिखित में से एक का उपयोग करना शामिल है: 1) सभी या एक पूर्व-मौजूद एक्सटेंसाइल पार्श्व चीरा का हिस्सा, 2) पीछे या एंटेरोलेटरल से नए आर्थ्रोस्कोपी पोर्टल बनाना, और 3) साइनस टार्सी (तथाकथित ओलियर) दृष्टिकोण। एक पूर्व चीरा का उपयोग नियोजित हार्डवेयर हटाने के मामलों में फायदेमंद हो सकता है या यदि एक हड्डी व्याकुलता आर्थ्रोडेसिस किया जाना है, जिसके लिए ग्राफ्ट परिचय / निर्धारण के लिए बड़ी मात्रा में जोखिम की आवश्यकता होती है। यह उन मामलों में भी सहायक हो सकता है जिससे सर्जन पेरोनियल टेंडन को संबोधित करने की भी योजना बना रहा है, लक्षणों को प्रभावित करने के लिए पार्श्व दीवार डीकंप्रेशन पर विचार कर रहा है, या साथ ही साथ एक सुरल न्यूरोपैथी का प्रबंधन करना चाहिए- क्योंकि यह एक्सपोजर आमतौर पर इन एनाटॉमिक क्षेत्रों पर सीधे पार्श्व रूप से स्थित होता है। दूसरी ओर, न्यूनतम इनवेसिव पोस्टीरियर आर्थोस्कोपिक चीरों का वैकल्पिक उपयोग लाभप्रद हो सकता है जब संयुक्त आसानी से हेरफेर किया जाता है और समग्र रूप से अच्छी तरह से संरेखित होता है। इस दृष्टिकोण में घाव की जटिलताओं, तंत्रिका चोट, या संक्रमण / उपचार के मुद्दों का कम सर्जिकल जोखिम होता है, इसकी न्यूनतम इनवेसिव प्रकृति को देखते हुए, लेकिन उस लाभ को इन पोर्टलों द्वारा पेश किए गए अधिक सीमित जोखिम से संतुलित किया जाना चाहिए- इसलिए इसे सही रोगियों में चुना जाना चाहिए जिनके लिए सभी लक्ष्य अभी भी इस जोखिम के माध्यम से प्राप्त किए जा सकते हैं। यद्यपि एक अधिक तकनीकी रूप से मांग दृष्टिकोण, आर्थोस्कोपिक एक्सपोजर में देशी (पहले से दागदार नहीं) ऊतक के माध्यम से पेश किए जाने का लाभ भी है। अंत में, एक साइनस टार्सी दृष्टिकोण या ओलीयर चीरा पर विचार किया जा सकता है जब ऊपर उल्लिखित अधिक शामिल सहायक प्रक्रियाओं में से कोई भी नहीं (पार्श्व दीवार अपघटन, व्याकुलता / संलयन, आदि) संलयन प्रक्रिया के अलावा पूरा करने के लिए आवश्यक है। यह छोटा, खुला दृष्टिकोण सर्जन को कम सर्जिकल रुग्णता के फायदों के साथ एक ताजा जोखिम की आसानी प्रदान करता है, जो पूर्व "एल" आकार के पार्श्व चीरा का उपयोग करने की तुलना में एक छोटा जोखिम है जो पहले टूटे हुए कैल्केनियस को ठीक करने के लिए उपयोग किया जाता था। इसके अलावा, एक साइनस टार्सी दृष्टिकोण एक पुराने एक्सटेंसिल दृष्टिकोण के किसी भी अंग की तुलना में सबटालर संयुक्त तक बेहतर सीधी पहुंच प्रदान करता है क्योंकि इसे सीधे संयुक्त पर रखा जाता है, और यह एक आर्थोस्कोपिक दृष्टिकोण की तुलना में एक बहुत ही कठोर, धब्बेदार पोस्ट-चोट और पोस्ट-सर्जिकल संयुक्त के आसान जुटाने की अनुमति देता है जब यह आवश्यक हो जाता है।
संक्षेप में, प्रस्तुत मामला एक 45 वर्षीय पुरुष है जो इंट्रा-आर्टिकुलर कैल्केनियस फ्रैक्चर के लिए सर्जिकल उपचार के 14 साल बाद इन-सीटू सब्टालर आर्थ्रोडेसिस से गुजरा है। Calcaneal आघात subtalar गठिया है कि अंततः subtalar arthrodesis से लाभ हो सकता है के कई कारणों में से एक है। Subtalar गठिया भी talar फ्रैक्चर, subtalar विस्थापन, असामान्य hindfoot संरेखण, या प्रणालीगत आर्थ्रोपैथी के कारण अन्य रोग राज्यों के लिए माध्यमिक हो सकता है। कई अध्ययनों ने कैल्केनियस फ्रैक्चर प्रबंधन के बाद परिणामों की समीक्षा की है, और 5 गुना से अधिक रोगियों की संख्या जो एक कैल्केनियल फ्रैक्चर को बनाए रखते हैं, उन्हें प्रारंभिक सर्जिकल पुनर्संरेखण और निर्धारण के विपरीत प्रारंभिक रूढ़िवादी प्रबंधन के बाद सबटालर संलयन से गुजरना होगा। 3, 5, 7
हिंडफुट के बायोमैकेनिक्स जटिल हैं। सबटालर संयुक्त की सामान्य शरीर रचना विज्ञान व्युत्क्रम के 30 डिग्री और 15 डिग्री के व्युत्क्रम के लिए अनुमति देता है। 8 सबटालर जोड़ अनुप्रस्थ टार्सल संयुक्त लचीलेपन में एक महत्वपूर्ण भूमिका निभाता है जो एड़ी की हड़ताल के दौरान ऊर्जा अपव्यय की अनुमति देता है। यह subtalar संयुक्त के तेजी से eversion द्वारा अनुमति दी जाती है। इसके विपरीत, subtalar संयुक्त के व्युत्क्रम अनुप्रस्थ tarsal संयुक्त ताले पैर की अंगुली बंद के दौरान शक्ति को अधिकतम करने के लिए. पूर्व बायोमैकेनिकल अध्ययनों में पाया गया है कि हिंडफुट में इस युग्मित लॉकिंग और अनलॉकिंग तंत्र को प्रभावित करके सबटेलर आर्थ्रोडेसिस के बाद टैलोनेविकुलर गति 75% तक कम हो जाती है। 8
सबटालर संलयन के लिए सर्जिकल तकनीकों को सर्जिकल संकेत और शारीरिक विचारों द्वारा निर्धारित किया जाता है। संरक्षित बोहलर और तालर गिरावट कोणों वाले रोगियों में, इन-सीटू संलयन की आमतौर पर सिफारिश की जाती है। पूर्व अध्ययनों ने एक विस्थापित इंट्रा-आर्टिकुलर कैल्केनियस फ्रैक्चर के लिए सर्जिकल उपचार के बाद सबटालर संलयन से गुजरने वाले रोगियों में बेहतर परिणामों का सुझाव दिया है, जब उन गैर-ऑपरेटिव रूप से प्रबंधित लोगों की तुलना में। Radnay et al ने 75 फ्रैक्चर वाले 69 रोगियों की पूर्वव्यापी समीक्षा की, जिन्होंने कैल्केनेल फ्रैक्चर के बाद पोस्ट-ट्रॉमेटिक गठिया के लिए सबटालर संलयन किया। बेहतर मैरीलैंड फुट और अमेरिकन ऑर्थोपेडिक फुट एंड टखने सोसायटी (एओएफएएस) हिंदफुट स्कोर उन लोगों में देखे गए थे जो शुरू में गैर-ऑपरेटिव रूप से प्रबंधित लोगों की तुलना में उनके कैल्केनियस फ्रैक्चर के सर्जिकल निर्धारण के बाद संलयन से गुजर रहे थे। उन्होंने निष्कर्ष निकाला कि प्रारंभिक खुली कमी और आंतरिक निर्धारण कैल्केनिल आकार, संरेखण और ऊंचाई को बहाल करके बेहतर परिणामों की ओर ले जाते हैं, इस प्रकार व्यापक पुनर्निर्माण सहायकों की आवश्यकता के बिना इन-सीटू संलयन संभव हो जाता है। 2
इन-सीटू सबटालर संलयन के बाद के परिणाम, हालांकि, समान नहीं हैं, और ये प्रक्रियाएं न तो नैदानिक सुधार की गारंटी हैं और न ही जोखिम मुक्त हैं- और किसी भी मामले में ये रोगी "सामान्य" पैर के बाद के उपचार के साथ समाप्त नहीं होते हैं जैसे कि उन्होंने पहले स्थान पर कभी भी कैल्केनल चोट को बनाए नहीं रखा था। 10, 11, 12 होलमैन और सहकर्मियों ने 6.8 वर्षों के औसत अनुवर्ती पर पोस्टट्रूमैटिक गठिया के लिए सबटेलर आर्थ्रोडेसिस के साथ इलाज किए गए 40 रोगियों पर रिपोर्ट की। 9 अधिकांश रोगियों ने 61 के औसत मैरीलैंड फुट स्कोर के साथ कम दर्द की सूचना दी। जीवन की गुणवत्ता संदर्भ आबादी की तुलना में काफी कम रही, फिर भी, शामिल रोगियों के 90% ने संकेत दिया कि वे उच्च स्तर की संतुष्टि का सुझाव देने वाले अन्य लोगों को प्रक्रिया की सिफारिश करेंगे। 9 हंगरर और उनके सहयोगियों ने मुख्य रूप से कार्यकर्ता के मुआवजे के रोगियों के एक बड़े समूह में प्राथमिक और माध्यमिक (संशोधन) सबटेलर आर्थ्रोडेसिस के परिणामों का अध्ययन किया। परिणाम 47 के औसत एओएफएएस हिंदफुट स्कोर के साथ अपेक्षाकृत खराब थे और प्राथमिक संलयन के बाद काम पर लौटने वाले रोगियों के केवल 30% थे। 10 यह भी ध्यान दिया जाना चाहिए कि प्राथमिक सबटेलर आर्थ्रोडेसिस में रिपोर्ट की गई संलयन दर काफी भिन्न होती है, एक अध्ययन में स्यूडोआर्थ्रोसिस की दर 23.8% तक उच्च होती है। 11
जिन रोगियों में पूर्वकाल या फाइबुलर इम्पिगमेंट लक्षण या काफी विकृत शरीर रचना विज्ञान है, उन्हें हड्डी ब्लॉक व्याकुलता या ऑस्टियोटॉमी तकनीकों के साथ सबटेलर आर्थ्रोडेसिस के लिए संकेत दिया जा सकता है। Rammelt और सहयोगियों ने 31 रोगियों में calcaneal फ्रैक्चर malunions के लिए व्याकुलता हड्डी ब्लॉक आर्थ्रोडेसिस के परिणामों की जांच की। मतलब AOFAS hindfoot स्कोर 23.5 preoperatively से 73.2 करने के लिए 33 महीने के एक औसत अनुवर्ती पर सुधार हुआ. टैलोकैल्सेनियल ऊंचाई को लगभग 62% और तालर गिरावट कोण को 38.5 डिग्री के औसत से ठीक किया गया था। उन्होंने चार जटिलताओं की सूचना दी जिसमें हड्डी ब्लॉक का एक विस्थापन और एक लगातार संक्रमण शामिल है। 12
इन-सीटू सबटेलर संलयन के लिए कई तकनीकों का भी वर्णन किया गया है। 13, 14 पिछले पंद्रह वर्षों में, प्रवण पश्च आर्थोस्कोपिक तकनीक खुले संलयन के लिए एक आकर्षक विकल्प के रूप में उभरी है। शायद तकनीक पर आज तक की सबसे व्यापक रिपोर्ट में, रुंगप्राई और सहयोगियों ने एक मानक खुले संलयन के साथ इस तकनीक के परिणामों की तुलना में पूर्वव्यापी रूप से तुलना की। उन्होंने संघ दरों, संघ के समय या मानक परिणाम उपायों में कोई अंतर नहीं देखा। हालांकि, उनके परिणामों ने सुझाव दिया कि आर्थोस्कोपिक तकनीक के साथ काम के समय में वापसी कम हो सकती है। 15
संलयन प्राप्त करने के लिए विभिन्न पेंच निर्धारण निर्माणों की भी जांच की गई है। DeCarbo और सहयोगियों ने पूर्वव्यापी रूप से सबटालर संलयन के 113 मामलों की समीक्षा की, जो सर्जन वरीयता के आधार पर एक और दो पेंच निर्धारण के बीच विभाजित है। संलयन दर दो समूहों के बीच काफी भिन्न नहीं थी। पूर्व बायोमैकेनिकल अध्ययन, हालांकि, दो पेंच निर्माणों का पक्ष लिया है। 16 Chuckpaiwong और सहयोगियों ने चार संलयन निर्माणों का एक कैडेवरिक बायोमैकेनिकल विश्लेषण किया: एक एकल तालर गर्दन पेंच, एकल तालार गुंबद पेंच, डबल समानांतर शिकंजा, और डबल अलग-अलग शिकंजा। कुल मिलाकर, उच्च संपीड़न बल, मरोड़ कठोरता, और रोटेशन के लिए प्रतिरोध को डबल अलग-अलग पेंच निर्माणों के साथ देखा गया था। 17
अंत में, हड्डी ग्राफ्टिंग के लिए कई विकल्प मौजूद हैं। जबकि हड्डी ग्राफ्टिंग सफल संघ के लिए महत्वपूर्ण नहीं है, हड्डी ग्राफ्ट का उपयोग संलयन दरों में वृद्धि के साथ जुड़ा हुआ है। ऑटोग्राफ्ट के लिए आम साइटों में इलियाक शिखा, फाइबुला और समीपस्थ टिबिया शामिल हैं, जैसा कि हमारे मामले में उपयोग किया जाता है। 13, 14 Autograft कटाई, हालांकि, सौम्य नहीं है और अतिरिक्त सर्जिकल जोखिम और दाता साइट रुग्णता के लिए क्षमता प्रदान करता है। संरचनात्मक एलोग्राफ्ट का उपयोग पुनर्निर्माण संलयन में अधिक महत्वपूर्ण रहा है। हाल के वर्षों में, पुनः संयोजक मानव प्लेटलेट-व्युत्पन्न विकास कारक-बीबी (आरएचपीडीजीएफ-बीबी) सहित ऑटोजेनस हड्डी ग्राफ्ट के विकल्पों ने आशाजनक परिणाम दिए हैं। कुछ उदाहरणों में, हिंदफुट और टखने के संलयन प्रक्रियाओं दोनों में वैकल्पिक एजेंटों के उपयोग को ऑटोलॉगस हड्डी की कटाई के लिए अतिरिक्त सर्जिकल चीरों की आवश्यकता के बिना उच्च संलयन दरों को प्रदर्शित करने के लिए दिखाया गया है, जिससे संभावित रूप से पुराने दर्द और / या वैकल्पिक दाता साइट रुग्णताओं से बचा जा सकता है जो अक्सर ऑटोग्राफ्ट फसल से जुड़े होते हैं। 18
प्रस्तुत मामले में, रोगी की अपेक्षाकृत संरक्षित कैल्केनेल ऊंचाई और शरीर रचना विज्ञान के साथ-साथ आगे सर्जिकल जोखिम को कम करने की इच्छा को देखते हुए इन-सीटू सबटेलर आर्थ्रोडेसिस की सिफारिश की गई थी। यह दो समानांतर आंशिक रूप से थ्रेडेड बड़े टुकड़े शिकंजा के साथ हासिल किया गया था। पोस्ट-ऑपरेटिव रूप से, उन्हें शुरू में एक छोटे पैर के कास्ट में गैर-वजन असर बनाया गया था और धीरे-धीरे 6 सप्ताह में एक चलने वाले बूट में संक्रमण किया गया था। 4 महीने तक, वह स्नीकर्स में पूरी तरह से वजन-असर कर रहा था। उन्होंने रोगसूचक हार्डवेयर के लिए सर्जरी के 7.5 महीने बाद पेंच हटाने से गुजरना पड़ा। अंतिम अनुवर्ती यात्रा के समय, उनकी संलयन सर्जरी के 8 महीने बाद, उन्होंने अपने समग्र लक्षणों और कार्य में 50% सुधार की सूचना दी। वह पूरी तरह से वजन-असर था और बिना किसी प्रतिबंध के पूर्ण कार्य कर्तव्यों पर लौटने में सक्षम था।
खुलासा करने के लिए कुछ भी नहीं है।
इस वीडियो लेख में संदर्भित रोगी ने फिल्माने के लिए अपनी सूचित सहमति दी है और उसे पता है कि जानकारी और छवियों को ऑनलाइन प्रकाशित किया जाएगा।
References
- Rammelt S, Bartoníçek J, Park K-H. Subtalar संयुक्त के लिए दर्दनाक चोट. पैर टखने Clin. 2018;23(3):353-374. https://doi.org/10.1016/j.fcl.2018.04.004
- Radnay सीएस, क्लेयर सांसद, सैंडर्स आरडब्ल्यू. विस्थापित इंट्रा-आर्टिकुलर कैल्केनियल फ्रैक्चर के बाद सबटालर संलयन। जे हड्डी जेटी Surg. 2010;92:32-43. https://doi.org/10.2106/JBJS.I.01267
- Csizy एम, बकले आर, कठिन एस, एट अल. विस्थापित इंट्रा-आर्टिकुलर कैल्केनियल फ्रैक्चर। जे ऑर्थोप आघात। 2003;17(2):106-112. https://doi.org/10.1097/00005131-200302000-00005
- बकले आर, Leighton आर, सैंडर्स डी, एट अल. सैंडर्स प्रकार IV Calcaneal फ्रैक्चर के उपचार के लिए ORIF और प्राथमिक Subtalar Arthrodesis के साथ तुलना में खुला कमी और आंतरिक निर्धारण। जे ऑर्थोप आघात। 2014;28(10):577-583. https://doi.org/10.1097/BOT.0000000000000191
- पॉटर एमक्यू, नूनले जेए। कैल्केनियस के इंट्रा-आर्टिकुलर फ्रैक्चर के लिए ऑपरेटिव उपचार के बाद दीर्घकालिक कार्यात्मक परिणाम। जे हड्डी जेटी Surg. 2009;91(8):1854-1860. https://doi.org/10.2106/JBJS.H.01475
- महमूद के, मेखाईमार एम, अल्हममाउड ए कैल्केनियस फ्रैक्चर में पेरोनियल कण्डरा अस्थिरता का प्रसार: एक व्यवस्थित समीक्षा और मेटा-विश्लेषण। जे पैर टखने Surg. 2018;57(रेडियोग्राफिक्स 25 2005):572-578. https://doi.org/10.1053/j.jfas.2017.11.032
- रिक्टर एम, क्वोन जे, DiGiovanni सी पैर की चोटों; कंकाल आघात में: बुनियादी विज्ञान, प्रबंधन और पुनर्निर्माण। 5<सप>थ< / सूप> संस्करण। अध्याय 67 पी 2251-2387। एल्सेवियर इंक। 2015.
- एस्टन डी, डेटलैंड जे, ओटिस जे, केनेली एस सिम्युलेटेड आर्थ्रोडेसिस के बाद हिंदफुट की गति। जे हड्डी जेटी Surg. 1997;79(2):241-246. https://doi.org/10.2106/00004623-199702000-00012
- Hollman EJ, van der Vliet Q, Alexandridis G, Hietbrink F, Leenen L. कार्यात्मक परिणाम और पोस्टट्रूमैटिक गठिया के लिए subtalar arthrodesis के साथ रोगियों में जीवन की गुणवत्ता। चोट। 2017;48(7):1696-1700. https://doi.org/10.1016/j.injury.2017.05.018
- हंगरर एस, ट्रैप ओ, ऑगट पी, बुहरेन वी सबटालर संयुक्त के पोस्टट्रूमैटिक आर्थ्रोडेसिस - श्रमिकों के मुआवजे और गैर-संघ की दरों में परिणाम। पैर टखने Surg. 2011;17(4):277-283. https://doi.org/10.1016/j.fas.2010.10.003
- Ziegler P, Freederichs J, Hungerer S. Post-traumatic arthrosis के लिए subtalar joint का Fusion: कार्यात्मक परिणामों और गैर-यूनियनों का एक अध्ययन। Int Orthop. 2017;41(7):1387-1393. https://doi.org/10.1007/s00264-017-3493-3
- Rammelt एस, घास आर, Zawadski टी, Biewener ए, Zwipp एच पैर समारोह subtalar व्याकुलता हड्डी ब्लॉक आर्थ्रोडेसिस के बाद. हड्डी संयुक्त जे। 2004;86-B(5):659-668. https://doi.org/10.1302/0301-620x.86b5.14205
- Coetzee सीजे. हिंदफुट और मिडफुट गठिया का उपचार, पैर और टखने की मान की सर्जरी में। अध्याय 20, पृष्ठ 1008-1036। एल्सेवियर इंक। 2014.
- थोर्डरसन डीबी। पोस्टट्रूमैटिक पैर और टखने के पुनर्निर्माण में संलयन। जे एम Acad Orthop सुर. 2004;12(5):322-333. https://doi.org/10.5435/00124635-200409000-00007
- Rungprai सी, Phisitkul पी, Femino जेई, मार्टिन केडी, Saltzman CL, Amendola ए परिणाम और जटिलताओं के बाद खुला बनाम पश्च आर्थोस्कोपिक Subtalar 121 रोगियों में आर्थ्रोसिस. जे हड्डी जेटी Surg. 2016;98(8):636-646. https://doi.org/10.2106/jbjs.15.00702
- DeCarbo WT, Berlet GC, Hyer CF, Smith BW. Subtalar संयुक्त संलयन के लिए एकल पेंच निर्धारण nonunion दर में वृद्धि नहीं करता है. पैर टखने विशेषज्ञ. 2010;3(4):164-166. https://doi.org/10.1177/1938640010368992
- Chuckpaiwong बी, Easley एमई, Glisson आरआर. Subtalar Arthrodesis में पेंच प्लेसमेंट: एक Biomechanical अध्ययन। पैर टखने Int. 2009;30(02):133-141. https://doi.org/10.3113/FAI-2009-0133
- DiGiovanni CW, Lin SS, Baumhauer JF, et al. पुनः संयोजक मानव प्लेटलेट-व्युत्पन्न विकास कारक-बीबी और बीटा-ट्राइकैल्शियम फॉस्फेट (rhPDGF-BB/&bgr;-TCP)। जे हड्डी जेटी Surg. 2013;95(13):1184-1192. https://doi.org/10.2106/jbjs.k.01422

